Боль – это доминантный (основной) клинический симптом заболеваний опорно-двигательной системы, к которым относится и дегенеративно-дистрофическая патология позвоночника — остеохондроз. Интенсивность болезненных ощущений при остеохондрозе зависит от степени поражения межпозвоночных дисков, наличия воспалительного процесса, патологических изменений в окружающих тканях. Для купирования умеренного или слабо выраженного болевого синдрома применяются анальгетики на основе метамизола натрия («Анальгин», «Баралгин»), а также препараты из группы НПВС («Ибупрофен», «Кеторолак», «Нимесулид»). При сильных болях показано инъекционное введение обезболивающих лекарств (в мышцу, под кожу или в вену). Одной из разновидностей уколов при остеохондрозе являются блокады. О том, что это такое, в каких случаях показано проведение блокад и какие могут быть противопоказания для процедуры, пойдет речь ниже.
Что такое блокада?
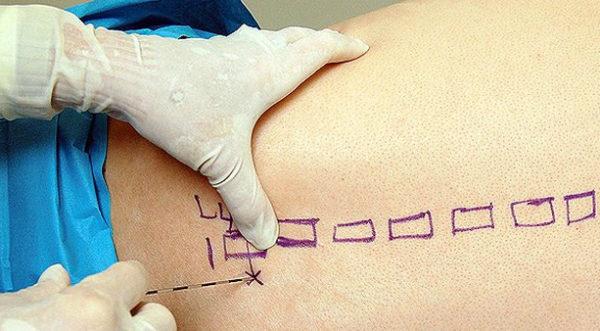
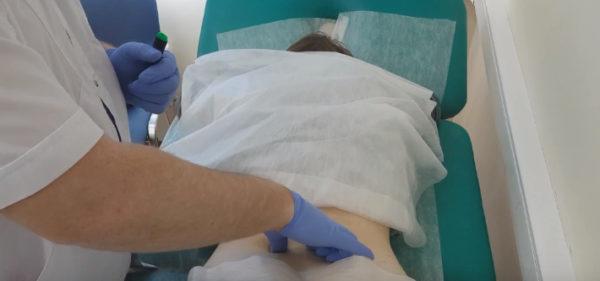
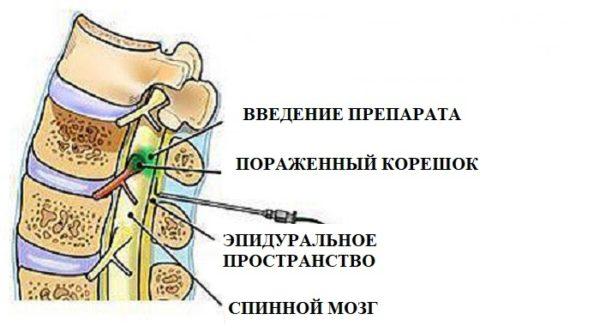
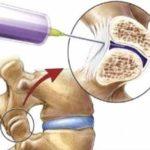
Блокады – это лечебные манипуляции, при которых лекарство при помощи шприца вводится непосредственно в пораженную область позвоночника. Основной целью блокад является снижение интенсивности или полное устранение болевого синдрома для восстановления привычного уровня подвижности и физической активности пациента. Выполняется процедура в стационарных условиях специалистом, который владеет анатомией позвоночника и имеет соответствующие навыки и квалификацию (вертебролог, хирург, ортопед, невролог и т.д.). Введение иглы в область позвоночника (включая эпидуральное пространство) – серьезное вмешательство, сопряженное с риском инфицирования, поэтому важным условием безопасности процедуры является стерильность инструментов и окружающего пространства.
Преимущества и показания к назначению
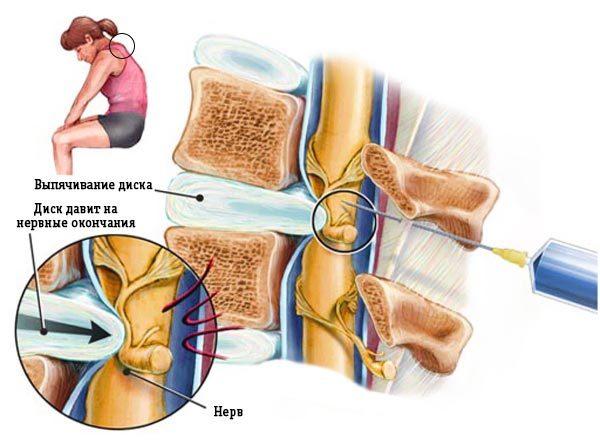
Главным показанием для проведения медикаментозной блокады позвоночника является интенсивный болевой синдром, который не купируется лекарствами для перорального или наружного использования (таблетки, мази, капсулы, гели). Сильные боли при остеохондрозе любой локализации связаны с защемлением нервных окончаний, которое происходит в результате сжимания позвоночника и повреждения межпозвоночных дисков расположенными по соседству позвонками. Анальгетики, которые вводятся в область позвоночника паравертебрально или эпидурально, блокируют передачу нервных импульсов за счет быстрого связывания с клеточными рецепторами и ингибирования ионов натрия (натриевых каналов). Обезболивающий эффект после процедуры наступает практически мгновенно.

К основным преимуществам блокад при остеохондрозе можно отнести:
- быстрый результат. У 91,3% пациентов обезболивающий эффект наступает в течение 10 минут после введения препарата;
- возможность локального введения вспомогательных препаратов. Вместе с анальгетиками врач может ввести в пораженный участок препараты, обладающие противовоспалительным, спазмолитическим и хондропротекторным действием. В некоторых случаях блокады могут сочетаться с инъекциями витаминов группы B;
- возможность многократного применения. Лекарства, предназначенные для внутреннего применения, должны приниматься определенными курсами для снижения рисков побочных эффектов и осложнений. Блокады могут повторяться многократно при наличии строгих показаний и стабильном прогрессирования дистрофии и дегенерации межпозвоночных дисков.
Большое значение в выборе эпидуральных и паравертебральных блокад как основного и эффективного метода обезболивания при остеохондрозе шеи или поясницы имеет отсутствие побочных эффектов, связанных с функционированием желудочно-кишечного тракта. Таблетки и капсулы, попадая в желудок, подвергаются перевариванию и расщеплению под действием различных ферментов, после чего происходит абсорбция действующего вещества слизистыми оболочками. Почти все препараты из группы анальгетиков и НПВС, обладающие клинически значимым обезболивающим эффектом, раздражают слизистые оболочки желудка, вызывая его воспаление (медикаментозный гастрит). При локальном введении лекарств риск осложнений со стороны органов пищеварения не превышает 7-11%.
Обратите внимание! Применение блокад для купирования сильных болей при остеохондрозе оправдано и у пациентов с хроническими заболеваниями желудочно-кишечного тракта и пищеварительной системы, сопровождающимися тошнотой и беспричинной рвотой (гастрит, дуоденит, панкреатит, холецистит и т.д.). Абсорбция действующих веществ при приеме таблеток и капсул у таких больных не превышает 50%, что негативно сказывается на динамике проводимого лечения и самочувствии пациента.
Виды блокад
Блокады позвоночника различаются не только по локализации поражения, технике проведения манипуляций, но и по глубине введения лекарственных растворов.
Основная классификация инъекций по данному параметру приведена в таблице.
Таблица. Виды спинальных блокад
| Название | Куда вводится |
|---|---|
| Мышечная (рецепторная) | Активные точки (рецепторы) мышечной ткани, сухожилий и связочного аппарата. |
| Тканевая | Мягкие ткани, расположенные вокруг пораженных позвонков и межпозвоночных дисков. |
| Ганглионарная (симпатическая иннервация) | Нервные узлы, состоящие из нейронов и глиальных клеток и окруженные соединительной оболочкой. |
| Периневральная | Нервные сплетения и крупные нервные стволы. |
Если вы хотите более подробно узнать, опасно ли делать блокаду позвоночника при грыже, а также рассмотреть противопоказания, вы можете прочитать статью об этом на нашем портале.
В некоторых случаях препараты с обезболивающим и противовоспалительным действием могут вводиться внутрикожно и подкожно.
Медикаментозные блокады позвоночника: описание и особенности
Всего специалисты выделяют три основных типа медикаментозных блокад позвоночника, каждый из которых имеет свои особенности.
Паравертебральная блокада
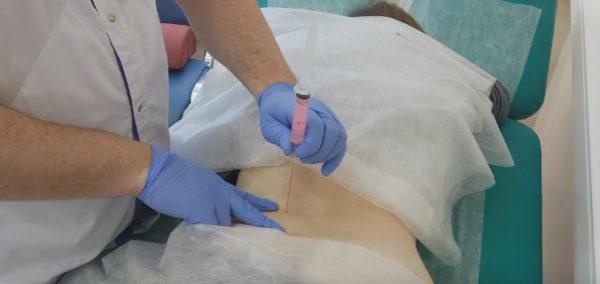
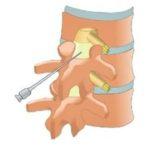
Паравертебральные (сегментарные, околопозвоночные) блокады выполняются в области позвоночника, в месте выхода нервных корешков. Такая манипуляция позволяет не только быстро снизить болевой синдром, но и снять отек, а также улучшить питание окружающих тканей, так как анальгетики при данном методе обезболивания вводятся преимущественно с глюкокортикостероидами. При правильном выполнении паравертебральная блокада имеет минимальный риск осложнений и побочных эффектов, поэтому при необходимости может применяться многократно.
Выполняется околопозвоночная блокада по алгоритму, приведенному ниже.
- Кожа пациента в месте инъекции обрабатывается антисептиками (спиртовой раствор йода или медицинский спирт).
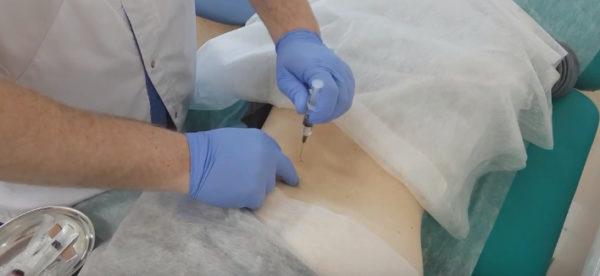
- При помощи тонкой иглы вводится местный анестетик (как правило, лидокаин). Действие анестезии начинается в течение 5-10 минут.
- При помощи шприца с толстой иглой в пораженный сегмент вводится лекарство или смесь лекарственных растворов.
Таким способом могут вводиться не только обезболивающие препараты для купирования болей в позвоночнике, но и лекарства, улучшающие питание тканей, устраняющие отек и воспаление, ингибиторы гистаминовых рецепторов, витамины.
Важно! Паравертебральные блокады противопоказаны при острых инфекционных заболеваниях, тяжелых заболеваниях нервной системы, почек и сердца. Больным с эпилепсией и артериальной гипотонией околопозвоночная блокада проводится строго по экстренным показаниям.
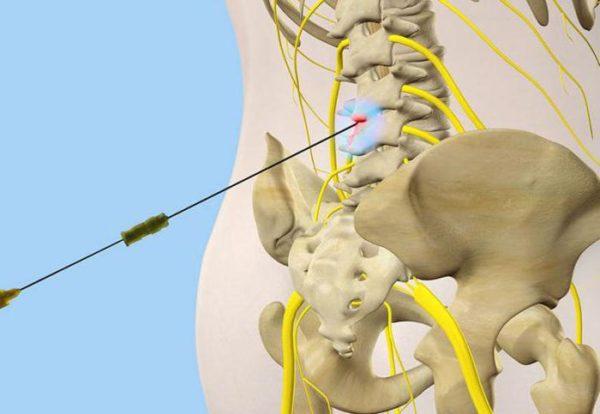
Эпидуральная блокада
Эпидуральная (перидуральная) блокада представляет собой введение лекарств (преимущественно анестетиков) в эпидуральное пространство, состоящее из соединительной ткани и венозных сплетений и расположенное между твердой оболочкой костного мозга и надкостницей поясничных и крестцовых позвонков. Обезболивающий эффект достигается за счет обволакивания корешков спинномозговых нервов и блокировки передачи нервных импульсов. Процедура требует высокой квалификации специалиста, который ее выполняет, и визуального контроля при помощи флуороскопа – прибора, позволяющего наблюдать рентгеновские изображения без выполнения снимков.
Перидуральные блокады – признанный метод быстрого лечения корешковой боли, но необходимо учитывать тот факт, что эффект от процедуры со временем снижается. Некоторые вертебрологи и неврологи используют в свой практике метод трех блокад, которые выполняются через определенные промежутки времени независимо от наличия болевого синдрома.
Таблица. Виды эпидуральных блокад
| Название | Характеристика |
|---|---|
| При данной блокаде игла помещается в пространство возле верхней границы межъягодичной складки. Чтобы предотвратить инфицирование эпидуральной клетчатки, анальное отверстие герметизируется ватным или марлевым тампоном (повязкой). Процедура требует высокой квалификации и профессионализма врача, так как во время ее проведения важно следить, чтобы из иглы не вытекала спинномозговая жидкость (ликвор). Основными препаратами для каудальной блокады являются «Новокаин», витамины группы B и глюкокортикоиды. |
|
| Игла проводится через промежуток между остистыми отростками, где расположена желтая и межостистая связки. Больной может сидеть, лежать на боку или на животе. Препараты для проведения транслюмбарной блокады: «Депо-медрол», «Дипроспан», «Новокаин 0,5%». |
|
| Это избирательная блокада, которая выполняется строго вдоль люмбосакрального нервного корешка и блокирует определенные нервные окончания. Данный вид блокад проводится строго под визуальным контролем при помощи флуороскопа с применением контрастных растворов. Отличительной особенностью селективной блокады позвоночника является применение небольших объемов лекарств: до 1-2 мл глюкокортикостероидов и до 2-4 мл местных анестетиков (преимущественно «Новокаин»). |
Важно! Эпидуральные блокады противопоказаны при врожденных аномалиях позвоночника, эпидурите (гнойном воспалении эпидуральной клетчатки), инфекционных заболеваниях кожи, системных кровотечениях и кровоточащих диатезах. Если больной принимает препараты, разжижающие кровь, необходимо подобрать альтернативные способы обезболивания корешковых болей или прекратить прием антикоагулянтов (в случаях, когда временная отмена не повлечет за собой жизнеугрожающих последствий).
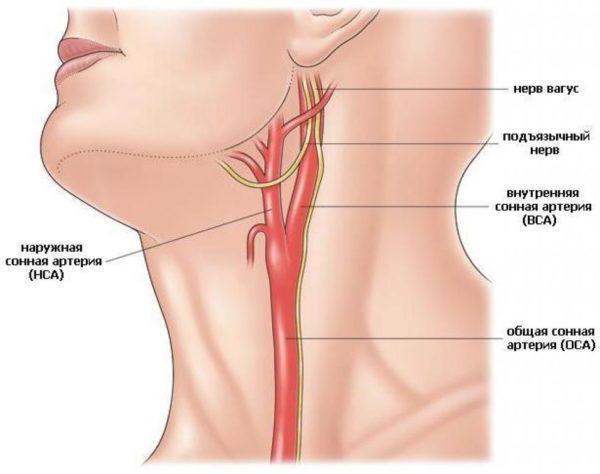
Шейная вагосимпатическая блокада по Вишневскому
Данный вид блокад используется не только для купирования болей при остеохондрозе, но и для комплексного лечения многих тяжелых заболеваний и патологий, например, плевропульмонального шока, клапанного пневмоторакса, травматической асфиксии, жировой эмболии легочной артерии и т.д. Обезболивающий эффект обеспечивается за счет блокирования блуждающего нерва и нервов, которые отходят от шейных узлов симпатического ствола.
Если вы хотите более подробно узнать, как делать блокаду шейного отдела позвоночника, а также ознакомиться с отзывами, видами блокад и их особенностями, вы можете прочитать статью об этом на нашем портале.
Алгоритм проведения манипуляций при вагосимпатической блокаде шеи приведен ниже.
- Руку больного оттягивают вниз (важно, чтобы плечи были полностью расслаблены).
- При помощи местных анестетиков проводят анестезию.
- Когда анестетик начнет действовать, вводят толстую иглу и продвигают к передней поверхности шейных позвонков, во время чего небольшими порциями водят анестетик.
- После того как игла коснется позвонков, вводят основную порцию препарата – около 30-60 мл.
- Иглу удаляют, а место укола на пару минут закрывают стерильной салфеткой, чтобы предотвратить занесение инфекции.
Важно! Недопустимо одновременное выполнение двухсторонней вагосимпатической блокады. При необходимости ввести лекарство с двух сторон, необходимо выдержать интервал не менее 40-50 минут. Также запрещено одновременное введение анальгетиков и адреналина.
Препараты для проведения блокады
Главная цель проведения медикаментозных блокад при остеохондрозе – устранение болевого синдрома, основной лекарственной группой для проведения манипуляций являются анальгетики. Препаратом первой линии в большинстве случаев оказывается «Новокаин». Эффект от его применения наступает в течение 2-5 минут после введения и сохраняется до 3-4 часов. Этого времени достаточно, чтобы стабилизировать состояние больного и купировать сильный болевой синдром. Дозировка новокаина для проведения блокад обычно составляет от 30 до 100 мл 0,25% раствора.
Другие анестетики («Лидокаин» и «Ультракаин») применяются реже из-за более высокой частоты аллергических реакций, хотя также обладают достаточно высокой эффективностью.
Для устранения отека, купирования воспалительного процесса и улучшения усвоения анестетиков обезболивающие препараты могут вводиться одновременно с гормональными лекарствами из группы глюкокортикостероидов. Препараты данной группы обладают также противоаллергическим действием, поэтому могут использоваться для предупреждения аллергических и анафилактических реакций у пациентов с высоким аллергическим статусом.
Это могут быть:
- «Дипроспан». Один из самых эффективных препаратов для комплексного лечения остеохондроза на основе бетаметазона. Выпускается в форме суспензии для инъекционного введения. Обладает достаточно хорошей переносимостью, но в некоторых случаях может вызывать побочные эффекты, например, суставные и мышечные боли;
- «Гидрокортизон». Гидрокортизона ацетат применяется для лечения патологий опорно-двигательной системы в качестве противовоспалительного, противоаллергического и десенсибилизирующего средства. Выпускается в форме суспензии для инъекций. Частое применение гидрокортизона неоправданно, так как препарат может вызывать тяжелые побочные эффекты и снижать плотность и прочность костной ткани;
- «Преднизолон». Преднизолон обладает не только противоаллергическим и противовоспалительным эффектом, но и оказывает иммунодепрессивное действие. Если препарат использовался в течение длительного времени, прекращать терапию внезапно нельзя – это может привести к тяжелым последствиям (включая шоковые состояния).
При необходимости во время блокады врач также может ввести витаминные растворы, антигистаминные и сосудосуживающие средства.
Возможные осложнения
Блокады позвоночника относятся к сложным инвазивным вмешательствам, поэтому перед их проведением врач должен предупредить пациента о возможных последствиях и осложнениях. Также перед выполнением процедуры больной должен подписать согласие на проведение подобных манипуляций, которое подтверждает факт информирования обо всех побочных эффектах позвоночных блокад.
В числе возможных негативных последствий могут быть:
- повреждение сонной артерии, стенок пищевода, а также яремных вен, расположенных в шее и необходимых для оттока крови из сосудов шеи и головы;
- атония и парез кишечника;
- попадание лекарств в субарахноидальное пространство, расположенное между мягкими оболочками спинного и головного мозга (наступает спинальная анестезия, которая может сопровождаться угнетением дыхательной функции);
- повреждение кровеносных сосудов;
- прокол твердой мозговой оболочки, который приводит к вытеканию ликвора и повышению внутричерепного давления;
- инфицирование позвоночника и окружающих тканей;
- кровотечения с образованием единичных или множественных гематом;
- дисфункция мочевого пузыря;
- неврологические осложнения.
Важно! Случайное введение лекарственного раствора в кровеносный сосуд может привести к угнетению дыхательного центра и работы сердца. В редких случаях (менее 1,4%) такая ошибка заканчивается смертью больного. Чтобы снизить риски неправильного введения препаратов, важно выполнять все указания врача и его ассистентов и находиться в расслабленном состоянии.
Блокады при остеохондрозе: популярные вопросы
Большое значение в эффективности процедуры и профилактике осложнений имеет достаточная информированность пациента о показаниях, противопоказаниях, технике выполнения, а также последствиях лечебных манипуляций. Чтобы создать у больного правильный психологический настрой, важно дать ему ознакомиться с ответами на распространенные вопросы, которые собраны ниже.
Больно ли делать блокаду позвоночника?
Перед введением препарата в область пораженного сегмента выполняется местная анестезия лидокаином или новокаином. При правильном выполнении, соблюдении техники процедура практически безболезненная. Некоторые пациенты могут ощущать неприятное давление, но в большинстве случаев больные не испытывают выраженного дискомфорта.
Можно ли делать блокаду во время беременности?
Блокады во время беременности (на любом сроке) противопоказаны. В период обострений беременным женщинам рекомендуется использовать обезболивающие препараты в форме таблеток, мазей и уколов (после консультации с врачом). Для профилактики болей в области спины следует использовать специальный бандаж для беременных, обеспечивать адекватный уровень физической нагрузки и правильно питаться, чтобы поддерживать достаточное поступление питательных элементов к межпозвоночным дискам.
Почему после блокады сильно болит голова?
Сильная головная боль после эпидуральной блокады может быть результатом случайного повреждения твердой мозговой оболочки.
Данная патология встречается примерно в 4,7% случаев и проявляется сильными головными болями преимущественно в вертикальном положении (результат высокого внутричерепного давления). Терпеть такую боль нельзя, так как это может привести к мозговому кровоизлиянию и даже инвалидности. Если боль после блокады не проходит в течение 1-2 дней и не купируется обезболивающими препаратами, следует сразу обратиться к врачу.
Блокада при остеохондрозе – эффективное и достаточно безопасное (при соблюдении техники выполнения) средство для быстрого устранения сильных болей, ограничивающих подвижность пациента. Несмотря на относительно небольшой перечень противопоказаний, прибегать к данному методу избавления от боли следует только в крайних случаях, так как ошибки при выполнении манипуляций могут привести к тяжелым осложнениям.