Содержание
После обильного застолья или на фоне злоупотребления алкоголем возникла резкая боль под ребрами, отдающая в спину? При одном взгляде на жирную пищу возникает рвота? Немедленно нужно обратиться за медицинской помощью – велика вероятность, что это острый панкреатит, а здесь промедление смерти подобно! Какое необходимо лечение при воспалении поджелудочной железы?
Симптомы и причины
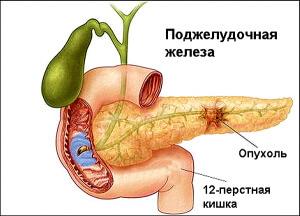
Воспаление поджелудочной железы возникает по причине перекрытия протоков камнями из желчного пузыря.
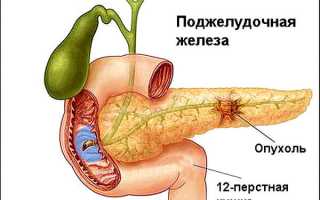
Это заболевание возникает вследствие того, что протоки поджелудочной железы полностью перекрываются камнями из желчного пузыря, кистой или опухолью. Нарушается естественная циркуляция пищеварительных ферментов в тонкий отдел кишечника и в 12-перстную кишку, собственные ферменты начинают переваривать поджелудочную железу, начинается ее саморазрушение.
Это состояние требует экстренной госпитализации в отделение хирургии, поскольку смертность при панкреонекрозе достигает 50%. Если вовремя не начать лечение воспаления поджелудочной железы, ферменты разрушат не только ее ткани, но и близлежащие органы.
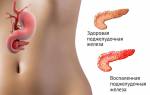
Тяжелейшими последствиями этого становятся: кровотечение, воспаление брюшины (перитонит), шоковое состояние, заканчивающееся летальным исходом. При своевременно оказанной медицинской помощи можно надеяться на полное выздоровление, если только больной не способствовал разрушению тканей железы неумеренным приемом алкоголя. Существует и хроническая форма панкреатита — развивающееся в течение нескольких лет разрушение тканей железы. Это состояние необратимо, вернуть утраченное здоровье не удастся. Симптомы, по которым можно заподозрить начавшийся панкреатит довольно яркие, особенно при остром воспалении:
- Опоясывающая боль, или ощущение «вбитого кола» в подложечной области, тупая, интенсивная боль, иногда отдающая в левую лопатку, как при инфаркте миокарда.
- Влажная, синюшная кожа, иногда с появлением желтухи.
- Синюшность в области пупка.
- Тошнота, рвота.
- Кишечная непроходимость.
- Маслянистый зловонный стул, отливающий жиром (при хроническом панкреатите), вызванный отсутствием такого фермента, как липаза, и невозможностью переваривать жиры.
- Резкое похудение и признаки авитаминоза при хронической форме болезни.
Причинами острого панкреатита может быть злоупотребление алкоголем, желчнокаменная болезнь, особенности строения поджелудочной железы, прием эстрогенов и антибиотиков. Фактором, провоцирующим приступ, зачастую становится обильное застолье с большим количеством жирной, жареной, острой еды в сочетании с большой дозой алкоголя.
Диагностика панкреатита
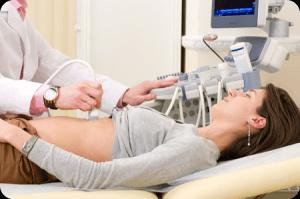
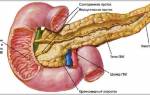
УЗИ брюшной полости один из способов диагностировать панкреатит.
Терапевт, хирург, гастроэнтеролог – врачи, в компетенцию которых входит умение распознавать и диагностировать это опасное заболевание. Прежде чем начать лечение воспаления поджелудочной железы, проводящееся исключительно в условиях стационара, нужно провести лабораторные и инструментальные исследования с использованием медицинской аппаратуры:
- Анализ крови на определение уровня амилазы и липазы – ферментов поджелудочной железы, их повышенный уровень – признак панкреатита.
- Общий анализ крови, где повышение уровня лейкоцитов говорит о наличии воспалительного процесса.
- Анализ на билирубин, его повышение говорит о закупоривании желчного протока.
- Анализ на печеночные ферменты, повышение их активности – признак панкреатита, вызванного закупоркой протока желчным камнем.
- Анализ кала на наличие жиров поможет точно определить болезнь.
- МРТ позволяет диагностировать причину острой боли, обнаружить признаки панкреонекроза, скопление жидкости вокруг поджелудочной железы, кишечную непроходимость.
- УЗИ брюшной полости определяет увеличение протока, положение желчных камней.
- Эндоскопия протока поджелудочной железы помимо диагностики и анализа его структуры может помочь расширить этот проток и удалить желчные камни.
- Эндоскопическое УЗИ, с помощью введенного в желудок зонда, оперативно поможет уточнить наличие камней в протоках железы.
Проанализировав данные анамнеза и исследований, врач сможет назначить индивидуальный план лечения.
Операция показания к проведению
Вмешательство хирурга при остром панкреатите применяется в крайних случаях, поскольку операция на этом органе может привести к значительным повреждениям железы. При отмирании части тканей (панкреатический невроз) экстренно требуется операция по удалению части железы. Если закупорен проток железы камнями, то помимо традиционного способа их удаления, возможно применение лапароскопии, как менее травматичного метода хирургического вмешательства.
Если приходится удалять полностью поджелудочную железу, для принятия такого решения должны быть веские основания, так как операция эта очень сложная, с частыми осложнениями, высоким уровнем смертности. Ферменты железы, проникнув в кровь, вызывают молниеносный шок, попав в соседние органы, способствуют их распаду. После операции по удалению железы придется постоянно восполнять недостаток ферментов и гормонов, принимая лекарства.
Медикаментозная терапия панкреатита

Панкреатин фермент применяемый при хроническом панкреатите.
При остром панкреатите, прежде всего, требуется прекратить на несколько дней прием пищи. Поддержка организма происходит через внутривенное вливание питательных растворов: натрия гидрокарбоната, глюкозы, гемодез, введение альбумина, плазмы крови. Разрешается только обильное питье щелочной воды без газа.
При геморрагическом панкреанекрозе, тяжелейшей форме панкреатита, для подавления активности ферментов, уменьшения скорости их синтеза применяют ударные дозы Трасилола, Гордокса, Контрикала. Для этой же цели применяют внутрижелудочную гипотермию, прикладывают холод на область проекции железы. Применение антибиотиков поможет справиться с инфекцией при возникновении осложнений. Вспомогательными методами служат облучение лазером, плазмофорез для выведения из организма токсинов. При отечном и хроническом панкреатите применяются:
- спазмолитики (Эуфиллин, Дротаверин, Нитроглицерин)
- цитостатики (Циклофосфан, Винкристин)
- холинолитики (Атропин, Пентоксил, Скополамин, Метилурацил)
- ферменты (Панкреатин, Мезим, Фестал, Метионон)
- антибиотики для профилактики инфицирования (Карбеннициллин, Канамицин, Трихопол, Тобрамицин)
- антигистаминные препараты (Прометазин, Хлоропирамин)
Если осложнением панкреатита стало возникновение сахарного диабета – лечение проводится по назначению эндокринолога. Осложнениями хронического панкреатита также могут стать кисты и злокачественные опухоли поджелудочной железы. Поскольку они являются гормонально-активными новообразования, то их появление можно диагностировать помимо УЗИ и МРТ-исследования, еще и по выделению чрезмерного количества гормонов.
Помоги себе сам — применяем народный опыт

Отвар полыни способствует выработке желчи и нормализации работы железы.
Применение народной медицины может дополнить лечение воспаления поджелудочной железы в стадии ремиссии. Лечебный эффект достигается медленно, но очень мягко и без побочных явлений, поэтому, применяя народные средства, нужно набраться терпения. Можно попробовать для облегчения самочувствия различные настойки, отвары, травяные сборы:
- Овсяный кисель. Проросшие в теплом месте зерна овса вымыть, подсушить, перемолоть. Овсяную муку размешать с прохладной водой, затем залить кипятком, нагреть до продолжительного кипения (1-2 мин). Выдержать 20-30 минут, пить только свежеприготовленным, хранить, разогревать нельзя.
- Корни лопуха, девясила, цветы ромашки и календулы, траву зверобоя, шалфея, полыни, сушеницы, череды, хвоща смешать, взять одну столовую ложку этого сбора, залить кипятком, настоять, процедить. Принимать только при хронической форме болезни за полчаса до еды по 100-150 мл.
- Отвар полыни (1 ст. ложку сушеной полыни кипятить 5 мин, настаивать 25-30 мин) поможет выработке желчи и нормализации работы железы. Принимать перед едой по 1-2 ст. ложки.
- Для этих же целей служит настой из репейника, одуванчика и корня солодки. Одну ст. ложку этого сбора залить кипящей водой, настоять 30-40 минут, процедить, пить по 100 мл перед едой в горячем виде.
- Для обезболивания при обострениях хронической формы болезни можно применять настой софоры японской. 1-2 ложки травы заливают в термосе 300 мл кипятка. Настаивают 3-4 часа, пьют теплым перед едой. Лечение софорой не может продолжаться более 10 дней, после1-1.5 месячного перерыва курс можно повторить.
- В течение 2-3 недель можно применять сбор цветков ромашки и бессмертника для снятия воспаления. Столовую ложку сбора заливают стаканом кипятка, настаивают, выпивают в 3 приема.
- С аналогичной целью можно принимать смесь из сока лимона, проваренного в воде в течение 5 минут, и сырого куриного яйца от домашней птицы. Эту смесь нужно выпить натощак, после — 3 часа не есть. Цикличность приема – однократно в течение первого, третьего, шестого, двенадцатого, и двадцать четвертого дня от начала применения. Через полгода курс можно повторить.
Применять или нет эти рецепты – личное дело каждого. Главное – дополнять, а не заменять этими средствами, назначенное врачом лечение , придерживаться режима питания.
Диета, как часть комплексного лечения

Диета является очень важным этапом в лечении панкреатита.
Правильно подобранное меню может отлично дополнить лечение воспаления поджелудочной железы. Для соблюдения требований диетологов нужно следовать следующим принципам:
- Вся пища должна быть только комнатной температуры, отклонения не допускаются.
- Первые полгода все блюда готовятся только на пару, без добавления сливочного масла. Вареные и тушеные блюда появятся в меню чуть позже.
- Жареные и копченые не появятся, скорее всего, никогда.
- Грубая клетчатка, продукты, вызывающие повышенное газообразование (бобовые, редька) так же под строгим запретом.
- Питание частое, дробное, маленькими порциями, продукты свежеприготовленные.
- Пища имеет нейтральный вкус, никакого пересола, специй, маринадов, пищевых добавок.
Такая диета должна стать спутником жизни больного панкреатитом на 6-9 месяцев, до прекращения обострений. Это не означает, что потом можно есть абсолютно все. Любое значительное отклонение от режима и состава питания может вызвать новый приступ болезни. Категорически запрещаются: алкоголь, кофеин, наваристые бульоны, жирная рыба, мясо, капуста, свежий хлеб и выпечка, кондитерские изделия, газированные напитки, грибы, капуста, яйца, икра соленья. Рекомендуются для питания больного панкреатитом:
- Каши, сваренные не на молоке, а на воде, особенно овсяная («геркулес»), а вот пшенная считается тяжеловатой.
- Протертые супы, отварные макароны.
- Рыба нежирных сортов (щука, судак, карась, лещ).
- Молочные продукты с низким содержанием жира, особенно творог.
- Подсушенный хлеб, сухари.
- Тушеные, отварные, приготовленные в пароварке овощи.
- Мед, натуральный зефир и мармелад.
- Нежирное мясо: кролик, индейка, курица.
Для профилактики возникновения этой серьезной болезни нужно соблюдать умеренный режим питания, не злоупотреблять спиртным, избегать травм. Воспаление поджелудочной железы лечится под контролем врача, в условиях больницы, с применением широкого спектра препаратов и процедур. В период ремиссии по совету специалиста для закрепления эффекта можно применять народные средства. Строгое соблюдение диеты поможет избежать осложнений и возвращения приступов болезни.