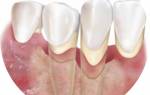
Пародонтоз – термин, отражающий невоспалительное системное поражение околозубной ткани (пародонта) и встречается это состояние очень редко. Пародонт – это ткани, которые удерживают зуб. К ним относятся кость, десна, слизистая оболочка и связки соединяющие между собой эти ткани. Пародонтит – это воспалительный процесс в окружающих зуб тканях. Пародонтит это второе по распространенности после кариеса заболевание зубочелюстной системы.
Пародонтит представляет собой воспалительное заболевание, при котором наступает разрушение опорного аппарата зуба. При пародонтите инфекция попадает в пространство между зубом и десной и начинает разрушать связку корня зуба с костью. У 100% взрослого населения Земли и у 80% детей, как утверждают специалисты ВОЗ, отмечаются те или иные признаки пародонтита.Пародонтит является одной из основных причин потери зубов в старшем возрасте.
Причины, вызывающие пародонтоз и пародонтит
Причины пародонтоза до конца неизвестны. Определенную роль играет наследственная предрасположенность. Местные факторы, такие, как воздействие микроорганизмов на пародонт, могут лишь отягощать течение процесса.
Пародонтит может стать следствием действия патогенных микроорганизмов, накапливающихся в зубном налете и камне, травм зуба, кариеса, некачественно выполненного зубного протезирования или реставрации, нарушений целостности зуба. Существенно повышают вероятность развития пародонтита нарушения гигиены полости рта, искривления зубов и нарушения прикуса, особенности питания, снижение общей иммунной реактивности организма пациента.
Главной причиной заболевания десен является бактериальный налет, который представляет собой липкую, бесцветную пленку, постоянно образующуюся на зубах. Если налет не удалять, он отвердевает и образует грубый пористый нарост, который называется зубным камнем. При прогрессировании заболевания токсины могут привести к разрушению поддерживающих зубы тканей. Между зубом и десной образуется пространство – зубодесневой карман, который заполняется налетом. Поддерживающая зубы кость подвергается постоянному разрушению. Пародонтит может развиваться после воспаления десен- гингивита.
Симптомы, характерные для пародонтоза и пародонтита
К сожалению, для пародонтита свойственно медленное развитие. На начальной стадии пародонтит не вызывает болевых и других ощущений. Болезнь развивается бессимптомно, постепенно разрушая пародонт. Поэтому пациенты, как правило, не спешат обращаться к врачу. Пародонтит может выражаться по-разному в зависимости от стадии, и часто начинается с кровоточивости десен. На этой стадии процесс еще обратим,не затронута пародонтальная связка, которая окружает зуб и связывает его с соседними, так чтобы жевательное давление распределялось равномерно по всему зубному ряду и не возникала перегрузка в тканях пародонта.
Без лечения процесс проникает глубже и разрушает пародонтальную связку, возникает пародонтальный карман, в котором, в свою очередь, откладывается налет,камень и стимулирует дальнейшее прогрессирование процесса. Пародонтальные ткани (окружающие зуб -десна, костная ткань) разрушаются, и зуб начинает шататься, теряя костную опору в челюсти. На этом этапе может наблюдаться так же изменение положения зубов, их патологическая подвижность, появление щелей между ними, нарушение функции жевания, травматическая окклюзия.
Начальный период болезни характеризуется зудом, пульсацией в деснах, подвижностью зубов, чувством неудобства при жевании, неприятным запахом изо рта. По мере прогрессирования процесса опорный аппарат зуба расшатывается, подвижность зубов увеличивается, шейки зубов обнажаются и приобретают повышенную чувствительность. Отсутствие адекватных мер терапии на данном этапе приводит к потере практически здоровых зубов.
При обострении возникает резкая пульсирующая боль, повышение температуры, недомогание и слабость. Отмечается яркое покраснение и вздутие десны, из зубодесневого кармана выделяется гной. Лечение комплексное, направлено на стабилизацию патологического процесса.

Лечение пародонтита
Заболевание требует неотложного вмешательства врача-стоматолога. Лечение пародонтита включает в себя нехирургические и хирургические методы. Первые (профессиональная гигиена) применяют на ранних стадиях болезни и для профилактики. Они заключаются в удалении зубного камня (механически и ультразвуком) и полировке поверхности зуба с последующей обработкой коронки и корня зуба специальными щетками с фторосодержащим защитным лаком.
Существует процедура удаления глубокого зубного камня, которая называется кюретаж: врач снимает отложения с помощью специальных крючков, экскаваторов, кюреток (закрытый кюретаж), либо, если требуется операция, разрезав десну (открытый кюретаж). Задача хирургических методов – устранить десневые карманы (следствие рассасывания костной ткани) для того чтобы зуб вновь обрел устойчивость.
Что можете сделать вы?
Даже если зубы выглядят здоровыми, это не означает, что заболевания десен отсутствуют. При любой возникшей проблеме с деснами или зубами, такими как чувствительность, отечность, болезненность, кровоточивость и др., нужно немедленно обратиться за консультацией к стоматологу,который адекватно оценит всю серьезность возникшей проблемы.
Что можете сделать врач?
Только стоматолог и гигиенист с помощью простого исследования могут определить наличие или отсутствие заболеваний пародонта. Суть исследования заключается в измерении зубодесневого кармана (при пародонтите) при помощи специального зонда.И рентгеновского снимка. Этот метод позволяет доктору быстро и безболезненно оценить состояние ваших десен, предложить план лечения для предотвращения дальнейшего развития заболевания, разработать специальный режим самостоятельной гигиены, который будет отвечать конкретной ситуации.
Почему развивается пародонтит?
Причины ослабления и воспаления тканей пародонта могут быть местными и общими. Общие – это заболевания всего организма, которые сопровождаются нарушением прочности соединительной ткани, кровоснабжения пародонта. Очень часто хронический пародонтит развивается при сахарном диабете, иммунодефицитах, заболеваниях сосудов. Местные факторы – это неправильное положение зубов или гипертонус жевательной мускулатуры, которые усиливают нагрузку на зубы и окружающие их ткани, а также бактерии, вызывающие инфекционное воспаление пародонта. Важную роль в развитии пародонтита играет недостаточная гигиена полости рта, некачественное лечение и неправильно выполненное протезирование.
Симптомы пародонтита
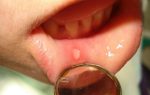
На ранних стадиях пародонтит проявляет себя не очень активно. Могут появиться кровоточивость десен, налет на зубах, слюна становится более вязкой. По мере прогрессирования пародонтита (разрушения зубных ячеек альвеолярных отростков) появляются пародонтальные карманы, зубы начинают расшатываться и в тяжелых случаях выпадать. Так выглядит клиническая картина хронического пародонтита.
Острый пародонтит доставляет значительно больше беспокойства. Десны воспаляются, отекают, кровоточат, в десневых карманах активно размножаются бактерии, вызывая образование гнойных очагов. Это сопровождается расшатыванием зубов, из карманов может быть гнойное отделяемое, появляется неприятный запах изо рта. В запущенных случаях образуются абсцессы, а при их вскрытии через десну – свищи. При выраженном воспалении реагируют регионарные лимфатические узлы – они увеличиваются, становятся болезненными.
Пародонтит может быть местным (в области 1-2 зубов) и генерализованным, при котором в патологический процесс вовлекается вся костная ткань одной или обеих челюстей.
Стадии пародонтита
Выделяют 4 стадии пародонтита: начальная, легкая, средняя и тяжелая. Для каждой из них характерны свои симптомы и степень их выраженности.
- Начальная стадия пародонтита проявляется образованием мягкого зубного налета, кровоточивостью десен, появлением пародонтальных карманов глубиной около 1 мм. Уже на начальной стадии на рентгенограмме могут определяться очаги деструкции костной ткани альвеолярного отростка.
- Легкий пародонтит отличается большей интенсивностью клинических признаков. Мягкие зубные отложения становятся более заметны, край десны гиперемирован или даже цианотичен, при механическом воздействии на него кровоточит, что связано с выраженным воспалением. Зубы начинают шататься, десневые карманы углубляются до 3-4 мм, из них может выделяться серозно-гнойное содержимое. На рентгенограмме резорбция кости достигает четверти длины корня.
- При пародонтите средней степени тяжести интенсивность проявлений становится еще выше. Глубина карманов увеличивается до 5-6 мм, растет количество отделяемого, что еще больше повышает подвижность зубов. В результате могут образовываться дефекты зубного ряда – зубы могут наклоняться, поворачиваться, расходиться с образованием промежутков или наоборот, «наезжать» друг на друга. Десны отечны, гиперемированы, может отмечаться их разрастание (гиперплазия). На рентгенограмме резорбция кости может достигать половины корня. Пародонтит – это очаг инфекции в организме, поэтому при его длительном течении возможна астенизация организма, снижение иммунитета.
- Пародонтит тяжелой степени сопровождается сильными болями в области десен, их выраженным воспалением. Глубина карманов превышает 7 мм. Зубы расшатываются настолько, что могут выпадать, а жевание сопровождается значительными болевыми ощущениями. Состояние и самочувствие пациента значительно нарушаются. На рентгенограмме резорбция кости охватывает всю длину корня полностью.
Течение заболевания в каждом случае индивидуально. Агрессивный пародонтит может развиваться стремительно, быстро переходя от одной стадии к другой. При адекватном и своевременном лечении процесс можно остановить на начальных стадиях и не допустить развития тяжелых осложнений.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Диагноз пародонтита ставят на основании данных осмотра, жалоб пациента, но обязательно после выполнения рентгенографии или компьютерной томографии. Только рентгенограмма позволяет оценить масштабы резорбции костной ткани, то есть определить стадию пародонтита и составить план лечения. При генерализованном процессе назначается ортопантомограмма, то есть панорамный снимок челюстей. Иногда пародонтолог рекомендует пройти углубленное обследование для выявления возможных причин пародонтита.
Дифференциальная диагностика пародонтита
Пародонтит имеет характерные особенности, которые позволяют отличить его от других заболеваний полости рта. При гингивите, главным симптомом которого являются воспаление десен, их гиперемия, отечность и кровоточивость, никогда не бывает пародонтальных карманов и расшатывания зубов. При другом заболевании пародонта, пародонтозе, не бывает признаков воспаления и десневых карманов. Главный патогенетический механизм пародонтоза – атрофия тканей пародонта, из-за чего могут обнажаться шейки зубов, что делает их более чувствительными к раздражителям. Расшатываются и выпадают зубы при пародонтозе только в запущенных случаях.
Лечение пародонтита
Эффективное лечение пародонтита обязательно должно быть комплексным. Оно зависит от стадии заболевания, особенностей его течения. На начальных стадиях проводится консервативная терапия, а при прогрессировании заболевания может потребоваться хирургическое лечение вплоть до удаления зубов. Обязательным условием успешного лечения пародонтита является санация полости рта, то есть лечение кариеса и других заболеваний зубов.
Консервативное лечение пародонтита зубов и десен
- Лечение хронического и острого пародонтита всегда начинается с удаления зубных отложений. Существуют разные способы сделать это: механический, ультразвуковой, Air-flow. Налет – это место скопления бактерий, и профессиональная чистка зубов позволяет избавиться от него, остановив развитие пародонтита. Вне зависимости от выбранного способа, удаление налета безболезненно, но после процедуры десны могут кровоточить некоторое время, тем более, что они воспалены.
- Местное лечение десен при пародонтите заключается в ежедневном полоскании полости рта противовоспалительными растворами или накладывании гелей с теми же свойствами. Это позволяет убить бактерий и восстановить нормальное состояние слизистых полости рта. Курс лечения должен продолжаться не менее 10 дней.
- Пациентам с пародонтитом рекомендуется использовать специальные пасты с противовоспалительным компонентом и зубные щетки с мягкой щетиной. Гигиена полости рта должна быть деликатной, но тщательной и регулярной.
- Антибактериальная терапия позволяет уничтожить бактерии более эффективно. Антибиотики используются системно, вводятся парентерально или принимаются в таблетках. Ранее практиковались местные инъекции, в десны, но от этой методики было решено отказаться, чтобы не травмировать и без того воспаленные ткани.
- Лечение пародонтита лазером, электрофорезом с противовоспалительными препаратами имеет вспомогательное значение, но оказывает выраженный положительный эффект в составе комплексной терапии.
Хирургическое лечение пародонтита
Хирургическое лечение требуется при тяжелом и среднетяжелом пародонтите, когда консервативное лечение не дает нужного эффекта. Суть хирургического лечения заключается в удалении содержимого карманов, грануляций, поддесневых отложений, что позволяет ликвидировать инфекционный процесс и остановить разрушение тканей.
Существует несколько методов радикальной терапии пародонтита:
- Закрытый кюретаж пародонтальных карманов проводится, если их глубина не превышает 4 мм, десна имеет достаточную плотность, и нет костных карманов. Это способ лечения легкого и среднетяжелого пародонтита, при абсцессах, значительной подвижности зубов он не будет эффективен. Данная манипуляция сложна в выполнении и требует большого опыта от врача. При помощи специальных инструментов нужно практически вслепую удалить патологически измененные ткани. После обработки карманы промываются антисептическим раствором, останавливается кровотечение, и накладывается десневая повязка на несколько дней.
- Открытый кюретаж может выполняться при глубине карманов до 5 мм, выраженных грануляциях и деформациях десневых сосочков. Открытый кюретаж отличается от закрытого тем, что при нем отслаивается слизистый лоскут и участки межзубной десны на глубину кармана. Это позволяет врачу действовать более уверенно, так как он может видеть операционное поле. Открытый кюретаж более травматичен, но при этом более эффективен при выраженном пародонтите.
- Лоскутная операция – это хирургическое вмешательство, при котором создается полностью мобилизованный слизисто-надкостничный лоскут. Лоскут откидывается, поверхность зуба и лоскута, полость кармана обрабатываются, удаляются все разрастания, содержимое. Существуют разные методики, но принцип у всех их один и тот же. Лоскутные операции – самое серьезное вмешательство, но с их помощью можно достичь максимального положительного эффекта. Их выполняют при тяжелом пародонтите с глубиной карманов 5-8 мм, выраженной резорбцией костной ткани.
- Удаление зубов при пародонтите выполняется в случае их высокой подвижности, наличии глубоких карманов с гнойным содержимым, то есть в тех ситуациях, когда сохранение зуба не представляется возможным.
Опасность
Если своевременно не установить, как вылечить пародонтит, это может привести к переходу заболевания в хроническую стадию и стать причиной осложнений:
- пародонтальный абсцесс;
- выпадение зубов.
Профилактика пародонтита
Первичная профилактика пародонтита, то есть мероприятия, помогающие предотвратить само заболевание – это тщательная гигиена полости рта, регулярное посещение стоматолога с целью санации очагов воспаления, а также своевременная коррекция прикуса, так как нагрузка на зубы при ортодонтических аномалиях может стать причиной развития пародонтита. Желательно 1-2 раза в год делать профессиональную чистку зубов при помощи стоматолога, при необходимости снимать зубной камень. Обязательно нужно пользоваться зубной нитью, чтобы удалять остатки пищи из межзубных промежутков – они становятся причиной образования десневых карманов. При подозрении на остеопороз стоит пройти соответствующее обследование, так как это состояние часто сопровождается заболеваниями пародонта.
Вторичная профилактика, направленная на предотвращение обострений и прогрессирования пародонтита, включает в себя те же мероприятия, что и первичная, но для чистки зубов необходимо использовать мягкие зубные щетки и специальные пасты, укрепляющие десны. Рекомендуются регулярные полоскания растворами с противовоспалительными свойствами.
Прогрессирование гингивита и пародонтит
Гингивит — обратимое заболевание, которое поражает десны в случае, если зубной налет вызывает развитие воспаления вокруг десневого края. Если гингивит не лечить, то хроническое воспаление десен может прогрессировать до хронического пародонтита, что приведет к необратимому разрушению тканей пародонта. Несмотря на то, что гингивит прогрессирует не во всех случаях, почти у половины взрослых отмечается предрасположенность к этому.2
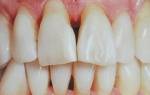
Здоровые десны
Десны без воспаления и без признаков заболеваний пародонта. Характеристики:
- Бледно-розовые плотные десны
- Отсутствие отечности
- Плотное прилегание к зубам
- Десневой край по типу лезвия ножа
- В норме отсутствие склонности к кровоточивости во время чистки зубов или при осмотре полости рта с использованием зонда
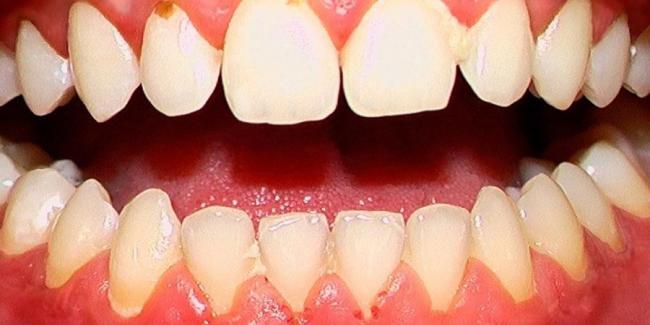
Гингивит
- Изменение цвета десны(или слизистой оболочки)
- Отек десневого края и сглаживание десневых сосочков
- Кровоточивость во время осмотра с использованием пародонтального зонда или во время чистки зубов
- Глубина прохождения зонда в десневую бороздку не более 3 мм
- Степень прилегания десны к зубам без изменений
Пародонтит
Необратимое разрушение тканей пародонта в результате хронического воспаления.2 Характеристики включают:
- Видимые признаки воспаления десен
- Кровоточивость во время осмотра с использованием пародонтального зонда или во время чистки зубов
- Разрушение соединительного эпителия и нарушение прилегания десны (образование патологического кармана и рецессия десны)
- Потеря костной ткани альвеолярного отростка
- Подвижность зуба
Формы пародонтита в (соответствии с новой классификацией):8
- Стадия I: Начальный пародонтит
- Стадия II: Умеренный пародонтит
- Стадия III: Тяжелый периодонтит с возможностью потери зубов
- Стадия IV: Тяжелый периодонтит с возможностью потери зубного ряда
Прочие заболевания пародонта
-
Чрезмерное разрастание десны (гиперплазия)2
Увеличение десны вследствие ее раздражения, накопления зубного налета, образования зубного камня, постоянного трения, или повреждения или увеличения количества принимаемых лекарственных препаратов
-
Абсцесс пародонта
Часто встречающаяся острая инфекция пародонтального кармана. Абсцесс может быть острым и хроническим, при свободном дренировании симптомы могут отсутствовать.
-
Некротический гингивит и некротический пародонтит9
Некротический гингивит (НГ)9 Острый воспалительный процесс тканей десны с наличием некроза / язвы межзубного сосочка, кровоточивости десен и боли.
Пациенты, более предрасположеные к НГ и НП, включают пациентов с ВИЧ-инфекцией и иммуносупрессией, недоеданием, стрессом или курением. Другие факторы включают в себя употребление алкоголя, неадекватную гигиену полости рта, перенесенную проведение перитонеального диализа, возраст и этническую принадлежность.9
-
Пародонтит, ассоциированный с поражением тканей в области верхушки корня
Очаги поражения могут возникать независимо друг от друга или вместе, и начинаются на деснах или верхушке корня зуба.
экспертами-стоматологами году Американская академия пародонтологии (AAP) и Европейская федерация пародонтологии (EFP) вместе с экспертами-стоматологами со всего мира провели Всемирный семинар по пересмотру классификации заболеваний пародонта. Группе было поручено обновить классификацию заболеваний и состояний пародонта 1999 года и разработать аналогичную схему для заболеваний и состояний периимплантных тканей9. Формы заболевания, ранее признанные «хроническими» или «агрессивными», теперь объединены в одну категорию , “пародонтит”.
| Здоровая десна, гингивит и другие заболевания слизистой оболочки десны8 | |
| Здоровая десна, здоровый пародонт | Клинически здоровая десна на неповрежденном пародонте |
| Клинически здоровая десна при редуцированном периодонте | |
| Гингивит, ассоциированный с дентальной биопленкой | Ассоциированный только с дентальной биопленкой |
| Опосредованный системными или местными факторами риска | |
| Гипертрофия десны, обсусловленная воздействием лекарственных препаратов | |
| Заболевания десен, не ассоциированные с дентальной биопленкой | Генетические / нарушения развития |
| Специфические инфекции | |
| Воспалительные и иммунные состояния | |
| Реактивные процессы | |
| Опухоли | |
| Эндокринные, алиментарные и метаболические заболевания | |
| Травматические поражения | |
| Пигментация десен |
| Формы пародонтита | |
| Некротические заболевания пародонта | Некротический гингивит |
| Некротический пародонтит | |
| Некротический стоматит | |
| Пародонтит, как манифестация системного заболевания | Классифицировано в соответствии с кодами Международной статистической классификации болезней и проблем со здоровьем (МКБ) |
| Пародонтит | Стадия – основаны на степени тяжести и комплексности лечения (complexity management) |
| Распространение – локализованный, генерализованный, распределеный по молярным резцам | |
| Степень – признаки или риск быстрого прогрессирования, ожидаемый ответ на лечение |
Стадии и степени пародонтита
Пародонтит: стадии
Стадию определяют для установления степени тяжести и распространенности заболевания у пациента с использованием измеримого показателя — количества разрушенной и/или поврежденной ткани в результате пародонтита, а также с учетом определенных факторов, от которых зависит степень комплексности долгосрочного лечения в каждом конкретном случае.
Начальную стадию определяют по потере уровня клинического прикрепления десны (CAL). При отсутствии данных о CAL следует выполнить рентгенографическую оценку потери костной ткани (RBL). Потеря зуба вследствие пародонтита может привести к изменению установленной стадии заболевания. Факторы комплексности лечения могут влиять на смещение стадии заболевания к более высокому уровню.
| Пародонтит | 1-я стадия | 2-я стадия | 3-я стадия | 4-я стадия | |
| Степень тяжести | Индекс CAL для межзубных промежутков | 1-2 мм | 3-4 мм | 5 мм | 5 мм |
| RBL | Коронковая треть (<15%)</p> | Коронковая треть (15–33%) | Распространение на среднюю треть корня и далее | Распространение на среднюю треть корня и далее | |
| Потеря зубов (из-за пародонтита) | Потери зубов не происходит | <4 зубов</p> | <5 зубов</p> | ||
| Комплексность | Местное лечение | – Максимальная глубина зондирования 4 мм
– Потеря костной ткани, главным образом, в горизонтальном направлении |
– Максимальная глубина зондирования 5 мм
– Потеря костной ткани, главным образом, в горизонтальном направлении |
В дополнение к критериям комплексности для 2-й стадии:
– Глубина зондирования 6 мм – Потеря костной ткани в вертикальном направлении 3 мм – Поражение фуркации 2-го или 3-го класса – Уменьшение объема костной ткани альвеолярных отростков средней степени |
В дополнение к критериям комплексности 3-й стадии:
Необходимость комплексной реабилитации по причине развития следующих нарушений: – Нарушение жевательной функции – Вторичная окклюзионная травма (увеличение степени подвижности зуба в 2 раза) – Уменьшение объема костной ткани альвеолярных отростков тяжелой степени – Коллапс прикуса, смещение, гиперемия, <20 сохраненных зубов (10 пар противоположных зубов)</p> |
| Степень распространенности и распределение | Добавить к стадии в качестве описания | Критерии описания для каждой стадии:
|
Пародонтит: степени
Степень заболевания определяют для обозначения скорости прогрессирования, восприимчивости к стандартной терапии и потенциального влияния на общее состояние здоровья пациента.
Стоматологам следует сначала оценить состояние пациента на наличие заболевания степени B, после чего установить наличие определенных признаков, позволяющих изменить степень на A или C.
| Прогрессирование | Степень A: низкая скорость | Степень B: средняя скорость | Степень C: высокая скорость | ||
| Первичные критерии
По возможности, следует использовать прямые признаки. |
Прямые признаки прогрессирования | Рентгенографические признаки потери костной ткани или CAL | Потеря не наблюдается в течение 5 лет | <2 мм за 5 лет</p> | >2 мм за 5 лет |
| Косвенные признаки прогрессирования | Степень потери костной ткани, % / возраст | <0,25</p> | 0,25–1,0 | >1,0 | |
| Фенотип | Обширные отложения биопленки при низком уровне разрушения | Наличие отложений биопленки, сопровождаемое разрушением ткани | Разрушение на уровне выше ожидаемого исходя из отложений биопленки; конкретные клинические признаки, указывающие на периоды быстрого прогрессирования и/или раннего начала заболевания | ||
| Факторы, влияющие на изменение степени | Факторы риска | Курение | Не курит | <10 сигарет в день</p> | >10 сигарет в день |
| Сахарный диабет | Нормальный уровень гликемии / отсутствие диагноза сахарного диабета | HbA1c <7,0% у пациентов с сахарным диабетом</p> | HbA1c >7,0% у пациентов с сахарным диабетом |
Три этапа определения стадии и степени заболевания у пациента
1-й этап: первоначальное обследование для оценки заболевания
Скрининг
- Глубина десневой бороздки или кармана при обследовании всех зубов
- Рентгенографическое исследование всей полости рта
- Отсутствующие зубы
- Пародонтит от легкой до средней степени тяжести, как правило, относится к I или II стадии
- Пародонтит тяжелой или очень тяжелой степени тяжести, как правило, относится к III или IV стадии
2-й этап: определение стадии
Пародонтит легкой или средней степени тяжести (как правило, I или II стадии):
- Подтверждение потери уровня клинического прикрепления (CAL)
- Исключение причин CAL, не связанных с пародонтитом (например, наличие пломб или кариеса в пришеечной области, перелом корня зуба, травматические причины)
- Определение максимального значения CAL или потери костной ткани по данным рентгенографического исследования (RBL)
- Подтверждение признаков RBL
Пародонтит средней или тяжелой степени (как правило, III или IV стадии)
- Определение CAL или RBL
- Подтверждение признаков RBL
- Обследование на предмет потери зубов вследствие пародонтита
- Оценка факторов комплексности лечения (например, высокая частота CAL, затрудненное хирургическое вмешательство)
3-й этап: Установление степени
- Расчет RBL (% длины корня x 100), поделенное на возраст
- Оценка факторов риска (например, курение, сахарный диабет)
- Измерение ответа на удаление зубного налета и зубного камня, чистку и полировку корней
- Оценка ожидаемой скорости потери костной ткани
- Подробная оценка рисков
- Учет медицинских факторов и наличия системного воспаления
Более подробная информация о Международном семинаре по классификации заболеваний пародонта и области вокруг имплантатов 2017 г. представлена на веб-сайт perio.org/2017wwdc
Факторы риска развития заболеваний пародонта можно разделить на две категории
Модифицируемые факторы риска
Местные
- Наличие зубного налета и зубного камня
- Ношение частичных съемных зубных протезов
- Дефицит места в зубном ряду, в том числе открытые контакты и нависание или недостаточное качество контурирования пломбы
- Анатомические факторы, в том числе неправильное расположение зубов, фуркация корней, бороздки и вдавления на корнях, а также эмалевые капли
Системные
- Недостаточная гигиена полости рта
- Курение и употребление табака
- Стресс
- Неправильное питание
- Сахарный диабет (недостаточно контролируемый)
- Применение лекарственных препаратов, вызывающих сухость во рту
Воздействие на модифицируемые факторы риска, например, улучшение гигиены полости рта, может способствовать улучшению здоровья десен и результатов лечения
Немодифицируемые факторы риска
- Семейный анамнез и генетические факторы
- Некоторые гормональные отклонения, например, в пубертатный период, во время беременности или менопаузы
- Наличие иммунодефицита
Факторы, препятствующие поддержанию здоровья десен
Труднодоступные места для очищения зубов
- Любая особенность, затрудняющая чистку зубов, может способствовать накоплению зубного налета, включая:
- Неправильное расположение зубов
- Нависание краев пломб
- Неправильное контурирование пломб
- Использование некоторых видов зубных протезов
- Образование зубного камня может привести к накоплению зубного налетавввв
Пациенты могут не обращать внимание на симптомы и рекомендации специалистов
Они могут не обратить внимания на ранние симптомы заболеваний десен по целому ряду причин:
- Недостаточная информированность о важности поддержания здоровья десен (убеждение, что кровоточивость десен — это «нормально»)
- Убеждение, что зубы важнее десен
- Большее внимание к косметическим проблемам в настоящем, чем возможным проблемам, связанным с заболеваниями пародонта, в будущем,
- Ожидание, что врач-стоматолог устранит проблемы с деснами, вместо профилактического поддержания здоровья десен
- Главная
- Заболевания
- Пародонтит
Диагностика пародонтита
Для оценки состояния проводится визуальный осмотр. Главная задача стоматолога – проверить расстояние от десны до зуба. Классификация пародонтита на ранних или тяжелых стадиях проводится при помощи пародонтальной пробы, в ходе которой формируется пародонтограмма. Нормальным показателем является промежуток 3 мм. Если он превышает 5 мм, то стоматолог констатирует наличие заболевания.
Обратите внимание! Причины пародонтита бывают самые разные – от курения и отсутствия правильной гигиены полости рта до ВИЧ инфекции и сахарного диабета. Поэтому после установки диагноза нужно провести комплексную диагностику организма.
Лечение заболевания
Начальным этапом является профессиональная гигиена рта, чтобы устранить скопления налета и бактерий в десневых карманах. Это позволяет замедлить развитие патологии, а также устранить болезнетворные микроорганизмы. Если пародонтит степени тяжести выше средней, то требуется глубокая очистка корней и введение антибиотиков. Желательно пройти ультразвуковую чистку, чтобы ускорить регенерацию, а также предотвратить развитие патологии в будущем. Лечение тяжелой стадии предусматривает хирургическое вмешательство. Делается разрез десны для проникновения в корень, чтобы выровнять костную ткань и удалить затвердевший налет.
Что такое пародонт
Все мы знаем, что в организме нашем всё взаимосвязано, каждый орган выполняет свою миссию, опираясь на поддержку других органов и систем. Так, например, наши зубы окружены тканями, которые осуществляют поддержку и питание. Эти ткани называются пародонтом. Пародонт включает в себя
- челюстные кости,
- связки, которые удерживают каждый корень зубов в костной лунке,
- десну, внутри которой есть множество сосудов и нервных окончаний.
Между зубами и тканями пародонта существует определённая взаимосвязь. Состояние здоровья пародонта зависит от следующих факторов:
- целостности зубных рядов;
- положения зубов внутри каждой зубной дуги и равномерной нагрузки на зубы передней и боковой группы;
- уровень гигиены полости рта;
- наследственный фактор.
Что такое пародонтит
Заболевание пародонта носит название – пародонтит. Он может быть локальный – в области 1-2 зубов, и генерализованным – в области всех зубов. Проявляется в первую очередь появлением отёка слизистой оболочки десны, формированием пародонтальных карманов между корнем зуба и костной лункой. Пародонтит опасен потерей зуба, поскольку ослабевает поддержка со стороны кости и окружающей десны.
Причины заболеваний пародонта
Чаще всего причиной заболевания становится некачественных уход за зубами и накопление зубных отложений. При недостаточной гигиене полости рта в пришеечной области и межзубных промежутках могут скапливаться остатки пищи, преимущественно углеводистого характера, которые легко прилипают к зубам. Если не удалить этот слой налёта, через несколько часов в нем начнут скапливаться бактерии, вызывающие воспаление десен, которое именуется гингивитом. Если вовремя обратить внимание на кровоточивость десен, неприятное ощущение шероховатости на некоторых участках зубов, особенно в пришеечной области и обратиться за помощью к стоматологу, проблему можно будет остановить. Гингивит – это первая ступень на пути развития пародонтита. Если не придавать значение первым признакам воспаления десен и обходить при чистке те места, где обнаружилась кровоточивость, слой мягкого налёта с каждым днем будет постепенно нарастать, поскольку к уже имеющемуся слою будут прилипать новые отложения. Постепенно на основе мягких отложений может формироваться зубной камень, или твёрдый зубной налёт. Он способствует нарушению питания краевой десны; постепенно разрушая место прикрепления корня зуба к десневому краю. Со временем происходит нарушение питания и костной ткани, окружающей зуб, и кость начинает постепенно «таять», т.е., терять свой объём по высоте.
Предрасполагающие факторы возникновения пародонтита:
- Неправильный прикус, скученное положение зубов, затрудняющее проведение полноценной гигиены: налёт накапливается в труднодоступных участках зубов, способствуя нарушению микробного равновесия в полости рта;
- Заболевания эндокринной системы, например, сахарный диабет;
- Пониженное слюноотделение, повышение вязкости слюны и снижение её очищающей функции;
- Наследственная предрасположенность к заболеваниям пародонта.
Как проявляется пародонтит?
По степени тяжести различают следующие формы пародонтита.
- Легкая степень характеризуется формированием зубодесневого кармана глубиной до 3 мм. На рентгенологическом исследовании выявляется потеря высоты межкорневой перегородки до ¼ высоты. Пациент может обнаружить кровоточивость при чистке зубов, дискомфорт при употреблении некоторых твёрдых продуктов, иногда появление неприятного привкуса и запаха изо рта., рыхлость десен, запах из полости рта при разговоре.
- Средняя степень пародонтита проявляется расширением и углублением пародонтальных карманов до 4-5 мм, поражение костных перегородок достигает 1/3 или ½ длины корня. Симптомы дополняются подвижностью зуба, реакцией на холодные и горячие раздражители, что связано с оголением той части зуба, которая должна быть скрыта костью и десной. При обострении воспалительного процесса появляются болезненные ощущения десен.
- Тяжелая степень характеризуется увеличением пародонтальных карманов до 6 мм и более, потеря высоты межкорневых перегородок составляет более ½ длины корня; в связи с эти подвижность зуба усиливается до 2-3 степени. Различают острое и хроническое течение пародонтита. При острой форме возможно появление серозных или гнойных выделений из пародонтальных карманов, усиление кровоточивости и боли при малой механической нагрузке.
Лечение пародонтита
При первых признаках заболеваний пародонта следует незамедлительно обратиться к стоматологу-пародонтологу для проведения диагностических мероприятий и составления индивидуального комплексного плана лечения.
При нарушении прикуса, выраженной скученности зубов необходимо создать условия для поддержания хорошего уровня гигиены. Доказано, что при выравнивании положения неправильно стоящих зубов происходит спонтанное улучшение био-баланса полости рта, патогенной микрофлоры становится меньше. Кроме того, объединение подвижных однокорневых зубов посредством шины-ретейнера способствует перераспределению нагрузки и продлевает их срок службы.
Первый шаг в лечении пародонтита – профессиональная гигиена полости рта и обучение навыкам качественного ухода за зубами. При отсутствии хорошего уровня гигиены – прогноз неблагоприятный.
Консервативный метод лечения – в зависимости от степени поражения пародонта – закрытый или открытый кюретаж: удаление биопленки, снятие мягких и твёрдых наддесневых и поддесневых зубных отложений, полировка поверхностей зубов, создание условий для самостоятельного поддержания гигиены полости рта на хорошем уровне. Участки оголенных корней зубов предстоит защитить от проявления высокой чувствительности от температурных и химических (кислых и сладких) раздражителей. С этой целью выполняется покрытие зубов фтор-содержащими лаками и гелями. Как правило, после проведения кюретажа наступает восстановление здорового, бледно-розового цвета десны, исчезновение кровоточивости, уменьшение глубины карманов; однако восстановления кости не происходит.
Хирургический метод лечения – направленная регенерация тканей. Метод, позволяющий добиться восстановления кости в области однокорневых зубов и многостеночных дефектов.
Альтернативный метод – удаление зуба, лишенного подлежащей кости, проведение последующей имплантации после снятия признаков воспаления.
Очень важный фактор в поддержании здоровья пародонта – мотивация пациента к поддержанию гигиены на высоком уровне. Каждому пациенту врач-пародонтолог подбирает индивидуальные средства ухода за зубами. Совместно с врачом-гигиенистом осуществляет контроль за состоянием гигиены зубов не реже 1 раза в 3 месяца.
Профилактика пародонтита
Для предотвращения проблем с пародонтом необходимо соблюдать следующие мероприятия:
- своевременно посещать врача-гигиениста, удалять мягкий налет и не допускать формирования твёрдых зубных отложений;
- использовать рекомендованные стоматологом зубные щетки, ёршики и зубные нити для ухода за зубами, а также индикаторы мягкого налёта для самоконтроля;
- выполнять гигиену полости рта дважды в день, соблюдая временной регламент;
- придерживаться сбалансированного питания: иметь в рационе твердые натуральные продукты;
- при выявлении нарушений со стороны эндокринной системы регулярно проходить поддерживающее лечение у эндокринолога;
- отказаться от курения, поскольку никотин негативно влияет на обменные процессы в организме.
Помните, что Ваше здоровье – очень важная составляющая качества жизни, берегите его!