Грибковые заболевания или микозы уха, горла и придаточных пазух носа поддаются лечению на любой стадии, даже после многократных рецидивов. Для этого необходимо точно установить источники заболевания (разновидность грибка, причину снижения иммунитета), удалить или отмыть слежавшиеся грибковые массы и провести лечение, направленное на причины проблемы. У нас есть серьезный опыт лечения грибковых инфекций, грамотные врачи и современное оборудование. Будем рады помочь Вам!
Грибковые инфекции или микозы могут поражать различные органы. Возбудители этих инфекций – болезнетворные грибы – могут «поселиться» в полости рта или носа, а также в ушах. В большинстве случаев грибковые инфекции ЛОР-органов вызывают дрожжеподобные грибы рода Candida (возбудитель молочницы) или плесневые грибки, особенно, если Вы им слабо сопротивляетесь. Здоровая иммунная система довольно легко «бьёт» почти любые опасные виды грибков, поэтому в комплексе лечения мы предложим Вам и противогрибковые лекарства и средства, укрепляющие противогрибковый иммунитет. Одновременно отмоем или удалим грибковые массы.
Что именно мы будем делать:
- Механически удалим грибковые массы. При обнаружении грибка уха лечение обязательно включает туалет уха, который выполняется только врачом. Процедура состоит из тщательного очищения слухового прохода от грибковых отложений и промывания местными противогрибковыми препаратами. Если у Вас грибок на миндалинах, мы предложим Вам промывание эффективными противогрибковыми препаратами, в нашей клинике эта процедура выполняется вакуумным и шприцевым методами. Уже в первые дни лечения вы почувствуете значительное облегчение.
- Определим тип возбудителя грибковой инфекции. Разные виды грибка – разные лекарства. Чтобы назначить эффективное лечение, очень важно определить тип грибка, вызвавшего болезнь. С этой целью опытный ЛОР-врач проведет полный осмотр и назначит необходимые анализы: мазок (посев на грибы) из пораженной грибком области – зева, носа или уха, а также ПЦР слюны на грибы.
- Выясним причину развития грибковой инфекции. Грибок в ушах, грибок в горле часто возникает на фоне недолеченных инфекций, неправильного лечения антибиотиком и слабого иммунитета, поэтому врач подробно расспросит Вас о том, чем вы болели незадолго до этого, как протекало заболевание, какие лекарства вы принимали. При необходимости мы привлечем врача-иммунолога, который поможет с восстановлением иммунной системы.
- Подберем индивидуальную схему лечения. При микозах носа, фарингомикозе, отомикозе лечение будет направлено на устранение причины, вызвавшей развитие заболевания. Мы составим индивидуальную схему лечения, назначив специфические препараты, губительные для конкретного типа грибка.
Сам факт появления грибка в горле, носу или ушах говорит о том, что Ваш иммунитет снижен. В свою очередь, грибковая инфекция подавляет защитные возможности организма, еще больше ослабляя иммунную систему.
Именно поэтому одним из принципов лечения грибковой инфекции в клинике «Эхинацея» является восстановление иммунной системы. Мы назначим Вам препараты, которые помогут укрепить иммунитет и ускорить выздоровление. Комплексное лечение позволит Вам уже через несколько дней почувствовать себя намного лучше.
Микозы горла, носа и ушей – инфекция, которая легко передается при непосредственном контакте с возбудителем. Но само заболевание развивается лишь при наличии располагающих к этому факторов, чаще всего – на фоне сниженного иммунитета, например, после операции, когда организм сильно ослаблен или в результате продолжительного лечения антибиотиками. В группу риска входят и грудные дети, у которых иммунная система еще недостаточно хорошо развита.
Грибковые инфекции уха, глотки, миндалин, гайморовых пазух. Что и как называется.
- Микоз – это грибковое заболевание. Бывает микоз различных органов и слизистых оболочек.
- Отомикоз – это грибок (микоз) уха или обоих ушей. В этом случае грибки могут поселиться в слуховом проходе, на барабанной перепонке и более глубоких отделах уха.
- Фарингомикоз – это грибок (микоз) глотки и миндалин. Обычно фарингомикоз вызывает возбудитель молочницы – грибок Кандида.
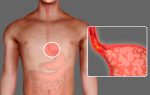
- Грибковый гайморит / синусит это грибок (микоз) носа и околоносовых пазух. В околоносовых пазухах встречаются довольно большие грибковые разрастания.
Особенность грибковых инфекций уха, горла и носа заключается в их трудной диагностике и «любви» грибков к антибиотикам, особенно при неправильном применении последних. Микозы ЛОР-органов поддаются лечению на любой стадии, для этого необходимо точно установить причину заболевания и подобрать подходящее лечение. Мы будем рады помочь Вам.
Грибковые заболевания уха
Возбудители грибковых инфекций часто селятся в ушах. Грибы активно размножаются в теплой и влажной среде, поэтому грибок в ушах часто появляется у любителей плавания, а также у тех, кто живет в жарком и влажном тропическом климате. Основные симптомы отомикоза – боль в ушах, заложенность, снижение слуха, зуд в ушах.
Отомикоз наружного уха или наружный грибковый отит начинается с небольшой отечности слухового прохода, из-за чего у пациента возникает ощущение заложенности. Затем появляется ощущение зуда в ухе. Думая, что подобные симптомы вызваны обычным загрязнением слухового прохода или скоплением в нем серы, пациент может попытаться очистить ухо, травмируя тем самым поверхность кожи и способствуя проникновению грибка.
В острой стадии из слухового прохода появляются выделения – желтоватые, зеленоватые, коричневые: цвет зависит от вида грибка в ушах. С развитием заболевания количество отделяемого увеличивается, что становится причиной выраженной тугоухости. Боли при наружном отомикозе ярко выражены, усиливаются при глотании.
Отомикоз среднего уха или микотический средний отит часто развивается на фоне хронического гнойного отита. При присоединении грибковой инфекции боль в ухе усиливается, выделения становятся обильными, присоединяется головная боль.
Отомикоз послеоперационной полости развивается после хирургических вмешательств в области уха. Грибок проникает вглубь через микротравмы на поверхности кожи.
Грибковые заболевания глотки и миндалин
Грибковые поражения миндалин и глотки более опасны, чем другие инфекционные заболевания, но мы точно определим вид грибка и своевременно назначим Вам эффективное лечение.
Грибок в глотке может появиться в любом возрасте. Тонзилломикоз – грибок на миндалинах – часто встречается у детей. Грибок на гландахнередко появляется у тех, кто болеет хроническим тонзиллитом. Микотическое поражение этой области обычно вызывают дрожжеподобные грибы, кандида на миндалинах – самый частый «гость». Грибок на миндалинах проявляется следующими симптомами: ощущение сухости и жжения в горле, повышение температуры, головная боль.
При фарингомикозе грибок локализуется на слизистой глотки. Грибок в глотке может появиться в результате травмирования слизистой, например, при использовании съемных зубных протезов. Как и при тонзилломикозе, кандида в горле селится чаще других видов грибов. Заболевание проявляется першением и покалыванием в горле, болью, которая усиливается при глотании, слизистая отечная, на ней появляется налет беловатого или желтоватого цвета.
Грибковые заболевания носа и околоносовых пазух
Кариозные зубы – один из основных факторов, способствующих развитию микотических поражений носа и околоносовых пазух. Микотические процессы вызывают грибковый синусит и могут поражать только слизистую оболочку (неинвазивная форма) или проникать в надкостницу и кость (инвазивная форма). Последний вид микоза наиболее опасен, поскольку грибы могут проникнуть в глазницу и вызвать ухудшение зрения.
Основные симптомы грибкового синусита – заложенность носа, головная боль, ощущение давления в области околоносовых пазух, обильные выделения из носа: творожистые, белого цвета – при поражении кандидами, плотные, кашицеобразные, с неприятным запахом – если причиной микоза стали плесневые грибы.
Обращаясь в нашу клинику, вы можете быть уверены в том, что мы сможем оперативно поставить точный диагноз грибкового синусита и назначить эффективное лечение. Мы предпримем все меры для того, чтобы избежать обострения процесса и последующего хирургического вмешательства.
Грибковые инфекции ЛОР-органов часто встречаются у детей, поскольку их иммунитет еще только формируется, и не всегда может противостоять грибковой инфекции. Малыши больше подвержены воздействию дрожжеподобных видов грибка, например, кандида на миндалинах, кандида в горле чаще появляется в младшем возрасте. Нередко заражение кандидозом происходит в процессе родов от матери, у которой отмечалась грибковая инфекция. С возрастом более вероятно поражение плесневыми грибами.
Симптомы микозов у детей выражены не так явно, что зачастую осложняет диагностику. Поэтому мы рекомендуем при малейших признаках грибковой инфекции обратиться в нашу клинику, где прием детей ведет опытный ЛОР-врач. При обнаружении грибка у ребенка лечение будет назначено своевременно, что позволит избежать перехода заболевания в затяжную хроническую стадию.
Язвенно-некротический стоматит – стоматологическое заболевание, при котором воспаляется слизистая полости рта. Данная проблема может называться по-разному, к примеру, язвенный гингивит, стоматит язвенный, язвенно-некротический стоматит Венсона (Венсана) и т.п. Недуг, как правило, динамично развивается у детей в возрасте до 3-х лет, но часто диагностируется и у взрослой аудитории. Заболевание – не приговор, при правильном и комплексном лечении удается снять острую симптоматику и закрепить результат, исключая рецидивы.
Основные причины язвенно-некротического стоматита
Главные возбудители болезни – патологические бактерии (в частности, спирохета Венсана), которые активно развиваются в полости рта, особенно в пространстве между зубных единиц. Они имеются в полости абсолютного здорового человека, но при воздействии определенных факторов активно размножаются и провоцируют патологический процесс.
Предпосылки развития заболевания:
- запущенные стадии катарального гингивита;
- обильные кариозные поражения зубов;
- зубной камень;
- слабый иммунитет;
- недостаточная гигиена ротовой полости;
- отсутствие санации полости;
- вирусные заболевания;
- механические травмы десен и зубов;
- перенесенные стрессы, депрессивные состояния;
- прием сильных медикаментов.
Основные симптомы стоматита Венсана
Наиболее распространенная симптоматика – наличие многочисленных изъязвлений в полости рта: на внутренней стороне щек, губ, нёбе и других зонах. Остальные проявления могут варьироваться, в зависимости от степени болезни.
Симптомы при язвенном стоматите легкой степени:
- повышение слюноотделения;
- болевые ощущения во рту, особенно при пальпации мягких тканей;
- кровоточивость десен, в особенности при приеме пищи и чистке зубов;
- отек десны.
Проявления при язвенно-некротическом стоматите средней ст.
- ранки с некротическими корочками;
- кровоточащие десна;
- неприятный запах;
- гной, выделяемый из зубодесневых карманов;
- увеличение и болезненность лимфоузлов;
- мышечная слабость и упадок сил;
- повышение температуры;
- потеря аппетита.
Симптоматика при язвенном стоматите сложной ст.
- сильная слабость;
- боли в животе;
- тошнота;
- рвота;
- повышение температуры тела;
- глубокие язвы, которые могут доходить до костной ткани.
При появлении этих симптомов необходимо в срочном порядке обратиться к стоматологу! Заболевание лечится исключительно под контролем опытного врача – лечение в домашних условиях может существенно усугубить ситуацию.
Чем лечить язвенный стоматит?
Эффективное лечение язвенного стоматита Венсана должно быть комплексным:
- Обезболивание – выполняется, чтобы снять острый болевой синдром. Специалисты рекомендуют наложение компрессов с обезболивающими растворами.
- Удаление высыпаний. Этим должен заниматься исключительно доктор. Сначала на язвы накладываются компрессы с размягчающим составом, после чего корочки постепенно счищают с поверхности слизистой, обрабатывая перекисью водорода, перманганат калия, хлоргексидином и др.
- Общее лечение. Подразумевает прием антигистаминных препаратов, которые купируют общее раздражение тканей и воспалительный процесс. При сильных проявлениях и симптомах сложной степени назначается антибиотикотерапия. Также рекомендовано пройти курс витаминотерапии.
- Санация ротовой полости. Эффективное лечение кариеса, удаление патологических зубов. Для заживления ран рекомендована обработка кератопластическими препаратами, гелями и мазями.
Как лечить язвенный стоматит диетой?
Одной лишь диеты будет недостаточно для полного излечения от заболевания, но она показана в обязательном порядке для ускорения процесса выздоровления. При подобном диагнозе очень важно уделять время правильному питанию.
При стоматите рекомендованы следующие продукты: овощи, фрукты, вязкие каши, зелень, молоко и кисломолочные продукты, сыр, супы, отвары из трав, зеленый чай, мясо на пару без соли, нежирные сорта рыбы, натуральные овощные соки.
Пациентам с указанным заболеванием не рекомендовано употреблять в пищу: кислые фрукты и овощи, цитрусовые, маринованные и перченные блюда. Также не рекомендуются продукты, провоцирующие аллергию, слишком сладкие блюда, сухие и те продукты, которые могут спровоцировать механические повреждения слизистой (орехи, сухарики, сухофрукты и др.).
Фарингит – это воспалительный процесс, который образуется на задней стенке гортани и поражает слизистую оболочку, а также более глубокие слои, ткани мягкого нёба и лимфатические узлы. Острая форма фарингита может перерасти в хроническую, если пациент не обращается за помощью к врачу и занимается самолечением.
Так как патологический процесс в гортани вызван распространением болезнетворных бактерий, риск развития фарингита повышается у людей со слабой иммунной системой и у тех, кто страдает ЛОР-заболеваниями или имеет к ним предрасположенность.
Чем опасен фарингит и как он проявляет себя? К какому врачу обращаться и как лечить заболевание? На эти и другие вопросы мы ответим в данной статье.
Причины развития фарингита
Специалисты полагают, что пик развития патологии приходится на конец зимы и начало весны, так как в это время иммунная система человека особо подвержена простудным заболеваниям. Часто в весеннее время года недостаток витаминов и микроэлементов в организме человека приводит к появлению авитаминоза, организм ослабевает и создает прекрасную среду для развития болезнетворных бактерий. Также возможны воспалительные процессы: как отдельно, так и на фоне основного заболевания.
Первые признаки наличия фарингита и его дальнейшее лечение могут отличаться в зависимости от стадии патологии, пола, возраста и общего состояния здоровья пациента.
К основным причинам развития фаринголарингита мы относим:
- переохлаждения организма, употребление в пищу слишком холодных продуктов;
- деформация перегородки носа;
- штаммы микроорганизмов, вызывающие развитие хламидиоза, кандидоза, коклюша, скарлатины, кори;
- аденовирус, вирус гриппа;
- стрептококки, стафилококки, пневмококки;
- гайморит, тонзиллит, кариес, ринит;
- затрудненное носовое дыхание;
- патологии желудочно-кишечного тракта: рефлюкс, изжога, грыжа;
- злоупотребление вредными привычками;
- регулярные высокие нагрузки на голосовые связки;
- загрязненный, токсичный воздух;
- гормональные нарушения и эндокринные патологии (сахарный диабет, ожирение, гипотериоз и др.);
- тонзиллэктомия, которую сделали пациенту ранее;
- инфекционные болезни в хронической форме;
- ослабленный иммунитет.
Симптомы фарингита
Первые признаки заболевания могут отличаться в зависимости от вида фарингита. Они носят как местный, так и общий характер. Но имеются общие признаки, которые характерны для любого типа фарингита: боль в горле, неприятный запах изо рта, заложенность ушей и затрудненное глотание. При активном воспалительном процессе может наблюдаться повышение температуры тела выше 38° – так организм борется с чужеродной инфекцией. Общие признаки: потливость, плохой аппетит, слабость, головокружение, быстрая утомляемость, жар, озноб. Некоторые жалуются на боль и шум в ушах, на дискомфорт при воздействии громких звуков.
- Во время острого катарального фарингита появляется отечность и покраснение слизистых оболочек гортани. Также на задней стенке глотки могут образовываться красные фолликулы, скапливаться прозрачная и немного мутная слизь. Наблюдается отечность и покраснение язычка.
- При гнойной форме острого фарингита на поверхности задней глоточной стенки появляются язвочки со скоплением гнойных масс.
Острый фарингит
Острые фарингиты могут протекать самостоятельно, а также сопровождаться острыми воспалениями, охватывающими верхние дыхательные пути: ринитами или воспалениями слизистых носоглотки.
В зависимости от причины развития острый фарингит бывает:
- Вирусным – чаще всего вызван риновирусом;
- Бактериальным – вызван стрептококками, стафилококками и пневмококками;
- Грибковым – источник воспалительного процесса – Candida;
- Травматическим – вызван повреждениями глотки и гортани: горло поцарапала острая кость или обожгло кипятком, сильная нагрузка на связки;
- Аллергическим – возникает при вдыхании аллергенов или раздражителей, вроде табака, выхлопных газов или пыльного воздуха.
Хронический фарингит
По глубине поражения слизистой оболочки глотки хронический фарингит различается на: катаральную, гипертрофическую и атрофическую формы.
- Хронический катаральный фарингит — присутствует небольшая отечность слоев тканей слизистой глотки. Отдельные участки иногда покрыты прозрачной или слегка замутненной слизью. Развивается в результате попадания в глотку кислого желудочного содержимого, например, в случае грыжи диафрагмы пищевода. Поэтому катаральный хронический фарингит является следствием развития заболеваний желудочно-кишечного тракта.
- Хронический гипертрофический фарингит — значительная выраженность отечности слизистой. Дополнительно наблюдается утолщение язычка и припухлость мягкого нёба.
- Хронический атрофический фарингит — отличается некоторым истончением покровов глотки. Они обычно розово-бледные, иногда блестяще-лакированные. Некоторые их участки покрываются корочками, вязкой слизью с гноем.
Любой вид хронического фарингита развивается по причине того, что острая форма заболевания не была излечена вовремя и переросла в более серьезную форму. А также хронические фарингиты появляются как следствие ринитов, гайморитов, искривления носовой перегородки, полипов в носу – то есть когда длительное время затруднено носовое дыхание. Кроме того, длительное применение сосудосуживающих капель также приводит к появлению хронического фарингита.
Как проявляется и протекает фарингит у детей?
Фарингиты дети переносят тяжелее, чем взрослые. Особенно это относится к малышам до года. Отек слизистой может вызвать признаки удушья, боль, которая сопровождает заболевание, снижает аппетит у ребенка. Зачастую температура тела у малыша может достигать 40°. Самое сложное в этой ситуации то, что маленький ребенок не может сказать, что у него болит.
Неправильное лечение может привести к непоправимым последствиям для маленького неокрепшего организма. Поэтому при первых признаках фарингита, сразу же обращайтесь к врачу.
Ангина и фарингит: в чем разница?
Общее состояние пациента при острой форме ангины или тонзиллита можно спутать с симптомами фарингита. Если заболевание диагностировано неправильно, то лечение фарингита у взрослых не даст никакого эффекта. И острая форма патологии может перерасти в хроническую.
К сожалению, многие пациенты занимаются самолечением и начинают применять препараты без специального назначения врача. Это делать крайне противопоказано! Лучше вовремя позаботьтесь о своем здоровье и обратитесь за помощью к опытному отоларингологу.
Важно помнить, что во время фарингита воспаляется гортань, а при ангине – гланды. Во время ангины всегда больно глотать, болевые ощущения усиливаются еще больше при употреблении пищи. При фарингите происходит наоборот – во время поедания теплой пищи или теплых напитков боль в горле уменьшается.
Во время развития ангины нет кашля или першения, только боль в горле и иногда образование белого налета. При фарингите присутствует першение, а также шум, боль или заложенность в ушах. Трудность в различие этих двух заболеваний еще осложняется тем, что у одного пациента одновременно могут развиваться обе патологии, так как они вызваны одним возбудителем.
Диагностика фарингита
Обнаружение всех видов фарингита начинается с визуального осмотра гортани при помощи специального прибора и сборе анамнеза. Также для изучения берется мазок из зева – на дифтерию.
Другие виды диагностики:
- Культуральное исследование — посев взятых материалов на питательную среду.
- Экспресс-диагностика — идентификация стрептококкового антигена в мазках из зева.
- Иммуносерологическая диагностика — метод используется в случае стрептококковой инфекции.
Лабораторные исследования:
- Общий анализ крови – исключение болезней крови, инфекционного мононуклеоза;
- Общий анализ мочи – позволяет исключить заболевания почек (гломерулонефрита).
В зависимости от симптомов заболевания, а также состояния гортани, наличия или отсутствия кашля, лихорадки, налета на миндалинах и болезненности и увеличенном размере лимфатических узлов, может понадобиться дополнительно консультации других узких специалистов: эндокринолога, кардиолога, аллерголога.
Методы лечения фарингита
Лечение должно проходить в комплексе. Пациенту прописываются медикаменты, которые снимут боль и уберут воспаление. А также важно придерживаться специальной диеты и исключить из рациона продукты, которые раздражают слизистую оболочку горла и приносят еще больше дискомфорта: алкогольная продукция, острая и соленая пища, кислые блюда, газированные напитки.
Медикаментозная терапия
В зависимости от клинической картины и общего состояния пациента, врач может прописать антигистаминные, противокашлевые и противовирусные медикаменты. Используются таблетки/пастилки для рассасывания, которые снимают боль.
В некоторых случаях прибегают к использованию антибиотиков. Их можно принимать только по наставлению врача.
Местное воздействие
Также хорошее действие на воспалительный процесс и покраснение гортани оказывают полоскания специальными растворами. Они мягко воздействуют, снимают боль и улучшают общее состояние пациента.
Для диагностики и выявления заболевания нужна консультация отоларинголога. В городской поликлинике можно обратиться к своему лечащему терапевту, который выпишет направление к ЛОРу. Однако на это требуется время. Часто своей записи к врачу приходится ждать по 2 недели. В некоторых случаях это просто невозможно, так как нужно быстрее провести обследование и назначить лечение, пока ситуация не стала критической.
Поэтому мы рекомендуем обращаться в медицинскую клинику «Медюнион». У нас работают практикующие отоларингологи, записи к которым не нужно ждать несколько недель. Запишитесь уже сегодня на удобное для вас время, и уже завтра пройдите обследование.
Пациенты выбирают нас за то, что мы оказываем услугу выезда узкого специалиста на дом в случае, если самостоятельно прибыть в клинику вы не можете. Прямо на дому можно также провести забор анализов.
Стоимость первичной консультации отоларинголога в Красноярске в клинике «Медюнион» от 1300 рублей. Записаться можно на сайте или по телефону 201-03-03.
Калькулятор
Из-за чего возникает глоссит?
Причины глоссита разнообразны — это могут быть как повреждения языка, так и воздействие бактерий и вирусов. При наличии локальной инфекции глоссит может быть вызван вирусами и бактериями, в том числе вирусом герпеса. Особенно способствуют развитию инфекционного процесса наличие ожогов, механических травм ротовой полости и языка. К факторам риска, провоцирующим развитие глоссита, относится алкоголь, никотин, острые специи, горячая еда. Иногда это может быть даже аллергическая реакция на полоскатели и освежители для рта, зубную пасту или карамель.
Глоссит может проявляться и при наличии некоторых системных заболеваний, например при железодефицитной анемии, красном плоском лишает, при эритемах, В-витаминодефицитных состояниях, сифилисе, афтозе и многих других. В редком случае точную причину глоссита установить не удается.
Какие могут быть симптомы глоссита (воспаления языка)?
В зависимости от расположения и причины, можно различить разные виды глоссита. Стоит обратить внимание на самые распространенные:
Глубокий глоссит — воспалительный процесс находится в толще языка и проявляется в виде абсцесса или флегмоны.
Флегмонозный глоссит — находится на дне ротовой полости и вызывает острые воспалительные явления в районе шеи и подбородка.
Поверхностный глоссит — представляет собой воспаление слизистой оболочки у языка.
Катаральный глоссит – довольно плотный налет на языке, иногда приводящий к его отеку, уплотнению и ограничению подвижности. Могут присутствовать участки, имеющие ярко-красный цвет, обильное выделение слюны и чувство жжения в языке.
Язвенный глоссит — для этого вида характерно наличие на языке темно-серого налета. При его снятии становятся видны довольно болезненные кровоточащие эрозии и язвы, возникает неприятный запах изо рта.
Десквамативный глоссит — обычно считается симптомом нарушения в функционировании отдельных систем организма, как например нарушения обмена веществ или поражение желудка. Проявляется в виде воспаления слизистой оболочки на спинке языка.
Складчатый глоссит – является врожденной аномалией, проявляющейся в виде складок по спинке языка, направленных в разные стороны. Как правило не вызывает жалоб.
Ромбовидный срединный глоссит — так же как и складчатый является врожденным заболеванием. Для него характерно появление сосочков ромбовидной формы на задней части языковой спинки. Лечение обычно не требуется, только при наличии обострений, при которых рекомендуется провести иссечение измененного участка.
Волосатый черный язык – еще называется ворсинчатый язык. Для этого вида характерно разрастание и ороговение нитевидных сосочков. Точную причину возникновения данного заболевания специалисты не могут определить.
Гунтеровский глоссит – характерный ранний признак злокачественной анемии. Больные часто жалуются на жжение языка, особенно в районе его кончика.
Интерстициальный глоссит – является формой сифилитического поражения языка. При наличии заболевания язык становится практически неподвижным, он уплотняется. При отсутствии своевременного лечения, соединительная ткань полностью и необратимо заменяет собой мышечную.
К общим симптомам глоссита относятся такие проявления как – изменения в структуре или цвете языка, увеличение его размеров, налет, жжение, трудность при глотании или пережевывании пищи, речи. При наличии хоть одного из данных симптомов стоит обязательно обратиться к опытному врачу. Только стоматолог назначает необходимые для проверки анализы и определяет лечение глоссита.
Как происходит диагностика глоссита?
При первом появлении симптомов глоссита требуется обратиться к стоматологу. Врач проведет осмотр области воспаления языка, определит отсутствие или наличии папиллом, задаст вопросы, помогающие наиболее точно идентифицировать причины развития инфекции, и назначит проведение необходимых для выявления системных заболеваний анализов.
Как проходит лечение воспаления языка (глоссита)?
Прежде всего, требуется устранить непосредственный источник инфекции – без этого шага лечение не будет иметь смысла. Для лечения могут использоваться различные препараты – противовоспалительные средства, антибиотики, имунокорректоры и прочие. Устранить симптомы воспаления помогает гидрокортизон или преднизопон. Но стоит помнить, что помимо показаний к применению, все лекарства имеют и противопоказания, поэтому применять их можно только по указанию лечащего врача.
Поврежденная поверхность языка проходит дезинфекцию в виде аппликаций, ванночек или полосканий при помощи антисептических растворов — перманганат калия, фурацилин, хлоргексидин и другие. Для уменьшения болевого синдрома врач может назначить анестезирующие средства, в некоторых случаях в комбинациях с антисептиками — Камистад, лидокаин. Ускорению регенерации тканей способствуют аппликации с препаратами определенной группы – масляный раствор или мазь с витамином А, бетакаротином, масло семян шиповника, «Винизоль». До того как прекратится воспалительный процесс из рациона необходимо исключить раздражающую пищу.
При наличии язв и эрозий перед началом обработки антисептиками потребуется удалить некротический или фибринный налет при помощи тампона или аппликаций с использованием протеолитических ферментов (химотрипсин, трипсин и другие). В случае наличия выраженного гиперкератоза потребуется оперативным путем удалить ороговевший участок. Запущенные формы глоссита могут лечиться и при помощи хирургических методов.
Не менее важна гигиена полости рта — требуется чистить зубы не меньше чем два раза в день при использовании качественной зубной пасты.
Прогноз лечения: катаральные глосситы проходят за несколько дней, при гнойном глоссите потребуется радикальное вскрытие и проведение активной антибиотикотерапии — они во многом предопределяют благоприятный исход.
Профилактика глоссита
Чаще всего болезнь гораздо легче предупредить, чем проводить лечение. По этой причине стоматологи рекомендуют проводить следующие профилактические меры:
- соблюдение гигиены зубов и полости рта;
- регулярный осмотр у врача-стоматолога;
- уменьшение количества острых специй, раздражающей слизистую пищи;
- не стоит злоупотреблять курением и алкоголем.
Своевременное и эффективное лечение легко позволяет избавиться от глоссита, в то время как полное отсутствие лечение приводит к необратимым и печальным последствиям.
Мукозит (воспаление слизистой оболочки полости рта)
Некоторые методы лечения рака, включая радиотерапию в области головы и шеи, могут поражать клетки в полости рта и пищеварительном тракте. Это явление известно как мукозит.
Мукозит может вызывать покраснение, отек, чувствительность и появление язв на слизистой оболочке полости рта, языка и губ. Вы можете испытывать дискомфорт в полости рта и горле, вследствие чего вам будет трудно принимать пищу или глотать. Эти симптомы могут появиться через 3-10 дней после начала лечения. Как быстро они исчезнут зависит от вашей иммунной системы и лечения, которое вы проходите.
Уход за полостью рта во время лечения рака
Уход за зубами
Перед началом лечения рака ваш врач может посоветовать вам сходить на прием к стоматологу. Если вам нужно посетить стоматолога во время лечения, попросите его сначала позвонить вашему врачу в центре Memorial Sloan Kettering (MSK).
Чистка зубов щеткой
- Осторожно чистите зубы и язык не позднее 30 минут после приема пищи. Пользуйтесь небольшой щеткой с мягкой щетиной. Если болевые ощущения во рту слишком сильные для обычной мягкой зубной щетки, в аптеке вы можете приобрести щетку со сверхмягкой щетиной. Вот некоторые примеры таких щеток:
- сверхмягкая зубная щетка Biotene® Supersoft;
- экстра-мягкая щадящая зубная щетка Sensodyne® Extra Soft;
- экстра-мягкая зубная щетка Colgate® 360 Sensitive Pro-Relief с компактной головкой;
- мягкая зубная щетка с компактной головкой Oral-B® Indicator 35.
- Меняйте зубную щетку каждые 3-4 месяца или чаще, если в этом возникает необходимость.
- Пользуйтесь фторсодержащей пастой или пищевой содой с фтором.
- Если у вас установлены зубные или челюстные протезы или мосты, снимайте и очищайте их каждый раз, когда чистите зубы. Вы можете продолжать носить их, если они не вызывают дискомфорта и раздражения рта. Вынимайте их на время сна. При появлении раздражения носите протезы как можно меньше.
Использование зубной нити
Чистите зубы невощеной зубной нитью один раз в день перед сном. Если вы не делали этого регулярно перед лечением, то не начинайте сейчас.
Полоскание
- Полощите рот каждые 4-6 часов или чаще, по необходимости. Пользуйтесь одним из указанных ниже ополаскивателей:
- одна кварта (4 чашки (500 мл)) воды, смешанная с 1 чайной ложкой соли и 1 чайной ложкой пищевой соды;
- одна кварта воды (500 мл), смешанная с 1 чайной ложкой соли;
- одна кварта воды (500 мл), смешанная с 1 чайной ложкой пищевой соды;
- вода;
- ополаскиватель, не содержащий спирта или сахара, например ополаскиватели для полости рта Biotene® PBF или BetaCell™.
- Тщательно прополощите рот и горло ополаскивателем в течение 15–30 секунд, а затем сплюньте его.
- Ополаскиватель для полости рта не должен быть очень горячим или очень холодным.
- Не используйте ополаскиватели с перекисью водорода в составе, если этого не посоветовал ваш врач.
- Если медсестра/медбрат сказали вам промывать полость рта, вы получите другие указания по поводу полоскания.
- Если вы не принимаете пищу орально (через рот), следите за чистотой и увлажненностью рта, чтобы предотвратить воспаление слизистой оболочки.
Увлажнение губ
- Используйте увлажняющее средство для губ (например, Aquaphor®, Vaseline®, Eucerin Original® или мазь A&D®) 4–6 раз в день, чтобы предотвратить их высыхание.
- Не наносите увлажняющие средства для губ за 4 часа до сеанса радиотерапии в области головы и шеи.
Снятие боли в полости рта во время лечения рака
Чего следует избегать
Если вы испытываете боль в полости рта во время лечения рака, вам следует избегать:
- табака;
- алкоголя;
- ополаскивателей для полости рта, содержащих спирт (например, Scope® и Listerine®);
- соленой пищи и блюд, содержащих острые специи (например перец, молотый перец чили, хрен, порошок карри и соус Tabasco®);
- цитрусовых фруктов и соков из них (апельсин, лимон, лайм, грейпфрут и ананас);
- томатов и томатного соуса;
- твердой, сухой или грубой пищи (например тостов, крекеров, сырых овощей, картофельных чипсов и кренделей);
- очень горячей или холодной пищи и напитков.
Устранение симптомов
Информация о лекарствах
Если у вас есть несколько небольших болезненных зон, ваш врач пропишет вам обезболивающее (лекарство, вызывающее онемение), например 2%-ный вязкий раствор лидокаина. Вы можете наносить его в болезненных зонах при помощи ватной палочки (Q-tip®). При необходимости наносите его каждый час.
Если вы ощущаете боль практически по всему рту и горлу, ваш врач может прописать лекарство для всей полости рта (например GelClair® или 2%-ный вязкий лидокаин). Тщательно полощите рот и горло 1 столовой ложкой лекарства каждые 3-4 часа до 8 раз в день, а затем сплевывайте его. Не глотайте лекарство. Ничего не ешьте в течение 60 минут после применения лекарства.
Если боль во рту не проходит, сообщите об этом своему врачу или медсестре/медбрату. Они могут прописать другое лекарство для лечения мукозита.
Проблемы с глотанием
Ниже приведен ряд рекомендаций, которые помогут вам облегчить глотание. Они помогут вам употреблять в пищу достаточное количество белка и калорий во время лечения:
- При наличии сухости во рту прополощите его непосредственно перед едой для увлажнения, а также для стимуляции вкусовых рецепторов.
- Употребляйте теплые или охлажденные блюда и продукты. Не ешьте сишком горячие или слишком холодные блюда.
- Выбирайте мягкие, влагосодержащие продукты со слабовыраженным вкусом, откусывайте небольшими кусочками и тщательно пережевывайте.
- Используйте подливы и соусы.
- Смачивайте продукты йогуртом, молоком, соевым молоком или водой.
- Размачивайте сухую еду в жидкостях.
- Размельчайте еду блендером или перетирайте ее в пюре.
- Воздержитесь от употребления продуктов, раздражающих горло, например алкогольных напитков, горьковатых или кислых фруктов и соков, пряных блюд, солений и табака.
- Пейте достаточное количество воды небольшими глотками в течение всего дня, чтобы обеспечить нужный объем жидкости в организме. Помните, что напитки с сахаром (соки, холодный чай и газированные напитки) могут вызывать кариес. Вы можете употреблять их во время приема пищи, но ограничьте их употребление между приемами пищи.
Сухость во рту
Чтобы избавиться от сухости во рту, пейте воду небольшими глотками на протяжении всего дня. Вы также можете использовать:
- бутылку с распылителем для орошения водой полости рта;
- увлажняющие средства для полости рта (например, Biotene® Oral Balance, Salivart® Oral Moisturizer, Mouth Kote® Dry Mouth Spray);
- жевательную резинку Biotene®;
- увлажнитель воздуха в комнате, где вы находитесь.
Проблемы с приемом пищи
Из-за боли в полости рта вы можете испытывать проблемы с приемом пищи. В этом случае воспользуйтесь приведенными ниже рекомендациями, чтобы гарантированно получать все необходимые вам питательные элементы.
- Сообщите врачу или медсестре/медбрату, если вы плохо едите. Они могут направить вас на прием к диетологу.
- Пейте пищевые добавки, например растворимый завтрак Carnation® Instant Breakfast и Ensure®.
- Добавляйте белковый порошок в бульоны, супы, блюда из круп и напитки.
- Ешьте в течение дня маленькими порциями, но часто, вместо того чтобы есть большими порциями и редко. Постарайтесь съедать небольшое количество пищи каждые 2-3 часа.
Уход за полостью рта у детей
Детям следует придерживаться рекомендаций в этом материале. Им также следует придерживаться рекомендаций ниже.
- Используйте зубную пасту с фтором. Если ребенку 2 года или меньше, проконсультируйтесь со стоматологом или врачом перед использованием зубной пасты с фтором.
- Если у ребенка еще не выросли зубы, используйте салфетку из махровой ткани, влажную салфетку или губку для очистки десен после приемов пищи и перед сном.
- Если у ребенка устойчивая иммунная система, его необходимо водить к стоматологу каждые 6 месяцев для планового наблюдения.
Позвоните вашему врачу или медсестре/медбрату при появлении:
- температура поднялась до 100,4 °F (38 °C) или выше;
- новых покраснений, болезненных участков или белых пятен в полости рта;
- кровотечения из десен и слизистой оболочки рта;
- Проблемы с глотанием
- боль при глотании;
- боль, которая не проходит после приема обезболивающего лекарства;
- а также если у вас возникли любые вопросы или опасения.