Содержание
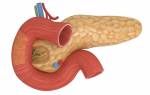
Патологии, связанные с нарушениями деятельности поджелудочной железы диагностируются у людей любых возрастных категорий, включая детей с момента их рождения.
Панкреатит принадлежит к разряду наиболее распространенных заболеваний в данной области, развитию которого наиболее чаще подвержены городская часть населения.
Почему возникает у детей

Грубое нарушение режима питания — причина панкреатита
Образование панкреатита в детском возрасте вызвано негативным воздействием ферментов, выделяемых поджелудочной железой, которые, активизируясь, совершают процесс самопереваривания.
При этом происходит повреждение тканей, сосудов, а также протоков органа с развитием воспаления, а заброс в кровеносную систему ферментов с вредными веществами приводит к общей интоксикации организма, повреждая другие важные органы.
Источниками образования заболевания выступают:
- неправильный отток панкреатической секреции;
- тупые травмы живота;
- гельминтоз;
- слабость соединения мышечной ткани;
- эндокринные нарушения (сахарный диабет, ожирение);
- осложнения после острых инфекционных заболеваний;
- болезни ЖКТ;
- злокачественная опухоль поджелудочной железы.
Кроме того усиленная активизация ферментов органа часто происходит из-за особенностей питательного рациона ребенка. К ним относятся:
- переедание, особенно злоупотребление жирной едой;
- несоблюдение режима принятия пищи;
- использование в меню различного рода фаст-фудов, газированных напитков, сухариков, чипсов, острых блюд.
Также виновниками развития воспаления поджелудочной железы у малышей становится мощное токсическое воздействие, аллергические проявления на определенные продукты питания, медикаменты.
Виды болезни

Детский панкреатит — опасное заболевание
Течение детского панкреатита может быть острым и хроническим. При остром воспалительном процессе образуется отек поджелудочной железы. Тяжелая форма болезни сопровождается кровоизлиянием с возможным образованием местного некроза тканей любой части органа.
Панкреатит разделяют на виды, исходя из типа патологических нарушений:
- острый отечный;
- геморрагический;
- гнойный;
- жировой панкреонекроз.
О хроническом течении заболевания свидетельствует длительность воспалительного процесса больше 5 месяцев. Прогрессирующий характер панкреатита влечет за собой склероз сосудов, образование фиброза с дальнейшей атрофией тканей поджелудочной железы, а также негативными изменениями в ее деятельности.
-
Читайте также:
Острая форма протекания болезни в детском возрасте наблюдается крайне редко. У школьников наиболее распространен хронический вид заболевания в скрытой либо рецидивирующей форме.
Для латентного панкреатита не присуща явная клиническая выраженность, при том, что при повторяющемся имеются периоды обострения и стихания воспалительного процесса.
По характеру своего происхождения болезнь делится на типы:
- первичный;
- реактивный (вторичный);
- генетический (аутосомно-доминантный вид наследования).
В случае точного выполнения правильно подобранной лечебной терапии основной болезни, вызвавшей развитие панкреатита, возможно приостановление заболевания, иначе существует опасность его перерастания в истинную форму.
Диета для детей

Правильное питание — профилактика забюлевания
При возникновении острых признаков панкреатита ребенка незамедлительно госпитализируют в медицинское учреждение.
Важным условием достижения положительных результатов в процессе выздоровления является соблюдение специального режима питания, предполагающее полное исключение приема пищи на протяжении первого дня болезни.
Питание осуществляется способом внутривенного введения необходимых медикаментозных растворов. При прекращении рвоты в течение вторых суток с начала приступа рекомендуется употребление в небольших дозах, не больше 1-2 глотка за раз кипяченой, а также щелочной минеральной воды без газа, некрепкого настоя шиповника.
Общее количество жидкости, принимаемой в теплом виде, нежелательно превышать в объеме 300 мл. На третий день в меню больного ребенка разрешено вводить следующие блюда:
- каша, приготовленная на молоке с водой в равных дозах;
- омлет на пару;
- картофельное пюре в жидком виде;
- отварные протертые овощи, такие как цветная капуста, кабачки;
- редкий кисель;
- слабо концентрированный компот из сухофруктов.
При нормальном дальнейшем самочувствии ребенка допускается добавление в меню супа без мясного бульона на овощном отваре, паштета из отварного нежирного мяса.
-
Читайте также:
Спустя неделю разрешено употреблять:
- обезжиренный свежий кефир и творог;
- овощные запеканки;
- рыбу;
- печеные яблоки сладких сортов.
Разрешенные к употреблению блюда не должны содержать соли, сахара и принимаются в теплом виде. В прошествии месяца детский рацион можно постепенно расширить, хотя приготовление пищи все также требует применения методов варки, тушения, запекания. При этом рекомендуются к приему продукты и блюда:
- сыр;
- рыба;
- свежие кисломолочные продукты;
- нежирное мясо;
- тыква;
- творожная запеканка;
- яйца всмятку;
- морковь;
- пудинг;
- макароны;
- брокколи;
- вчерашний белый хлеб;
- свекла;
- некрепкий чай.
В готовую кашу или блюдо из макаронных изделий можно положить маленький кусочек масла сливочного, а в картофельное пюре добавить сметану в количестве не более 1 ст. ложки, либо подсолнечное масло около 1 ч. Ложки. Для компотов и киселей рекомендуется использовать заменители сахара.
Что можно кушать при панкреатите, а что что нельзя, объяснит видео:
Питательный рацион ребенка в период затихания болезни
При достижении стойкого эффекта улучшения здоровья у малыша допускается постепенное расширение его диетического меню. Но взрослым необходимо следить за реакцией организма на усвоение введенных продуктов и при малейших негативных симптомах деятельности поджелудочной железы убрать их из детского рациона.
Разрешено:
- свежеотжатые соки;
- сахар, мед;
- клубника;
- ананас;
- молодая кукуруза;
- зелень;
- виноград;
- помидоры;
- белокочанная капуста;
- баклажаны;
- молодой зеленый горошек;
- огурцы;
- джем, варенье;
- абрикосы;
- цитрусовые сладких сортов;
- зефир, рахат-лукум, пастила, мармелад;
- черешня;
- дыня;
- малина;
- слива;
- черная смородина.
Использование перечисленных продуктов осуществляется в умеренном количестве и не каждый день. Следует применять частичный режим питания с промежутками между приемами пищи в 3 — 4 часа.
При наличии панкреатита у ребенка не допускаются продолжительные голодные интервалы.
Реактивный панкреатит
Осмотр врача — для диагностики панкреатита
В связи с тем, что реактивный панкреатит это особенный тип болезни, он образуется вследствие реагирования поджелудочной железы на процессы воспаления в других органах человеческого организма.
Поражает по большей части детей из-за особой чувствительности. Виновниками возникновения данной формы заболевания служит употребление жирной тяжелой пищи.
Развитие патологии сопровождается проявлением определенных неприятных признаков. К ним относятся:
- внезапная сильная боль в зоне живота вблизи пупка;
- увеличение температуры тела до субфебрильных пределов, иногда доходя до отметки термометра 38 С;
- расстройство кишечника;
- рвота;
- ощущение пересыхания в горле
- отсутствие аппетита;
- тошнота;
- отрыжка;
- метеоризм;
- плохое самочувствие.
Ни в коем случае не стоит игнорировать наличие у ребенка тревожащих симптомов или списывать все на повышенную капризность малыша. Воспаление способно принять хронический вид течения и вызвать целый ряд серьезных осложнений, а также неблагоприятных последствий для здоровья, включая сахарный диабет, панкреонекроз, внутренние кровотечения.
Лечение
Детский панкреатит требует серьезного подхода в лечении
Выполнение лечебных действий по отношению к детям с проявлениями острого воспаления поджелудочной железы, либо обострением хронического производится в стационарных условиях медицинского учреждения.
При этом в первую очередь устанавливается строгий постельный режим. Применяются два метода лечения, которые зависят от степени тяжести болезни:
- консервативное;
- хирургическое.
Смысл консервативного способа терапии заключается в выполнении следующих условий:
- гарантирование функционального спокойствия больному органу;
- оберегание органов ЖКТ от механического и химического воздействия;
- нахождение и ликвидация источников возникновения заболевания;
- избавление от болезненных симптомов.
В ходе проведения лечебных действий предписывается пищевой покой на период от 1 до 3 дня в зависимости от самочувствия больного малыша.
В данный период времени допускается частое употребление небольшими глоточками теплой щелочной природной минеральной воды, предварительно выпустив из нее газы. Наиболее распространены:
«Боржоми», «Нагутская», «Ессентуки».
Кроме того применяется лечение с помощью медицинских препаратов спазмолитического, а также обезболивающего действия:
- Но-шпа;
- Вольтарен;
- Папаверин;
- Мебеверин;
- Баралгин;
- Трамал;
- Пенталгин;
- Платифиллин;
- Анальгин.
В случаях возникновения слишком сильных болевых ощущений у маленьких пациентов назначаются специальные наркотические анальгетики, такие как «Промедол», «Омнопон», «Трамадол».
В обязательном порядке с использованием внутривенно — капельного введения применяются:
- физраствор;
- глюкоза;
- плазма крови;
- раствор Рингера;
- трисоль;
- блокаторы протеаз («Апрокал», «Контрикал», «Трасилол», «Контривен», «Гордокс»).
Данные медикаментозные средства предоставляются в виде источника энергии для больного ребенка, а также для снятия интоксикации организма.
В виде парентерального введения назначаются следующие медицинские препараты:
- Октреотид, Проксиум — лекарства, предназначенные для уменьшения образования панкреатических ферментов.
- Пентоксифиллин, Вазонит, Персантин — с антиангинальным действием, для повышения качества микроциркуляции и свойств крови.
- Антибиотики — выступают в роли противобактериального средства при возникновении гнойных явлений.
К методу оперативного вмешательства прибегают в определенных случаях. Среди них:
- развитие разного рода осложнений;
- прогрессирование заболевания;
- отсутствие эффективности консервативной лечебной терапии.
Хирургическая операция при панкреатите у детей предполагает проделывание определенных действий:
- резекция пораженного отдела органа;
- некрэктомия (устранение отмершей зоны поджелудочной железы);
- дренирование нагноений.
Взрослые должны помнить, что возможно избежать развития панкреатита у малышей или обострения уже имеющегося заболевания, но при этом им следует приложить максимум усилий для достижения положительного эффекта.
Прежде всего, это касается строгого соблюдения установленной специалистами диеты и выполнения всех врачебных предписаний.