Лицензии

Все Лицензии и сертификаты
Фото Клиники
Посмотреть все фотографии
Буквально несколько десятилетий назад лечение кариеса представляло собой болезненную и крайне неприятную процедуру. В ходе нее врач не использовал анестезирующие составы. Вместо этого он убеждал пациента, что потерпеть придется всего несколько секунд.
Но становилось ли от этого легче больному? Конечно, нет. Поэтому нет ничего удивительного в том, что современные взрослые боятся лечить зубы больше, чем дети. Ведь новое поколение пациентов стоматологических клиник привыкло к обслуживанию другого уровня — оказывая им помощь, дантист делает все возможное, чтобы клиент вообще не испытал боли и негативных эмоций.
Так больно ли лечить кариес сегодня? Нет, если вы запишитесь в хорошую стоматологическую клинику на прием к опытному и ответственному врачу. Современные анестетики делают лечение кариозных полостей безболезненным и абсолютно не страшным.
Единственный неприятный момент — это обезболивающий укол. Многие боятся его так же сильно, как процедуру препарирования. Но и здесь боль можно исключить на сто процентов — для этого десну предварительно обрабатывают анестезирующим средством. В крайнем случае допустимо использование общего наркоза. Поэтому способ, как вылечить зубы без боли, найдется всегда.
Ощущения, которые испытывает пациент при лечении разных форм кариеса
Симптомы возникшего заболевания полости рта напрямую зависят от степени разрушения зуба. По глубине поражения кариес принято классифицировать на три группы:
- Поверхностный. Разрушительный процесс затрагивает только эмаль. Она представляет собой внешнюю защитную оболочку и не содержит нервных окончаний. Поэтому во время ее обработки болевые ощущения полностью исключены. Контакт бормашины с поврежденной поверхностью вызывает минимальный дискомфорт из-за сильного механического воздействия — не более того.
- Средний. Является наиболее распространенным. При этой форме болезни кариозный очаг затрагивает верхний слой дентина — специализированную соединительную ткань, заполняющую зуб по всей длине. Это не значит, что при сверлении возникнет боль — все зависит от индивидуальных особенностей организма пациента, его порога болевой чувствительности. Врач может начать обработку полости, не сделав укол. Но по желанию пациента инъекция может быть выполнена в любой момент.
- Глубокий. Самая запущенная форма заболевания. При ней дентин уже разрушен, в воспалительный процесс включены дентинные канальцы, в которых имеются нервные окончания. При глубоком кариесе челочек чувствует боль, если принимает холодную или горячую пищу, что-то очень сладкое, кислое или соленое, надавливает на зуб. Ставить пломбу без анестезии в такой ситуации не следует. Лучше ввести анестетик перед началом препарирования и полностью обезболить рабочую зону.
Если говорить о видах кариеса по месту расположения, а не по степени повреждения и вовлечения окружающих тканей, то он бывает:
- Боковым. Локализуется сбоку зуба. Если находится далеко от шейки, то не вызывает сильной боли. То, потребуется ли вводить анестетик, напрямую зависит от субъективных ощущений больного.
- Контактным. Находится на стыке соседних единиц. Пациент может даже не подозревать о его наличии из-за особенностей месторасположения, пока не возникнет сильная боль. При его лечении возникают примерно такие же ощущения, как при средней степени разрушения.
- Пришеечный. Располагается у прикорневой части шейки. Очень болезненный во время лечения, поэтому требует обязательного применения обезболивающих средств. Шейка — та часть, возле которой проходят нервы — отсюда и выраженные болевые ощущения.
Чем глубже и больше кариозная полость, тем ощутимее процедура по ее устранению. Не следует из-за страха откладывать лечение на потом. Большая дырка может стать причиной пульпита. Тогда терапия будет куда более сложной, длительной и неприятной.
Когда кариес все-таки больно лечить?
Испытывать неприятные ощущения при лечении больных зубов приходится людям, у которых есть индивидуальная непереносимость анестетиков. При аллергии на обезболивающее врач не может сделать укол — это опасно для здоровья и может привести к анафилактическому шоку, чреватому летальным исходом.
Но аллергикам не нужно расстраиваться. Терапия пройдет в более комфортных условиях, если они отдадут предпочтение не бормашине, а более современным установкам. Так, отличным решением станет использование лазера или проведение лечения зубов без сверления, методом химического растворения пораженных тканей. Тогда боль во время очищения кариозной полости не возникнет.
Анестетики в стоматологии
То, какой вид обезболивающего средства подойдет конкретному пациенту, врач решает, учитывая особенности клинической ситуации. «Лидокаин», «Мепивакаин», «Тримекаин» и «Артикаин» применимы, если вмешательство предстоит несложное. Их действие сохраняется более часа. «Этидакаин» и «Бупивакаин» показаны при серьезных проблемах. Их стоматолог вводит, если заранее понятно, что лечение займет много времени.
Важно, чтобы выбранный анестетик удовлетворял базовым требованиям:
- был нетоксичным;
- не вызывал раздражение тканей;
- имел минимальное количество побочных эффектов;
- обеспечивал обезболивание на требуемый период времени;
- не расширял местные сосуды;
- полностью устранял боль, вызываемую врачебными манипуляциями.
Таким образом, чтобы ответ на вопрос «Больно ли лечить зубы?» был отрицательным, очень важно своевременно обращаться в стоматологическую клинику. На ранних стадиях кариеса все необходимые процедуры проходят абсолютно безболезненно, так как самая чувствительная часть зуба — пульпа — остается нетронутой. Доктор просто убирает потемневшие твердые ткани и закрывает образовавшуюся полость пломбой.
Проходя профилактические осмотры в стоматологической клинике раз в год, вы сможете избежать многих серьезных проблем и продлите срок службы своих зубов.
Одна из самых сильных, мучительных болей – зубная. Возникает по разным причинам: при кариесе, инфицировании, потере зубного наполнения, воспалительном процессе, пародонтозе. Помимо сильной болезненности может отмечаться отечность щеки, десен, челюсти. Несвоевременное обращение к стоматологу нередко приводит к развитию флегмон и потере зубов. Антибиотики в стоматологии с широким спектром действия используются часто. Препараты позволяют избавиться от флюса, воспалительного процесса, боли. Средства подбираются индивидуально и принимаются с учетом рекомендации врача. Зубной антибиотик во взрослой и детской стоматологии – особенности Антибактериальные средства хорошо себя зарекомендовали в лечении различных заболеваний, вызываемых инфекциями и патогенными микробами. Их используют для устранения воспалительно-инфекционного процесса в ротовой полости и челюстно-лицевом отделе, а также для подавления патогенной микрофлоры. Такая группа лекарственных препаратов применяется в терапии хронической и острой патологии (имплантации, хирургии, пародонтологии, стоматологии). Стоматологический антибиотик назначают при таких осложнениях и инфекциях: абсцессе зуба – воспалительном процессе корней с обильным скоплением гноя; различных воспалительно-гнойных процессах; периодонтите – воспаление соединительных тканей (периодонт); пульпите – симптоме запущенного кариеса, который часто приводит к разрушения твердой ткани; перед хирургическим вмешательством – для профилактики воспалительных процессов и осложнений; флюсе – заболевании десен. В некоторых случаях препарат назначается после удаления зуба и для профилактики стоматологического заболевания. Действие препаратов различное. Использование: для нарушения образований опорных полимеров клеточных стенок, блокировки действий ферментов микроорганизмов, накопления в костных тканях. Антибиотикотерапия хорошо себя зарекомендовала и в детской стоматологии. Препараты при воспалении десен и зубов Антибактериальные препараты эффективны при воспалительных процессах корней зуба и флюсе. Это гнойные заболевания в поднауостничной или поддесневой части. Проявляются в виде гнойных мешочков на деснах. Неправильное и несвоевременное лечение приводит к операционному вмешательству. Основные причины появления: челюстная травма; осложнение после неграмотного лечения пульпита и удаления зуба; последствие перенесения ОРВИ, гриппа; механические повреждения десневых тканей; запущенные формы кариеса; воспаление десневых карманов; переохлаждение. Флюсы бывают разных видов: оссифицирующие, обыкновенные, серозно-альбумиозные, гнойные, фиброзные. Проявляются такими симптомами, как общая слабость, лихорадка, сильная зубная боль, отдающая в висок, отечность, патологические подвижности зубов, увеличение лимфатических узлов на шее, покраснение в области локализации. Антибиотик при зубной боли, развившейся вследствие флюса, помогает на начальной стадии заболевания. Препараты устраняют симптомы. Дополнительно назначаются витаминно-минеральные комплексы для укрепления иммунитета. Операция назначается в запущенных случаях. Гнойник вскрывается под местным наркозом, проводится очищение, ставится дренаж для выхода остаточных гнойных масс. После хирургического вмешательства пациенту придется принимать антибактериальные препараты, назначенные стоматологом. Терапевтическое лечение антибиотиками имеет накопительный эффект, поэтому важно соблюдать дозировку и не прекращать прием раньше времени. Выбор средств зависит от причины образования воспаления, возраста пациента, особенностей протекания заболевания и степени его запущенности. Можно использовать такие препараты, как Амоксиклав, Линкомицин, Азитромицин, Цитролет, Клиндамицин, Трихопол, Бисептол. Средства назначают с учетом противопоказаний и индивидуальной переносимости. Во избежание микробной устойчивости организма противопоказан прием более 10 дней. В детском возрасте флюс встречается редко, но приводит к тяжелым последствиям из-за ускоренного распространения инфекции в организме. При малейших признаках нагноения необходимо сразу обратиться к специалисту. Лечение направлено на устранение очага воспалительного процесса, общее укрепление организма и иммунной системы. Зубные антибиотики при пародонтозе и пародонтите В схемах лечения при пародонтозе антибактериальные препараты используют часто. При этом каждый клинический случай требует особого подхода. Терапия направлена на восстановление нормальной микробной флоры. Антибиотики назначаются в форме таблеток, инъекций, мазей, гелей. Лекарство подбирается стоматологом-пародонтологом с учетом степени тяжести поражения околозубных тканей и результатов диагностического обследования. Следует различать пародонтоз от пародонтита, не смотря на схожесть симптомов: неприятный запах; болезненность; отечность, кровоточивость десен; ощущение неприятного вкуса; патологическую подвижность зубов. Пародонтит – это следствие воздействия патогенных бактерий. Тогда как пародонтоз чаще развивается на фоне обменно-дистрофического нарушения. Другие провоцирующие факторы патологии: генетическая предрасположенность; патологический прикус; травмы десен из-за неправильно подобранных протезов, коронок; отложения в поддесневых карманах; нарушение гормонального фона; желудочно-кишечные обострения; заболевания органов дыхания инфекционного характера; аномальные прикрепления уздечек; сахарный диабет. Несмотря на некоторые различия, оба заболевания могут привести к полной потере зубов. Тяжелые формы требуют длительного лечения, включительно с антибактериальной терапией. Антибиотики, применяемые в стоматологии при пародонтите и для профилактики пародонтоза, назначают курсом (до 10 дней), в форме таблеток, уколов и местно. Большое значение имеет правильная гигиена рта и питание. При недостатке в организме макро-, микроэлементов подбирается эффективный препарат. Профессиональная чистка зубов, не менее 2 раз в год, регулярное устранение микробного налета качественными пастами предотвратит развитие пародонтоза. Лекарства для профилактики Профилактика антибактериальными средствами – распространенная методика в челюстно-лицевой хирургии и стоматологии. Антибиотикотерапия до и после проведения хирургического вмешательства снижает осложнения. Целесообразно использовать средства с высокой биодоступностью и минимальными побочными действиями. Требования, предъявляемые к медикаментам, используемым в профилактических целях: повышенная активность по отношению к патогенным бактериям, чаще встречаемым в ондонтогенном воспалительном очаге; соответствие спектра действия к представителям микрофлоры, находящейся в ротовой полости; хорошее проникновение в ткани, особенно при проведении операций по вскрытию флегмоны, абсцесса. Антибиотик при имплантации в стоматологии сводит к минимуму риск развития побочных действий. Активно борются с очагами инфекций и бактериями. Подбираются с учетом веса и возраста. Распространенные средства – пенициллинового ряда и цефалоспорины. Назначение препаратов зависит от сложности хирургического вмешательства и возможных осложнений. Профилактика обязательна при продолжительной операции или неблагоприятном лечении. Остеотропные антибиотики: что это и для чего применяются В стоматологической практике нередко используют остеотропные антибиотики. Антибактериальный препарат (АБП) назначается: для устранения воспалительно-гнойного процесса (хронического и острого) при перистите, абсцессе, одонтогенном сепсисе, перикороните; в качестве профилактики при инфекционном осложнении после имплантации и операции; пациентам, входящим в группу риска (больных сахарным диабетом, сердечно-сосудистыми проблемами). При хирургическом вмешательстве на костных тканях, кровотечениях, ранах в ротовой полости обширных площадей антибактериальная терапия противопоказана. Часто используемые препараты при воспалительном процессе В стоматологии используют несколько видов антибиотиков при зубной боли и воспалении. Пенициллиновая группа. Назначаются в любом возрасте, с минимальными побочными эффектами и легкой переносимостью. Основное использование – при пародонтальном воспалении. Результативны против анаэробных бактерий. Цефалоспоирины. Используются при необходимости проведения стоматологической манипуляции с риском травмирования, а также при пародонтальном и одонтогенном воспалительном процессе. Тетрациклины. Снимают отечность в области костной и мягкой ткани. Имидазол и производные. Действуют угнетающе на патогенные микроорганизмы, быстро проникают в костные ткани. Рекомендуются при обширном воспалительном очаге. Макролиды. Применяются при беременности и аллергии на препараты пенициллиновой группы. Устраняют грамотрицательные и грамположительные бактерии. Линкозамиды. Не вызывают аллергии. Используются при тяжелой инфекции костных тканей. Назначение остеотропных антибиотиков комбинированно, если в результате анализов выявлены разные виды патогенных микробов. Побочные действия и противопоказания Несмотря на то, что антибиотик при зубной боли и воспалении хорошо себя зарекомендовал, его прием противопоказан при почечных и печеночных патологиях, сахарном диабете, приеме некоторых лекарственных препаратов. С осторожностью назначается детям, пожилым пациентам, беременным. Возможные побочные действия: дерматит, крапивница, кожные высыпания и другие аллергические реакции; диарея, тошнота; поражение почек, печени; головные боли; анемия; кандидоз слизистых оболочек. Зубные антибиотики – незаменимая вещь. Препараты предотвращают серьезное осложнение, но при условии грамотного выбора и точных соблюдений рекомендации врача. Автор: Жуков М.А.
Содержание
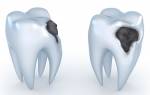
В наше время очень сложно найти взрослого человека, который ни разу в жизни не лечил зубы. Основная причина обращений к стоматологу – это кариес, который разрушает зуб и вызывает у пациентов болевые ощущения. Запущенный кариес служит часто приводит к удалению зуба, что в конечном итоге влияет на состояние организма в целом. Широкая распространенность данного заболевания делает его одним из самых социально-значимых. Поэтому так важно каждому из нас знать, что такое кариес, как с ним бороться и как предотвратить его возникновение.
Что такое кариес?
С латинского языка слово «кариес» переводится как «гниение». При кариесе медленно, постепенно и практически неотвратимо из эмали зуба вымывается кальций, вследствие чего эмаль разрушается. Затем страдает органическая основа зуба, в ней образуются полости, а за ними – воспаления пульпы (внутренней ткани зуба, снабжающей его кровеносными сосудами и нервными волокнами) и периодонта (соединительной ткани, удерживающей зуб). Причины для возникновения и развития этого заболевания комплексные. Играют роль и общее состояние организма, и образ жизни, и состояние окружающей среды.
Причины возникновения кариеса
Большинство стоматологов в последнее время склоняется к мысли о том, что кариес возникает вследствие изменения кислотно-щелочного баланса на поверхности зуба. Излишнее, разрушительное количество органических кислот образуется в процессе брожения углеводов. Выделены конкретные виды стрептококков, которые вызывают это брожение. Отметим, что все это происходит под зубным налетом.
Итак, вы в зоне риска, если являетесь носителем названных бактерий, потребляете много углеводов и, к тому же, если поверхность ваших зубов от природы восприимчива к кариесу.
Есть несколько стереотипов, бытующих в народном сознании, о причинах возникновения кариеса. В частности, иногда утверждают, что появлению кариеса способствует употребление очень кислых продуктов, например, лимонов. Прямой зависимости нет, однако кислоты действительно могут повреждать эмаль и тогда зуб становится доступнее для кариеса.
Что влияет на развитие кариеса зубов?
Будем исходить из того, что избежать возникновения кариеса не удалось. Он поселился в вашем зубе. Насколько быстро будет происходить разрушения зуба? Это зависит от целого ряда факторов, среди которых важнейшие:
- Избыток тех же зловредных углеводов, особенно сахара в пище.
- Нерегулярное удаление (или неудаление) зубного налета.
- Употребление мягкой пищи. Если приходится жевать твердую пищу, зубной налет очищается естественным образом.
- Недостаточное количество витаминов и минералов в пище.
- Недостаток фтора в организме. Не случайно он входит в состав почти всех зубных паст. В некоторых странах фтор добавляют в питьевую воду.
- Наследственная предрасположенность к кариесу.
- Ослабленный иммунитет.
- Наличие отдельных заболеваний (цинга, рахит, остеохондроз, экссудативный диатез, сахарный диабет).
- Употребление ряда лекарств, влияющих на вязкость и выделение слюны, например, вызывающих сухость во рту.
В случае наличия у вас перечисленных факторов кариес может развиться в течение пары месяцев. Когда данные факторы сведены к минимуму, на развитие кариеса может уйти до четырех лет.
Этапы развития и симптомы
В своем развитии кариес проходит следующие этапы, в зависимости от глубины поражения тканей зуба:
- Кариозное пятно. Начальная стадия, когда эмаль зуба меняет цвет.
- Поверхностный кариес. Пятно становится шершавым. Зуб реагирует на горячую и холодную пищу, на сладкое и кислое (впрочем, не всегда).
- Средний кариес. Кариес проникает глубже, в дентин – ткань, которая находится под эмалью. Боль становится более острой и продолжительной.
- Глубокий кариес. Кариес проникает к границе дентина и пульпы (нерва).
Если зуб не лечили, могут возникнуть осложнения: пульпиты и периодонтиты.
И уж совсем печально, когда возникшая инфекция распространяется на близлежащие органы и ткани, а иногда и на весь организм. Случаи летального исхода, первопричиной которого стал вовремя не вылеченный кариес, увы, известны.
Диагностика
В ряде случаев, используя зеркало и анализируя собственные ощущения, диагноз «кариес» пациент может поставить себе сам. Однако существуют случаи, которые правильно оценить может только специалист. Речь идет о начальной стадии, когда симптомов практически нет, но врач, используя современные диагностические средства, обнаружит первые признаки заболевания. На более поздних этапах важно отличить кариес от других заболеваний зуба, что также входит в компетенцию дипломированного врача. Мы же рассмотрим те симптомы, на которые должен обратить внимание сам пациент.
Первый симптом – изменение цвета зубной эмали. На поверхности зуба появляются пятна темно-коричневого или, напротив, чересчур белого цвета. Особенно внимательно присмотритесь к участкам около пломб. Также не оставьте без внимания тот факт, что зуб начал реагировать на горячее-холодное. Еще один нехороший признак – это повреждение зубной нити при ее использовании: возможно, кариес развивается с невидимой стороны зуба. При обнаружении подозрительных симптомов следует незамедлительно обратиться к врачу. К сожалению, статистика показывает, что самостоятельно обнаружить кариес удается только десяти пациентам из ста.
Лечение кариеса
Лечение кариеса зубов – хирургическое, зависит от степени поражения.
На начальной стадии, стадии пятна, лечить зуб проще всего. Врач удаляет пятно, а на зуб наносит специальную минеральную пасту, включающую фторид натрия и глюконат кальция.
Лечение поверхностного кариеса зависит от его локализации. Возможно, потребуется пломбировка зуба. Проводится такая же реминерализация, как на предыдущем этапе.
При среднем кариесе пораженный участок зуба удаляется, проводится медикаментозная обработка и ставится пломба.
Глубокий кариес требует такого же лечение, только оно затрагивает большую площадь. В завершение больному может потребоваться коронка на пролеченный зуб.
Лечение осложненного кариеса обусловлено типом осложнения. При лечении пульпита, например, приходится удалять нерв. Возможно назначение антибиотиков. В некоторых случаях единственное, что можно сделать, — это удалить зуб.
Конечно, ученые во всем мире работают над тем, как остановить разрушительное действие кариеса медикаментозными, то есть не хирургическими средствами. Сейчас появились интересные данные по лечению кариеса особыми гормонами. Но эти методы пока находятся на стадии эксперимента и в общую практику не вошли.
Профилактика
Теперь четко сформулируем правила профилактики кариеса.
Прежде всего соблюдаем гигиену полости рта:
- Чистим зубы щеткой 2 раза в сутки не менее 2-3 минут.
- Используем зубную нить для очистки межзубных пространств.
- Используем зубную пасту, содержащую фтор.
- Применяем ополаскиватели, содержащие хлоргексидин, для подавления патогенных бактерий.
Организуем правильное питание:
- Ограничиваем употребление сахара. Отказываемся от сладкого между основными приемами пищи. Не едим сладкое перед сном.
- Употребляем пищу, богатую витаминами и минералами.
- После основного приема пищи съедаем свежий овощ и фрукт.
- Можно употребить после еды не содержащие сахара жевательные резинки.
Ведем правильный образ жизни. Полноценный сон, достаточное пребывание на свежем воздухе, отсутствие стрессов, умеренные физические нагрузки укрепляют весь организм, и противостоят кариесу в том числе. И обязательно, не реже одного раза в год, посещаем стоматолога!
Некоторые дополнительные факты
Просто так, по истечении какого-то времени, пломбы менять не требуется. Пломба может оставаться у вас всю жизнь. Причина для замены: поломка пломбы или зуба, а также кариес, возникший у пломбы.
Небольшой кариес проходит бессимптомно. Дожидаясь появления боли, вы тем самым обрекаете себя на более дорогостоящее и сложное лечение.
В пролеченном зубе кариес останавливается. Он может вернуться через некоторое время, если отошла пломба и в получившееся пространство между пломбой и зубом стали проникать бактерии.
Часто кариес возникает в тех местах, до которых трудно добраться щеткой, к примеру, в межзубных пространствах. Поэтому мы так настойчиво советуем вам употреблять зубную нить.
Любые трещинки в зубах, обломки зубов – в зоне риска.
Не всякая чувствительность зубов свидетельствует о кариесе. Она может быть вызвана, например, заболеванием десен, при котором оголяется корень зуба. В любом случае, назвать причину сможет только врач.
При обнаружении кариеса молочных зубов, их рекомендуют по возможности лечить, а не удалять. Ведь молочные зубы сохраняют место для коренных. При отсутствии молочных коренные зубы могут расположиться неправильно.
Резюме
Подводя итоги сказанному, повторим, что на возникновение и развитие кариеса влияют многие факторы, в том числе образ жизни, привычки питания, соблюдение личной гигиены. Диагностировать кариес своими силами сложно, поэтому для профилактического осмотра лучше регулярно посещать врача. Лечение кариеса в наши дни существует только хирургическое. На народные методы полагаться не стоит. Чем раньше вы обратитесь к врачу, тем меньше проблем возникнет при лечении.
[Всего голосов: 26 Средний: 4.8/5]
Синусит, связанный с простудой считается обычным явлением, но триггерами развития гайморита могут быть и больные зубы. Эта форма заболевания называется зубной или одонтогенный синусит. Возможными причинами одонтогенного гайморита может быть воспаление корня зуба, и погрешности в лечении или удалении верхних коренных зубов. В некоторой степени такая форма синусита отличается от типичного острого гайморита, поэтому лечение имеет свои особенности.
Как развивается «зубной» гайморит?
Параназальные пазухи (sinus paranasales) состоят из системы нескольких полостей в около носовом пространстве. В случае простуды, менее вентилируемые пазухи особенно подвержены развитию синусита. Верхнечелюстные пазухи (sinus maxillaris, гайморовы) относительно хорошо вентилируются. Однако дно верхнечелюстной пазухи отделяет только узкая костная пластина от коренных зубов верхней челюсти. Благодаря этой анатомии, развитие зубного (одонтогенного) синусита достаточно частое явление. Основной причиной, одонтогенного синусита может быть воспаление, которое образуется в области корней зубов, и легко распространяется на слизистую оболочку верхнечелюстной пазухи.
К числу частых возбудителей, относятся такие бактерии, как:
- Streptococcus pneumonia – стрептококк;
- Haemophilus influenza – гемофильная палочка;
- Moraxella catarrhalis – протобактерия Моракселла.
Одонтогенный верхнечелюстной синусит может также формироваться из-за удаления зубов (экстракции). Если удаляется один из верхнечелюстных моляров, с повреждением костной пластики верхней челюсти, бактерии из полости рта могут проникнуть внутрь пазухи. В этом случае говорят об образовании неестественного соединения полости рта и околоносовой пазухи – ороантральный свищ. Этот триггерный фактор считается одной из распространенных причин «зубного» синусита.
Третья дентальная причина синусита связана с воспаленными корнями, оставленными незамеченными. В результате образуются кисты, которые «прорастают» в полость пазухи.
Острый и хронический одонтогенный синусит
Эта форма синусита достаточно болезненная. Это происходит из-за связи острой формы с воспалением в области корня зуба. Однако, если всегда есть постоянные стоматологические проблемы, острый синусит может перейти в хроническое воспаление антрального отдела пазухи. Две формы синусита отличаются по своим симптомам.
Острый зубной синусит проявляется:
- Сильная пульсирующая боль;
- Отек вокруг щеки (может доходить до века);
- Покраснение носовой стенки и носовых раковин;
- Секреция из носа слизисто-гнойного характера.
Кроме того, при нажатии на пораженную область может возникнуть боль. Острый зубной синусит как правило сопровождается повышенной температурой.
Признаки хронической формы одонтогенного гайморита часто гораздо менее выражены. У некоторых пациентов симптомы вообще проявляются лишь изредка – например, в виде редких головных болей.
Диагностика «зубного» синусита
Воспаление антрального отдела может иметь несколько причин и не обязательно должно исходить от зубов. Поскольку лечение всегда должно быть причинно-следственным, врач должен поставить точный диагноз. В контексте одонтогенного синусита типично одностороннее возникновение симптомов. Другие жалобы, такие как боль, которая обычно усиливается при наклоне, являются дополнительными симптомами.
Дальнейшие исследования включают риноскопию (эндоскопию носа) и методы визуализации:
- Рентгенологические обследования;
- КТ (компьютерная томография);
- DVT (цифровая объемная томография);
Лечение «зубного» гайморита
Из-за множества причин, которые могут привести к данной форме синусита – удаление зуба (экстракция), грибковая инфекция, проникновение инородного материала в просвет гайморовой пазухи – лечение отличается. Устранение причины – основная цель данной терапии. Острое воспаление достаточно хорошо лечиться антибиотиками. Однако в случае хронического процесса они теряют свою эффективность.
Акцент в данном случае ставиться на хирургическое лечение. Возможные хирургические методы варьируются от минимально инвазивных подходов (эндоскопическая хирургия) к более обширной хирургии. К последним относятся методики по Фельдману, Абелло и др.
Кроме того, возможна временная установка дренажа (открытое соединение с полостью носа), которая необходима для улучшения вентиляции пазухи.
В любом случае выбор стратегии лечения обсуждается непосредственно со специалистом, после детального обследования.
С уважением, врач оториноларинголог хирург к.м.н. Боклин А.К.
Каждый второй человек страдает от поражения зубов кариозным процессом и хотя бы раз осуществлял профессиональное лечение в клинике. Вне зависимости от качества и безопасности терапевтических мероприятий почти всех пациентов беспокоят болевые ощущения в реабилитационном периоде, которые могут быть как вариантом нормы, так и признаком патологического процесса.
Нормально ли испытывать боль после пломбирования?
 Болевые ощущения в первые дни после устранения кариеса являются нормальным явлением, которое нужно купировать специальными препаратами. Пациентам подробно объясняют, что небольшая припухлость и боль сходят в течение нескольких суток, поэтому не стоит сразу паниковать. Чуть дольше зуб болит после лечения глубокого кариеса, особенно, если он был осложнен пульпитом или другими серьезными состояниями.
Болевые ощущения в первые дни после устранения кариеса являются нормальным явлением, которое нужно купировать специальными препаратами. Пациентам подробно объясняют, что небольшая припухлость и боль сходят в течение нескольких суток, поэтому не стоит сразу паниковать. Чуть дольше зуб болит после лечения глубокого кариеса, особенно, если он был осложнен пульпитом или другими серьезными состояниями.
Нормальными считаются следующие неприятные ощущения в процессе восстановления:
- Сочетание болевого синдрома и дискомфорт (будто чужеродный предмет во рту);
- Болевой синдром при механическом раздражении пломбы;
- Повышение чувствительности к горячим и холодным раздражителям.
Неприятный дискомфорт после лечения кариеса обязательно должен уменьшаться и в течение нескольких дней исчезнуть. В противном случае нужно обратиться к стоматологу еще раз, чтобы убедиться в отсутствии патологических причин боли.
Из-за чего пациентов беспокоят боли после устранения кариозного процесса?
Клиника «Нуримед» проводит высококвалифицированное лечение кариозного поражения зубов, но даже наши специалисты не могут пообещать отсутствия боли после терапии, так как многое зависит от индивидуальных особенностей каждого пациента.
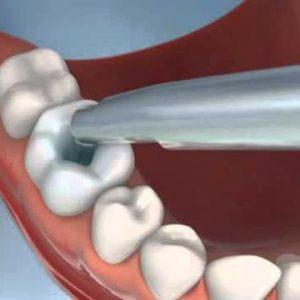 Основные факторы, способствующие возникновению болевого синдрома:
Основные факторы, способствующие возникновению болевого синдрома:
- Чрезмерная сушка зуба перед установкой пломбы. Перед тем, как завершать лечение кариеса, врач проводит протравливание эмали специальным составом, который затем смывается, а дентин просушивается. При чрезмерном воздействии на ткань теряется их природная влага, что впоследствии приводит к возникновению боли.
- Недостаточное просушивание зуба. Остатки влаги на дентине приводят к тому, что не происходит полного и правильного крепления пломбы. В таких ситуациях очень вероятен ее отрыв, а зуб будет беспокоить при вертикальных нагрузках (жевании).
- Рецидив кариозного процесса. Кариес представляет собой инфекционное заболевание, которое вызывает патогенная флора. Врачам не всегда удается полностью избавиться от бактериальных возбудителей, из-за чего через время после лечения снова появляется болевой синдром.
- Осложнения после кариеса. Даже после лечения нельзя гарантировать, что кариозный процесс не добрался до пульпы или периодонта. Болевой процесс может быть спровоцирован обострением воспалительного процесса в этих зонах.
- Неполное удаление сосудисто-нервного пучка (пульпы). Даже рентгенографические исследования могут давать ложную информацию, поэтому остатки нервных окончаний не всегда получается извлекать сразу же. Особенно это касается людей с ветвистыми и глубокими корнями.
- Выход пломбы в периапикальную область. Редко возникающее осложнение, так как все процедуры в современной стоматологии выполняются под контролем рентгенографии.
- Наличие воздуха в пломбе. Происходит раздражение нервных окончаний, что вызывает болевой синдром. Проблема возникает при нарушении техники установки пломбы.
- Поломка инструментария. В ряде случаев, у пациентов с ветвистыми и глубокими корнями при извлечении пульпы происходит поломка инструментов. Если обломки не были извлечены, то постепенно развивается воспалительный процесс, который сопровождается болевым синдромом.
- Непереносимость компонентов пломбы или любых других используемых при лечении веществ. Болевой синдром в таких случаях обусловлен выраженной отечностью.
Помимо этих распространенных причин болевые ощущения могут вызывать ошибки в лечении, в частности раздражение пульпы специфической кислотой, с помощью которой протравливают эмаль.
Точно ответить на вопрос, почему возникает боль после лечения кариеса, может только стоматолог, поэтому не стоит откладывать визит к нему.
Тревожные симптомы в периоде восстановления
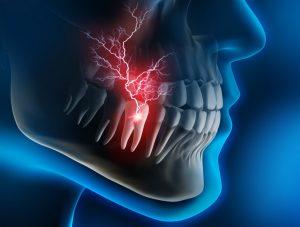 Существует ряд клинических проявлений, которые должны насторожить пациента и вынудить его обратиться к врачу. Они включают в себя:
Существует ряд клинических проявлений, которые должны насторожить пациента и вынудить его обратиться к врачу. Они включают в себя:
- Сильнейшая пульсирующая боль в зубе после лечения кариеса;
- Повышение температуры (субфебрильное, фебрильное, постоянное или периодическое – всегда требует обращения к врачу);
- Кровоточивость десны около пролеченного зуба;
- Приступы болевых ощущений, возникающие в ночное время и мешающие сну;
- Общие признаки воспалительного процесса (слабость, недомогание, отсутствие аппетита и так далее);
- Повышение чувствительности зубов, которого не отмечалось до лечения (вплоть до отказа от многих продуктов);
- Онемение пролеченного участка;
- Изменение цвета десны вокруг пораженного зуба;
- Отечность десны и щеки, которая постепенно увеличивается;
- Расшатывание пролеченного зуба.
Все перечисленные симптомы, особенно в сочетании с выраженным болевым синдромом, являются прямым показанием для повторного посещения стоматолога.
Сколько может болеть зуб после лечения кариеса?
 При нормальном течении реабилитационного периода болевые ощущения перестают беспокоить в течение нескольких дней, при травматическом лечении – недели.
При нормальном течении реабилитационного периода болевые ощущения перестают беспокоить в течение нескольких дней, при травматическом лечении – недели.
Главная особенность физиологического восстановления заключается в постепенном уменьшении неприятных ощущений.
Если же боль не утихает или нарастает, то следует обратиться к стоматологам клиники «Нуримед» и провести повторный осмотр для определения причины болей и устранения дискомфорта.
Выполнение рекомендаций после лечения кариеса
 Длительность и вообще наличие болевого синдрома зависят от правильности реабилитационного периода и выполнения рекомендаций, которые дает врач. К ним относятся:
Длительность и вообще наличие болевого синдрома зависят от правильности реабилитационного периода и выполнения рекомендаций, которые дает врач. К ним относятся:
- Запрет на курение;
- Ограничение пищи с красителями;
- Ограничение употребления слишком горячих или слишком холодных продуктов;
- Отказ на время реабилитации от твердой пищи, требующий усилий при откусывании (орехов, яблок и так далее);
- Запрет на употребление жевательной резинки;
- Ограничение употребления сладкого;
- Тщательная гигиена ротовой полости согласно алгоритму, который расскажет стоматолог (не злоупотреблять очищением зубов жесткой щеткой).
Рекомендации также включают в себя медикаментозную терапию, которая включает в себя обезболивающие препараты, противовоспалительные средства, курс антибиотиков при лечении запущенных поражений, полоскания антисептиками и нанесение специальных мазей.
Как справиться с болью?
 В борьбе с болевым синдромом не рекомендуется использовать непроверенные народные средства, особенно если развиваются тревожные симптомы. Если вы не уверены в нормальности своих ощущений запишитесь на повторный прием к стоматологу или проконсультируйтесь с ним в телефонном режиме.
В борьбе с болевым синдромом не рекомендуется использовать непроверенные народные средства, особенно если развиваются тревожные симптомы. Если вы не уверены в нормальности своих ощущений запишитесь на повторный прием к стоматологу или проконсультируйтесь с ним в телефонном режиме.
Для устранения боли подойдут специальные медикаменты, которые назначает врач. К ним чаще всего относятся средства из группы нестероидных противовоспалительных средств, например, Ибупрофен, Найз, Нимесулид и другие.
Препараты принимаются строго по инструкции и рекомендациям стоматолога. Дополнительно можно использовать холодные компрессы.
Когда нужно посетить врача?
Любые сомнительные симптомы являются причиной обращения к стоматологу после лечения кариеса. Даже самые высококвалифицированные врачи не могут предугадать все реакции индивидуального человеческого организма. Пациент должен самостоятельно оценивать свое состояние и при обнаружении каких-либо нетипичных проявлений обращаться к стоматологу.
После лечения кариеса боль сохраняется максимум неделю при условии проведения травматических процедур. В противном случае она уходит через 2-3 дня.
Если болевой синдром продолжает беспокоить или появляются дополнительные симптомы, или дискомфорт усиливается, то тянуть с повторным обращением не стоит. Записывайтесь на прием к стоматологам клиники «Нуримед» в телефонном режиме или через форму обратной связи.
В стоматологической клинике «Нуримед» работают исключительно высококвалифицированные стоматологи
которые проводят оптимальное лечение кариеса и возьмутся за случаи любой сложности и запущенности
Моладзе Давид Кемалович — Генеральный директор