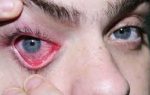
Фарингит – это воспалительный процесс, который образуется на задней стенке гортани и поражает слизистую оболочку, а также более глубокие слои, ткани мягкого нёба и лимфатические узлы. Острая форма фарингита может перерасти в хроническую, если пациент не обращается за помощью к врачу и занимается самолечением.
Так как патологический процесс в гортани вызван распространением болезнетворных бактерий, риск развития фарингита повышается у людей со слабой иммунной системой и у тех, кто страдает ЛОР-заболеваниями или имеет к ним предрасположенность.
Чем опасен фарингит и как он проявляет себя? К какому врачу обращаться и как лечить заболевание? На эти и другие вопросы мы ответим в данной статье.
Причины развития фарингита
Специалисты полагают, что пик развития патологии приходится на конец зимы и начало весны, так как в это время иммунная система человека особо подвержена простудным заболеваниям. Часто в весеннее время года недостаток витаминов и микроэлементов в организме человека приводит к появлению авитаминоза, организм ослабевает и создает прекрасную среду для развития болезнетворных бактерий. Также возможны воспалительные процессы: как отдельно, так и на фоне основного заболевания.
Первые признаки наличия фарингита и его дальнейшее лечение могут отличаться в зависимости от стадии патологии, пола, возраста и общего состояния здоровья пациента.
К основным причинам развития фаринголарингита мы относим:
- переохлаждения организма, употребление в пищу слишком холодных продуктов;
- деформация перегородки носа;
- штаммы микроорганизмов, вызывающие развитие хламидиоза, кандидоза, коклюша, скарлатины, кори;
- аденовирус, вирус гриппа;
- стрептококки, стафилококки, пневмококки;
- гайморит, тонзиллит, кариес, ринит;
- затрудненное носовое дыхание;
- патологии желудочно-кишечного тракта: рефлюкс, изжога, грыжа;
- злоупотребление вредными привычками;
- регулярные высокие нагрузки на голосовые связки;
- загрязненный, токсичный воздух;
- гормональные нарушения и эндокринные патологии (сахарный диабет, ожирение, гипотериоз и др.);
- тонзиллэктомия, которую сделали пациенту ранее;
- инфекционные болезни в хронической форме;
- ослабленный иммунитет.

Симптомы фарингита
Первые признаки заболевания могут отличаться в зависимости от вида фарингита. Они носят как местный, так и общий характер. Но имеются общие признаки, которые характерны для любого типа фарингита: боль в горле, неприятный запах изо рта, заложенность ушей и затрудненное глотание. При активном воспалительном процессе может наблюдаться повышение температуры тела выше 38° – так организм борется с чужеродной инфекцией. Общие признаки: потливость, плохой аппетит, слабость, головокружение, быстрая утомляемость, жар, озноб. Некоторые жалуются на боль и шум в ушах, на дискомфорт при воздействии громких звуков.
- Во время острого катарального фарингита появляется отечность и покраснение слизистых оболочек гортани. Также на задней стенке глотки могут образовываться красные фолликулы, скапливаться прозрачная и немного мутная слизь. Наблюдается отечность и покраснение язычка.
- При гнойной форме острого фарингита на поверхности задней глоточной стенки появляются язвочки со скоплением гнойных масс.
Острый фарингит
Острые фарингиты могут протекать самостоятельно, а также сопровождаться острыми воспалениями, охватывающими верхние дыхательные пути: ринитами или воспалениями слизистых носоглотки.
В зависимости от причины развития острый фарингит бывает:
- Вирусным – чаще всего вызван риновирусом;
- Бактериальным – вызван стрептококками, стафилококками и пневмококками;
- Грибковым – источник воспалительного процесса – Candida;
- Травматическим – вызван повреждениями глотки и гортани: горло поцарапала острая кость или обожгло кипятком, сильная нагрузка на связки;
- Аллергическим – возникает при вдыхании аллергенов или раздражителей, вроде табака, выхлопных газов или пыльного воздуха.
Хронический фарингит
По глубине поражения слизистой оболочки глотки хронический фарингит различается на: катаральную, гипертрофическую и атрофическую формы.
- Хронический катаральный фарингит — присутствует небольшая отечность слоев тканей слизистой глотки. Отдельные участки иногда покрыты прозрачной или слегка замутненной слизью. Развивается в результате попадания в глотку кислого желудочного содержимого, например, в случае грыжи диафрагмы пищевода. Поэтому катаральный хронический фарингит является следствием развития заболеваний желудочно-кишечного тракта.
- Хронический гипертрофический фарингит — значительная выраженность отечности слизистой. Дополнительно наблюдается утолщение язычка и припухлость мягкого нёба.
- Хронический атрофический фарингит — отличается некоторым истончением покровов глотки. Они обычно розово-бледные, иногда блестяще-лакированные. Некоторые их участки покрываются корочками, вязкой слизью с гноем.
Любой вид хронического фарингита развивается по причине того, что острая форма заболевания не была излечена вовремя и переросла в более серьезную форму. А также хронические фарингиты появляются как следствие ринитов, гайморитов, искривления носовой перегородки, полипов в носу – то есть когда длительное время затруднено носовое дыхание. Кроме того, длительное применение сосудосуживающих капель также приводит к появлению хронического фарингита.

Как проявляется и протекает фарингит у детей?
Фарингиты дети переносят тяжелее, чем взрослые. Особенно это относится к малышам до года. Отек слизистой может вызвать признаки удушья, боль, которая сопровождает заболевание, снижает аппетит у ребенка. Зачастую температура тела у малыша может достигать 40°. Самое сложное в этой ситуации то, что маленький ребенок не может сказать, что у него болит.
Неправильное лечение может привести к непоправимым последствиям для маленького неокрепшего организма. Поэтому при первых признаках фарингита, сразу же обращайтесь к врачу.
Ангина и фарингит: в чем разница?
Общее состояние пациента при острой форме ангины или тонзиллита можно спутать с симптомами фарингита. Если заболевание диагностировано неправильно, то лечение фарингита у взрослых не даст никакого эффекта. И острая форма патологии может перерасти в хроническую.
К сожалению, многие пациенты занимаются самолечением и начинают применять препараты без специального назначения врача. Это делать крайне противопоказано! Лучше вовремя позаботьтесь о своем здоровье и обратитесь за помощью к опытному отоларингологу.
Важно помнить, что во время фарингита воспаляется гортань, а при ангине – гланды. Во время ангины всегда больно глотать, болевые ощущения усиливаются еще больше при употреблении пищи. При фарингите происходит наоборот – во время поедания теплой пищи или теплых напитков боль в горле уменьшается.
Во время развития ангины нет кашля или першения, только боль в горле и иногда образование белого налета. При фарингите присутствует першение, а также шум, боль или заложенность в ушах. Трудность в различие этих двух заболеваний еще осложняется тем, что у одного пациента одновременно могут развиваться обе патологии, так как они вызваны одним возбудителем.
Диагностика фарингита
Обнаружение всех видов фарингита начинается с визуального осмотра гортани при помощи специального прибора и сборе анамнеза. Также для изучения берется мазок из зева – на дифтерию.
Другие виды диагностики:
- Культуральное исследование — посев взятых материалов на питательную среду.
- Экспресс-диагностика — идентификация стрептококкового антигена в мазках из зева.
- Иммуносерологическая диагностика — метод используется в случае стрептококковой инфекции.
Лабораторные исследования:
- Общий анализ крови – исключение болезней крови, инфекционного мононуклеоза;
- Общий анализ мочи – позволяет исключить заболевания почек (гломерулонефрита).
В зависимости от симптомов заболевания, а также состояния гортани, наличия или отсутствия кашля, лихорадки, налета на миндалинах и болезненности и увеличенном размере лимфатических узлов, может понадобиться дополнительно консультации других узких специалистов: эндокринолога, кардиолога, аллерголога.
Методы лечения фарингита
Лечение должно проходить в комплексе. Пациенту прописываются медикаменты, которые снимут боль и уберут воспаление. А также важно придерживаться специальной диеты и исключить из рациона продукты, которые раздражают слизистую оболочку горла и приносят еще больше дискомфорта: алкогольная продукция, острая и соленая пища, кислые блюда, газированные напитки.
Медикаментозная терапия
В зависимости от клинической картины и общего состояния пациента, врач может прописать антигистаминные, противокашлевые и противовирусные медикаменты. Используются таблетки/пастилки для рассасывания, которые снимают боль.
В некоторых случаях прибегают к использованию антибиотиков. Их можно принимать только по наставлению врача.
Местное воздействие
Также хорошее действие на воспалительный процесс и покраснение гортани оказывают полоскания специальными растворами. Они мягко воздействуют, снимают боль и улучшают общее состояние пациента.
Для диагностики и выявления заболевания нужна консультация отоларинголога. В городской поликлинике можно обратиться к своему лечащему терапевту, который выпишет направление к ЛОРу. Однако на это требуется время. Часто своей записи к врачу приходится ждать по 2 недели. В некоторых случаях это просто невозможно, так как нужно быстрее провести обследование и назначить лечение, пока ситуация не стала критической.
Поэтому мы рекомендуем обращаться в медицинскую клинику «Медюнион». У нас работают практикующие отоларингологи, записи к которым не нужно ждать несколько недель. Запишитесь уже сегодня на удобное для вас время, и уже завтра пройдите обследование.
Пациенты выбирают нас за то, что мы оказываем услугу выезда узкого специалиста на дом в случае, если самостоятельно прибыть в клинику вы не можете. Прямо на дому можно также провести забор анализов.
Стоимость первичной консультации отоларинголога в Красноярске в клинике «Медюнион» от 1300 рублей. Записаться можно на сайте или по телефону 201-03-03.
Самые часто возникающие виды детских стоматитов:
- кандидозный стоматит у ребенка.
Вероятный период его появления с 6-8 месяцев и до 1-2 лет. Причина заболевания это остатки молочного питания в полости рта у малыша, что является благоприятной средой для грибков «Кандида». Отсюда и его второе название – «молочница или грибковый стоматит у детей». Диагностический признак это полосы белесого налета на слизистых оболочках во рту. В отличие от обычных пищевых следов, эти полосы не смываются после питья, а ребенок капризничает и отказывается от еды.
Кандидозный стоматит у детей, фото во рту
- травматический стоматит у детей.
Данный вид поражения десен характеризуется нанесением различного рода травм : тепловой – от горячих напитков или продуктов, химической – от попадания в рот специй и запрещенных веществ, механической – в результате засовывания в полость рта ручек, карандашей вилок и других предметов. Неправильный травмирующий прикус также является причиной воспаления детских десен.
Видео, стоматиты у детей
- аллергический стоматит у детей
Данный вариант поражения детских слизистых оболочек возникает в ответ на медикаменты. Кроме того, аллерген может находиться и в пищевых продуктах, цитрусовых, молоке и других.
Аллергический стоматит у детей, симптомы, фото
- инфекционный (бактериальный) детский стоматит
Данный вид стоматита у детей возникает при бактериальной инфекции, как осложнение во время ЛОР болезней и различных ангинах. Характерный признак это желтоватые корки на губах и мелкие язвочки на деснах, по времени чаще появляется в осенне-зимний период в четырех – пятилетнем возрасте.
Бактериальный стоматит у детей, фото
- Герпесный (вирусный) стоматит у детей
Герпетический стоматит у детей это, пожалуй, самый распространенный вариант поражения слизистых полости рта у малышей в возрасте от года до пяти. Причина это вирус герпеса, который передается капельно-воздушным путем а также через игрушки и одежду. На губах, щеках и деснах появляется сыпь, повышается температура, на слизистой возникают пузырьки, которые лопаясь, превращаются в мелкие очень болезненные язвочки (афты) с плохим запахом. Соответственно, альтернативное название данного заболевания звучит как афтозный (язвенный) стоматит. У детей данная форма заболевания считается наиболее серьезной и болезненной, поскольку зона поражения захватывает практически всю ротовую полость, любой прием пищи вызывает боль у малыша.
Общие симптомы и признаки стоматита у детей заключаются в следующем:
- воспаление слизистых оболочек полости рта
- боль и затруднение в приеме пищи
- наличие крупных, средних афт или мелких язвочек либо пузырьков на ранней стадии заболевания
Профилактика и лечение стоматита у ребенка
Как лечить, и чем опасен стоматит у детей?
Неправильное лечение (самолечение) стоматита в домашних условиях при помощи народных средств, и как результат – осложнения стоматита у детей, сопровождаются высокой температурой, тяжелым общим состоянием и интоксикацией, которая может окончиться присоединением вторичных инфекций.
Правильное и эффективное лечение стоматита у детей возможно только при помощи профессионала – детского стоматолога.
План лечения включает в себя как общее, так и местное медикаментозное и физиотерапевтическое лечение различных форм герпетического, бактериального, кандидозного, инфекционного и других видов стоматита у ребенка. Помимо участия стоматолога, может понадобиться помощь и консультации узких специалистов, миколога, аллерголога, педиатра – инфекциониста и других врачей.
Общие принципы лечения детских стоматитов следующие:
- купирование болевого синдрома у малыша при помощи гелей
- снятие воспаления и отека слизистых оболочек
- обработка язвочек при помощи гелей и мазей
- назначение специфических противовирусных препаратов и иммуномодуляторов
- рекомендации по питанию и уходу за полостью рта ребенка при стоматите
Для предотвращения данного заболевания наиболее правильный путь это профилактика стоматита, как у младенцев, так и у старших детей. Это, прежде всего, соблюдение правил общей гигиены и гигиены полости рта, укрепление иммунитета, периодические осмотры у детского стоматолога, своевременное снятие зубных отложений.
Стоимость лечения стоматита у детей
Сколько стоит вылечить стоматит у ребенка? Цены в Москве и других регионах России на лечение стоматита у детей зависят от следующих факторов:
- конкретной формы заболевания
- медикаментов и технологий применяемых для лечения
- ценовой политики каждого конкретного лечебного учреждения
Ниже мы укажем стоимость необходимых стоматологических манипуляций, применяемых при любой форме стоматита у детей
- снятие зубных отложений от 2500 руб. (за все зубы)
- подбор и нанесение защитного геля на афту от 100 рублей
- физиотерапевтическое лечение слизистой полости рта (лазер или магнитные поля) от 500 рублей за 1 сеанс
Лечение детского стоматита у других профильных специалистов (аллергологов, иммунологов, ЛОР врачей, детских гастроэнтерологов) проводится за отдельную плату.
Закажите обратный звонок или наберите наш номер! +7 (499) 963-55-50 Этот телефонный звонок Вас ни к чему не обязывает. Просто дайте нам шанс, и мы Вам поможем! Всего лишь поднимите трубку и позвоните нам! +7 (499) 963-55-50 Мы обязательно сделаем Вам предложение, от которого Вы не сможете отказаться!
Наша клиника
11 декабря 2019Миндалины — это парные (небные, трубные) и непарные (глоточная, язычная миндалина) органы лимфатической системы, которые располагаются в ротовой и носовой полости и выполняют важную роль в формировании иммунитета.
Обычно они небольших размеров, но в некоторых случаях, например, при инфекционных заболеваниях, острых и хронических заболеваниях верхних дыхательных путей, миндалины могут увеличиваться и разрастаться.
В случае, когда разрастание лимфоидной ткани ведет к патологическому увеличению носоглоточной миндалины, употребляют всем известный термин “аденоиды”. Увеличенная миндалина (аденоид) нарушает носовое дыхание, может ухудшать слух и вызывать другие расстройства и нарушения.
Ситуация ухудшается, когда развивается аденоидит (воспаление аденоидов). Симптомы данного заболевания значительно нарушают качество жизни ребенка и грозят серьезными осложнениями. Поэтому очень важно вовремя распознать симптомы аденоидита и обратиться к педиатру.
Далее в статье рассмотрим такие вопросы, как по каким причинам возникает аденоидит, или воспаление аденоидов у детей, лечение и симптомы данного заболевания, возможные осложнения.
Воспалились и увеличены аденоиды, какие причины?
Что может привести к тому, что воспалились аденоиды? Наиболее часто, как показывает статистика, увеличены аденоиды в возрасте 3-7 лет. Этому может способствовать множество факторов — как экзогенных, так и эндогенных. Итак, одни из наиболее частых причин аденоидита (состояние, когда воспалились аденоиды) следующие:
- Генетическая предрасположенность.
- Сниженный иммунитет.
- Частые простудные заболевания, острые и хронические заболевания верхних дыхательных путей, детские инфекционные заболевания (корь, скарлатина) — часто в результате этого увеличены аденоиды.
- Склонность к аллергиям (пищевые аллергии, медикаментозные и др.), бронхиальная астма.
- Неблагоприятные климатические и микроклиматические условия (пыль, сухость воздуха и др.).
Основные симптомы воспаления аденоидов у детей
Как проявляется воспаление аденоидов у детей? Симптомы аденоидита у детей могут быть различными и зависят от степени увеличения аденоидов, ширины носовых ходов, индивидуальных особенностей ребенка.
Различают 3 степени воспаления увеличенных гланд.
- Воспаление 1 степени имеет место, когда увеличенная миндалина перекрывает 1/4 просвета носового хода. Характеризуется такими симптомами, как незначительное ухудшение носового дыхания, которое отмечается преимущественно в ночное время.
- При 2 степени аденоидов, миндалина перекрывает 2/3 носового хода, что ведет к значительному затруднению носового дыхания не только ночью, но и днем. Ребенок храпит, рот у него постоянно приоткрытый.
- При 3 степени увеличенная миндалина полностью перекрывает носовой ход и делает дыхание носом невозможным.
К симптомам аденоидита относят следующее:
- затрудненное носовое дыхание, храп во сне;
- бледность и вялость, общая слабость и недомогание;
- ощущение инородного предмета в носу;
- тихий, глухой, носовой голос;
- приоткрытый рот и преобладание ротового дыхания;
- повышение температуры тела;
- длительный насморк;
- слабость, головная боль, сонливость, снижение аппетита, тошнота и другие проявления интоксикации;
- хронический кашель;
- боль в ушах, иногда — значительное ухудшение слуха.
Чем грозит воспаление аденоидов у ребенка
Увеличение аденоидов у ребенка и особенно аденоидит (воспаление аденоидов у ребенка) может грозить серьезными осложнениями, а у маленьких детей нередко ведет к летальному исходу. Поэтому, следует быть очень внимательным и при первых признаках, по которым можно заподозрить воспаление аденоидов у ребенка, сразу обращаться к врачу!
В обратном случае увеличение аденоидов у ребенка может спровоцировать следующие осложнения:
- Нарушения слуха.
- Хроническое воспаление.
- Повышенный риск простудных заболеваний и заболеваний дыхательных путей (ларингита, трахеита, бронхита и фарингита).
- Воспалительные процессы среднего уха в виде отитов.
- Нарушения речи и ее развития. Это явление связано с влиянием аденоидов на рост лицевых костей, а, следовательно, на артикуляцию.
Как лечить воспаленные аденоиды у детей
Из всего вышеперечисленного становится понятным, что воспаленные аденоиды у ребенка не такое уж безопасное заболевание. Поэтому желательно как можно быстрее лечить воспаленные аденоиды.
Итак, как лечить воспаленные аденоиды у детей? В первую очередь следует узнать, как снять воспаление аденоидов. На сегодняшний день это возможно при помощи противовоспалительных медикаментозных средств в таблетках, спреях, растворах. Как дополнительное средство можно использовать в качестве промываний натуральные растительные отвары. Кроме противовоспалительных средств, применяются также антибиотики, антигистаминные препараты, поливитаминные комплексы, иммуностимуляторы.
Хороший эффект дают и консервативные методы лечения (физиотерапия, дыхательная гимнастика, озонотерапия, лазеротерапия, ультрафиолетовое облучение и др.). В тяжелых случаях воспаленные аденоиды у ребенка удаляют хирургическим путем.
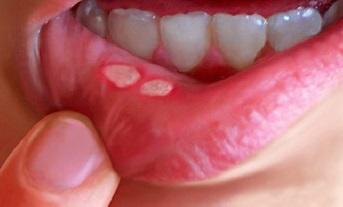
В практике врача-стоматолога заболевания слизистой оболочки полости рта занимают определенное место, способствуя в отдельных случаях распознаванию заболеваний , отдаленных от полости рта и систем организма.
Многие знакомы с болезненными высыпаниями на губах и полости рта (небо, язык, внутренние поверхности щек). Согласно данным всемирной организации здравоохранения (ВОЗ) 80% от всей патологии слизистой полости рта занимают заболевания вызванные вирусом герпеса.
ЭТИОЛОГИЯ.
Вирус герпеса в полости рта, как было сказано выше, является одной из самых наиболее распространенных инфекций и занимает второе место после гриппа. Научно доказано, что практически каждый человек заражен вирусом герпеса. Известно более 100 типов вируса. У человека в полости рта в большинстве случаев паразитирует вирус простого герпеса 1 типа (Herpes Simplex ). Вирус отличается высокой степенью заразности, он внедряется в организм через слизистую носа, полости рта и по кровеносной системе распространяется по всему организму.
ПУТИ ПЕРЕДАЧИ.
Различают следующие пути передачи вируса простого герпеса:
1.Контактный;
2.Воздушно-капельный;
3.Половой;
4.Вертикальный (от матери к ребенку);
5.Инокуляционный (из одного очага в другой).
ФАКТОРЫ, СПОСОБСТВУЮЩИЕ ВОЗНИКНОВЕНИЮ ЗАБОЛЕВАНИЯ.
Различают следующие , способствующие возникновению заболевания:
1.Хронические заболевания организма;
2.Снижение иммунитета, в том числе иммунодефицитных состояния;
3.Беременность;
4.Злоупотребление алкоголем;
5. Онкозаболевания;
6.Наличие заболеваний, травм слизистой полости рта.
СИМПТОМАТИКА.
Выделяют четыре фазы (периода) развития заболевания:
- Продромальный период (общее недомогание, возможно незначительное повышение температуры тела, зуд, жжение в будущей зоне поражения);
- Воспалительный (возникновение в очаге поражения пузырьков с прозрачной жидкостью на фоне гиперемии слизистой оболочки полости рта, красной каймы губ.);
- Экссудативный (жидкость в пузырьках мутная, на их месте остаются болезненные язвочки с белым налетом – этот период наиболее заразен.
- Релиферативный период(эрозии подсыхают, покрываются корочками, происходит заживление).
ПО ТЯЖЕСТИ ТЕЧЕНИЯ различают следующие формы:
1.Легкая. Заболевание характеризуется появлением нескольких пузырьков, которые не доставляют большого дискомфорта. После изъязвления быстро заживают.
2.Средней тяжести. При данной форме не такие обширные, но уже имеются изменения в крови. Заболевание при правильном лечении проходит бесследно.
3.Тяжелая форма характеризуется резким повышение температуры тела, ухудшением общего состояния, увеличение подчелюстных лимфатических узлов, сильной головной болью, иногда тошнотой, рвотой. Герпетические высыпания обширные, болезненные. Нередко возможно присоединение вторичной инфекции.
ДИАГНОСТИКА основывается на симптоматике заболевания. В сложных случаях требуется проведение лабораторных исследований (культуральный метод, прямая иммунофлюоресценция и др.).
ЛЕЧЕНИЕ осуществляется по двум направлениям:
1.Подавляющее размножение вируса – противовирусные препараты (наружно и внутрь);
2.Симптоматическое лечение.
Важным в лечении является необходимость:
-купировать процесс;
-устранение симптомов;
-облегчение общего состояния;
-использование препаратов для местного применения;
-укрепление иммунной системы.
Вылечить данное заболевание раз и навсегда невозможно. Терапия заключается в купировании распространения вируса, снятия симптоматики, предупреждения осложнений.
ПРОФИЛАКТИКА.
1.Укрепление иммунитета;
2.Полная санация полости рта;
3.Личная гигиена;
4.Устранение стрессовых ситуаций.
Важно помнить , что самолечение опасно, т.к. можно спровоцировать развитие осложнений . Только специалист может назначить адекватную терапию