Содержание
Люди часто путают два понятия — аппендицит и аппендикс. Аппендицит — это воспаление аппендикса, небольшого придатка слепой кишки, который находится у человека справа под печенью, в середине, между правым боком и пуповиной. Как узнать, что у вас воспален аппендицит?
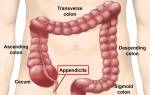
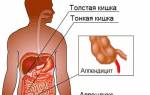
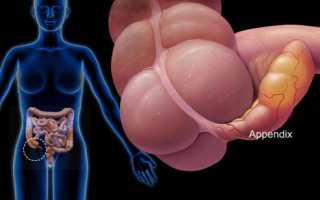
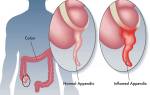
Где находится аппендикс?
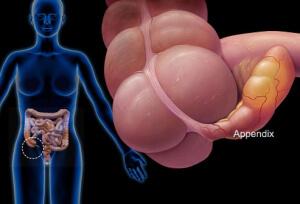
Аппендикс — это отросток слепой кишки
Нижняя его часть опускается к малому тазу. Может располагаться и позади слепой кишки. Орган имеет небольшие размеры: в среднем, 7-9 см, диаметр его 0,5-1см. Небольшая складка-заслонка отделяет его от слепой кишки, препятствуя попаданию внутрь аппендикса содержимого из кишечника.
Благодаря этому, полость аппендикса остается чистой. Этот орган тоже играет свою роль в пищеварении, являясь своеобразным инкубатором для полезных бактерий. Этот орган есть не у всех млекопитающих.
Например, у семейства кошачьих данный придаток отсутствует. Но есть у грызунов, например, у кроликов, морских свинок. Есть аппендикс и у родственников человека по биологической классификации — у обезьян. Развитый аппендикс имеют травоядные животные.
Как болит аппендицит?
Максимальная боль при воспалении аппендикса возникает в зоне его расположения, то есть немного правее от пуповины. Боль аппендикса, поднятого ближе к печени, не трудно спутать с болью самой печени. Если отросток опущен к малому тазу, то его боль маскируется под патологию яичников, у мужчин — под воспаление мочевого пузыря. При заднем расположении аппендикса боль локализуется в пояснице и ощущается в пахе.
Боли появляются неожиданно, без особых на то причин. Воспалительный процесс может начаться слабой или терпимой болью с последующим нарастанием, а может сразу заявить о себе острой колющей болью, которая будет острой и нестерпимой, пока обладают чувствительностью живые нервные окончания. Поэтому при воспалении аппендикса нельзя успокаиваться, если боли стихают. Наоборот, больного надо срочно госпитализировать.
Аппендициту характерны и другие симптомы: появляются общее недомогание, тошнота, и даже однократная рвота. Пропадает аппетит. Температура поднимается до 37,2-37,7о С, может сопровождаться ознобом. Появляется светлый налет на языке. Учащается сердцебиение до 90-100 ударов в минуту.
Как узнать признаки аппендицита
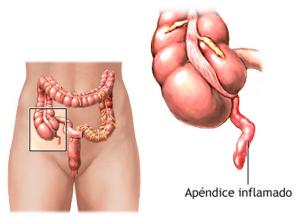
Аппендицит — это воспаление аппендикса
Кроме острой боли в области живота, у которой могут быть иные причины, аппендицит можно распознать по следующим признакам:
- Осторожно постучите подушечкой чуть ниже последнего правого ребра. При аппендиците там всегда ощущается боль; Для сравнения проведите такое же исследование с левой стороны, боли там не должно быть.
- Пусть больной попробует кашлянуть. Усиление боли в правой области подтвердит, что у больного воспалился аппендикс.
- В зоне локализации острой боли слегка надавите на живот и задержитесь в таком положении на несколько секунд. Боль должна ослабнуть. При наличии острого аппендицита, боль усилится, как только вы уберете руки.
- Посоветуйте больному принять позу эмбриона, то есть, лежа на правом боку и поджав под себя ноги, свернуться калачиком. В таком положении боль ослабнет. Если изменить позу, например, повернувшись на другой бок, вытянуть ноги, боль снова вернется.
Важно: ни в коем случае нельзя самостоятельно делать пальпацию живота, то есть, ощупывать его и мять. Иначе это может привести к разрыву аппендикса и соответственно, воспалению брюшной полости — перитониту.
Каким бы ни оказался результат самодиагностики, в любом случае при острой боли в области брюшной полости, как бы она ни локализовалась, и под какое заболевание бы ни маскировалась, необходимо вызвать скорую помощь, или участкового врача. Потому что панкреатит, холецистит, язвенная болезнь желудка, или воспаления женских органов, мочевого пузыря служат показанием для немедленного направления больного в стационар.
В России острый аппендикс диагностируется ежегодно примерно у миллиона человек. Правда, статистика смертности, как будто, невысокая, всего 0,25%, но в масштабах страны это 2500 человек, как правило, детского возраста, или взрослые, но в самом расцвете сил. В зону риска попадают люди, когда приступ аппендицита застигает людей где-нибудь на отдыхе — вдали от цивилизации и телефонной связи.
Согласно статистическим данным, аппендицит чаще всего поражает людей активного возраста: 75% больных — люди 9-35 лет. Из них 80 процентов заболеваний приходится на детей 9-12 лет. Дошкольники болеют в 13%, 5% приходится на ясельный (до года) возраст. У грудничков аппендицит практически не наблюдается по причине недоразвитости ЖКТ.
Признаки перитонита
Поскольку, в случае несвоевременного оказания медицинской помощи больному, может произойти прободение отростка и проникновение его содержимого в брюшину, ведущее к перитониту, следует знать, что при перитоните резко ухудшается общее состояние больного. Западают глаза, становятся острыми черты лица. Больной начинает проявлять беспокойство, резко учащается сердцебиение до 120 ударов в минуту. Боль распространяется по всему животу.
Признаки аппендицита у детей

Симптомы аппендицита достаточно характерные
Если взрослый умеет объяснить, где, что и как у него болит, то с ребенком все обстоит гораздо сложнее. И чем ребенок младше, тем сложнее провести его анамнез. Он не может объяснить ни характера боли, ни его локализацию. У ребенка просто все болит.
Но, услышав, что его оставляют в больнице и будут что-то вырезать, малыш может неожиданно «выздороветь». Не обольщайтесь. Ребенок не понимает, что его обман может стоить ему жизни. Ему хочется вернуться у привычной жизни, и быть поближе к маме, к родным, ко всему, что ему обещает тепло и защищенность.
Он может начать капризничать, устроить истерику с требованием отвезти его домой. Объясните ему, что затихшая боль — это отмирание нервных окончаний, которые должны чувствовать боль, и что если он не будет слушаться доктора, то может сам умереть. Постарайтесь быть в эти минуты рядом с вашим ребенком.
Методы диагностирования аппендицита
Современные методы диагностики аппендицита позволяют исключить ошибку при постановке диагноза. С этой целью применяются лабораторные и инструментальные исследования.
Лабораторные исследования
Из лабораторных исследований проводятся:
- Анализ мочи. При заднем расположении аппендикса воспалительный процесс может охватить стенки мочеточника, правую почку, мочевой пузырь. И тогда в моче будут присутствовать кровяные клетки — эритроциты и лейкоциты в повышенном количестве.
- Анализ крови. Развитие воспалительного процесса отражается на составе крови — обнаруживается повышение лейкоцитов и незрелых нейтрофилов. Но содержание лейкоцитов повышается только в 90 процентах случаев, а у ВИЧ-инфицированных больных даже снижается.
Таким образом, лабораторные исследования биологических жидкостей не дают ясной картины процесса.
Инструментальные исследования
Диагностика аппендицита включает следующие исследования:
- Рентгеноскопия, показывающая органы брюшной полости и грудной клетки;
- УЗИ;
- Лапароскопия;
При ренгеноскопии выявляются нижеследующие признаки:
- Контур слепой кишки видоизменяется, и в полости его купола просматривается скопление жидкости;
- Наблюдается пневматоз (вздутие) стенок подвздошной и ободочной кишок;
- Концентрирование лейкоцитов на слизистой оболочке ЖКТ;
- УЗИ показывает изменения, происходящие в воспаленном аппендиксе у большинства пациентов.
Ультразвуковое исследование

Боль в правом боку как симптом аппендицита
У большинства больных при УЗИ выявляется воспаленный червеобразный отросток. Обычно при воспалении аппендикс выглядит измененным, при этом наблюдаются признаки воспаления:
- Воспаленный отросток увеличивается в диаметре почти вдвое
- Стенки при этом утолщаются в 2-3 раза;
- Форма отростка может принимать букву S
- В полости аппендикса могут обнаруживаться камни;
- Наблюдается слияние стенок.
Лапароскопия
Хирургическое диагностирование лапароскопия показывает следующие признаки аппендицита:
- Изменения формы аппендикса;
- Повышенную плотность стенок;
- Приток кров к брюшной полости;
- Скопление лейкоцитов на брыжейке;
Лапароскопия позволяет различить гангренозную и флегмонозную формы аппендицита. При гангренозной форме происходит отмирание нервных клеток и разрушение стенок отростка. При этом некротизированные ткани приобретают черно-зеленый цвет. При флегмонозном — критическое увеличение аппендикса, состояние, когда он может лопнуть. Эти признаки указывают на необходимость срочного хирургического вмешательства.
Как лечить аппендицит?
Если врач ставит диагноз острый аппендицит, метод лечения может быть один — хирургическое вмешательство с целью эктомии, то есть удаления. Других способов вылечить аппендицит, медицина, к сожалению, не изобрела, хотя и признала важность отростка в организме, как части иммунной системы.
После операции важно избежать осложнений. Необходимо оберегать зашитый надрез от нагноений. При хорошем исходе операции, больному уже через неделю снимают швы и отправляют домой. У людей пожилого возраста, больных сахарным диабетом, сердечников заживление идет гораздо медленнее, и при хорошем исходе послеоперационный период у них длится 10 дней. Не рекомендуется в течение месяца принимать ванну и тем более, ходить в баню. Такие нагрузки на неокрепший рубец замедляют процесс заживления, делают его грубым и некрасивым.
Народная медицина и аппендицит
Очень важно понимать, что аппендицит, несмотря на кажущуюся никчемность червеобразного отростка, заболевание серьезное, и шутить, экспериментировать с ним не стоит. Что бы вам заезжие молодцы ни говорили, какие бы чудо-средства ни предлагали бабушки-целительницы, от аппендицита существует только одно лекарство — скальпель хирурга.
Правда, можно немного облегчить состояние больного, если нет возможности вызвать скорую помощь, или она где-то застряла. Дать выпить больному теплый отвар из ежевики или теплое молоко, в котором был сварен тмин. Ни в коем случае нельзя ставить грелку. Тепло лишь ускорит воспалительный процесс.