 Строение образований, их размеры и вид содержимого различаются, в зависимости от локализации и давности начала патологического процесса. Они бывают истинными (внутри выстланы эпителиальными клетками) и ложными (без выстилки). По типу появления новообразования делятся на:
Строение образований, их размеры и вид содержимого различаются, в зависимости от локализации и давности начала патологического процесса. Они бывают истинными (внутри выстланы эпителиальными клетками) и ложными (без выстилки). По типу появления новообразования делятся на:
- ретенционные (обычно формируются из-за нарушения процесса оттока секрета в тканях и органах, возникают в молочных железах, матке, на шейке матке, в яичнике и др.);
- рамолиционные (как правило, обнаруживаются в яичниках, головном и спинном мозге, могут формироваться в областях некроза тканей, например после перенесенного инсульта);
- паразитарные (появляются в разных органах, являются оболочкой паразита);
- травматические (из-за ушибов);
- дизонтогенетические (обычно врожденные, включают в себя разные ткани эмбриона);
- опухолевые (формируются в связи с нарушением метаболизма, имеют полости, заполненные физиологическими жидкостями).
Причины возникновения кист
Каждое кистозное новообразование имеет, в зависимости от вида и локализации, собственные провоцирующие факторы. Например, женские половые органы поражаются в связи с гормональным дисбалансом, венерическими болезнями, нарушением цикла, приемом гормональных противозачаточных средств и др. Образования формируются после травм, из-за плохой работы эндокринной системы, на фоне соматических заболеваний и хронических воспалений, а также по многим другим причинам.
Кисты у женщин и мужчин: симптомы и лечение
На начальных стадиях развития кистозные элементы не имеют симптомов. При разрастании и нагноении они проявляются по-разному, в зависимости от этиологии, локализации, состава содержимого и размеров. Например, при поражении яичника женщины жалуются на чувство тяжести и сдавливания нижней части живота, боль во время менструации, нарушение цикла и др. При патологии почки болит и ноет поясница, трудно опорожнять мочевой пузырь, отмечаются скачки артериального давления.
Диагностика
Методы диагностики зависят от локализации кистозных образований. Чаще всего это УЗИ, однако также могут назначаться МРТ, КТ, рентгенография. Также проводятся лабораторные анализы – крови и мочи.
Хирургическое лечение
Тактику вмешательства определяет врач, исходя из локализации, размера кистозного образования и жалоб пациента. Классическая методика – скальпельное иссечение новообразования вместе с расположенными рядом тканями. Сегодня такая операция проводится преимущественно лапароскопическим способом с использованием эндоскопа. Лапароскопия кисты менее травматична, восстановление пациента длится один день. Также может быть выбрана методика аспирации (отсасывания) содержимого с дальнейшим прижиганием капсулы лазером, жидким азотом, радиоволной или специальным лекарственным препаратом для склерозирования стенок. Удаленное образование обязательно отправляется на гистологическое исследование.
Нужна ли хирургия?
При постановке такого диагноза многие пациенты задумываются, нужно ли удалять кисту. Некоторые новообразования, если они маленькие и не мешают человеку, могут оставаться под наблюдением. Другие, например киста шейки матки, могут иметь последствия: в них скапливаются бактерии, что рано или поздно приведет к воспалению или нагноению. Обсудить необходимость удаления стоит с лечащим врачом.
Основные разновидности кистозных образований
Яичниковое
Это наполненный жидкостью пузырь, из-за которого яичник увеличивается, что приводит к болевому синдрому, а иногда – к бесплодию. Основная причина появления – гормональный сбой. Протекает заболевание часто без симптомов, при крупных размерах образования нарушается цикл, ощущаются боли внизу живота, возникают ложные позывы к мочеиспусканию, идут кровянистые выделения вне менструации. Методы хирургического лечения: овариоэктомия (удаление полностью яичника), лапароскопическая цистэктомия (иссечение кисты), аденксэктомия (операция по удалению придатков матки). В большинстве случаев выбирается не классическое хирургическое, а щадящее эндоскопическое удаление кисты с сохранением репродуктивной функции пациентки.
Копчиковое
Чаще всего встречается у мужчин в возрасте 15-30 лет. Представляет собой отверстие в области ягодичной складки, примерно в 10 см от ануса. Внешне похоже на свищ. Может быть врожденным или приобретенным – из-за слишком обильного волосяного покрова в этой зоне. Проявляется болезненностью при ходьбе, сидении, покраснением копчика, ощущением дискомфорта и наличия инородного тела в области его расположения. На поздней стадии из отверстия выделяется гной.
Бартолиновой железы
Появляется в связи с закупоркой протока железы на фоне перенесенной инфекции или хронического воспаления. Образование имеет капсулу и заполнено секретом, который постепенно желируется. При больших размерах мешает ходить и сидеть, делает недоступной интимную близость, может инфицироваться и приводить к абсцессу. Обычно достигает 2 см, но бывают образования до 9 см. Основные причины – хронический бартолинит, кандидоз, бактериальный вагиноз, снижение местного иммунитета.
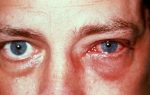
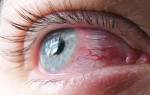
Глаз
Полое образование, наполненное невоспалительной жидкостью – продуктами деятельности роговицы либо конъюнктивы. Может происходить из роговицы, радужки, конъюнктивы и других глазных оболочек. Причины – воспаления и травмы, врожденные аномалии. Заболевание проявляется болью, чувством распирания, помутнением зрения, наличием полупрозрачных точек в поле видимости.
Гайморовой пазухи
Прикрепленная к стенке (обычно – нижней) гайморовой пазухи полость с жидкостью, имеющая оболочку. Кистозное образование может быть истинным (его стенки состоят из слизистой оболочки) и псевдокистой (слизистая расщепляется, в ней накапливается жидкость). Проявляется головной болью, затрудненным носовым дыханием, чувством распирания и тяжести в области глаза и щеки, выделением слизи из носа и ее стеканием по стенке глотки, выделением из носа желтой прозрачной жидкости, частыми гайморитами с нагноением. Формируется из-за особенностей анатомического строения носа, закупорки выводного протока желез гайморовой пазухи, воспалений зубов, переходящих на корни.
Молочной железы
Полость, ограниченная капсулой из соединительной ткани и заполненная жидкостью, образуется в протоках, может быть одиночной или множественной. Формируется из-за увеличения протока молочной железы, накопления в ней секрета. Образование может быть круглым, овальным или иметь неправильную форму. Заболевание долго протекает бессимптомно, со временем в молочной железе появляется боль и жжение, может сопровождаться нагноением и воспалением. Одна из разновидностей – жировое кистозное образование, возникающее при закупорке сальной железы кожи и ее наполнения секретом. Основные провоцирующие факторы – мастит, болезни щитовидки, воспаления половых органов, нарушение функции яичников.
Матки и шейки матки
Это расширенные и закупоренные железы, внутри которых скапливается секрет (слизь). Болезнь возникает на фоне эндоцервита, цервита. Провоцирующие факторы: аборт, роды, инфекции, менопауза, гормональный сбой, использование внутриматочной спирали, инфекции. Наботовы кистозные образования локализуются во влагалищной области матки, не подвергаются удалению до достижения определенных размеров. Ретенциозные возникают по причине излишнего количества секрета в протоке железы. Заболевание часто проходит бессимптомно, его косвенные признаки – частые воспаления.
Головного мозга
Кистозное образование представляет собой скопление жидкости в веществе или оболочках головного мозга. При больших размерах влечет за собой внутричерепную гипертензию, давит на окружающие структуры мозга. Может формироваться в любом возрасте. В зависимости от локализации выделяют церебральные (внутримозговые) и арахноидальные образования. Первые обнаруживаются во внутренних структурах мозга, на участках некроза. Вторые – в мозговых оболочках. Провоцирующие факторы: воспалительные заболевания, травмы, включая родовые, нарушение мозгового кровообращения, паразиты, осложнения после операции. Проявляются тошнотой, ощущением давления на глаза, сниженной работоспособностью, нарушениями сна, пульсацией либо шумом в голове, нарушениями зрения.
Щитовидной железы
Образование небольших размеров (до 5 мм) может не иметь выраженных симптомов. Если киста щитовидной железы имеет плотные включения и осложненную структуру, то нужны специальные исследования (например, УЗИ), анализы и биопсия, потому что такое состояние может быть признаком злокачественного перерождения.
Гортани
Кисты гортани могут находиться в любом ее отделе. Они не прорастают в слизистую, а растут в сторону просвета гортани и тем самым сужают его. Причина ретенционных кист – закупорка выводных протоков желез гортани. Бывают кисты голосовых связок, которые возникают из-за постоянного раздражения.
Остеотомия — хирургическая операция, направленная на устранение деформации или устранение анатомических и функциональных …
Основные принципы хирургического лечения и виды оперативного доступа 25.04.2019
Хирургическое лечение предполагает рассечение и последующее соединение тканей в ходе операции. Основные принципы оперативной …
Осложнения варикоза без лечения 18.05.2019
При варикозе стенки сосудов нижних конечностей расширяются, деформируются, снижается их функция. Чаще всего заболевание …
Перейти к: навигация, поиск
Зубная киста (греч. kystis пузырь) — полостное образование в челюсти, происхождение которого связано с патологией зубов.
В клинической практике различают в основном два вида Зубной кисты: радикулярную (корневую) и фолликулярную (околокоронковую). Чаще встречаются радикулярные кисты; по данным А. И. Евдокимова (1964), Зубная киста в верхней челюсти встречается в 3 раза чаще, чем в нижней.
Этиология и патогенез
Радикулярная Зубная киста является кистой воспалительного происхождения, развивается из зубной гранулемы (см. Периодонтит). Деструктивный процесс в гранулеме ведет к возникновению мелких полостей (так наз. кистогранулема), которые, сливаясь, образуют одну кистозную полость, выстланную эпителием.
Фолликулярная Зубная киста развивается вокруг коронки непрорезавшегося зуба вследствие порока развития, невоспалительного кистозного превращения эпителия зубного зачатка (фолликула) в начальной фазе формирования эмали. Среди кист, являющихся следствием порока развития зубообразовательного эпителия, кроме фолликулярной, различают зубосодержащую, первичную (примордиальную, или кератокисту), парадентальную и кисту прорезывания.
Зубосодержащая киста возникает в результате проявления элиминативных свойств одонтогенного эпителия зачатка зуба вследствие хрон, воспалительного процесса, обычно исходящего от молочных зубов; коронка непрорезавшегося постоянного зуба бывает полностью сформирована. Первичная киста развивается в результате кистозного превращения одонтогенного эпителия до начала гистогенеза твердых зубных тканей (см. Зубы). Обычно связь первичной кисты с зубом обнаружить не удается. Развитие кисты прорезывания, как и парадентальной кисты, вероятно, может быть обусловлено кистозным превращением одонтогенного эпителия в процессе прорезывания зуба или хроническим воспалением; при этом кистозная оболочка бывает спаяна с коронкой прорезывающегося зуба.
Патологическая анатомия
Зубная киста имеет оболочку, в к-рой различают наружный слой из плотной фиброзной соединительной ткани и внутренний — из многослойного плоского эпителия; содержимое кисты — серозная жидкость с наличием холестерина. В оболочке радикулярной кисты всегда наблюдаются различно выраженные признаки хронического воспаления. В кисте, образовавшейся в верхней челюсти рядом с верхнечелюстной пазухой, внутренний слой оболочки может состоять из цилиндрического, а иногда и мерцательного эпителия.
Вопрос о происхождении эпителия в оболочке радикулярной кисты долгое время был спорным. Малассе (L. Ch. Malassez) еще в 1885 г. высказал мнение, что эпителиальная выстилка этих кист возникает вследствие разрастания эпителиальных остатков зубообразовательной пластинки (островки Малассе), которые постоянно обнаруживаются в периодонте. Это предположение получило подтверждение в исследованиях Н. А. Астахова (1908), В. Р. Брайцева (1907), Ремера (О. Romer, 1900) и др. В 1958 г. В. И. Стецула экспериментально подтвердил наличие эпителиальных остатков и доказал возможность пролиферации их клеточных элементов с образованием кистозных полостей. Рост 3. к., по мнению одних авторов, происходит за счет разрастания эпителия, при этом рассасывается и перестраивается окружающая костная ткань. Другие авторы объясняют рост кисты увеличением внутриполостного давления за счет накопления ее содержимого. По данным И. И. Ермолаева (1972), давление внутри кисты может колебаться от 30 до 95 см водного столба. На верхней челюсти растущая 3. к. может смещать верхнечелюстную (гайморову) пазуху, оставляя от нее узкую щель (рис. 1). Иногда костная ткань, разделяющая их, полностью рассасывается, и оболочка кисты прилегает к слизистой оболочке верхнечелюстной пазухи. 3. к. может прорастать и в носовую полость.
Клиническая картина
Зубная киста протекает долгое время бессимптомно, увеличение ее происходит медленно, в течение нескольких лет она может достигнуть диам. 3—4 см. При значительных размерах киста истончает костную стенку, что проявляется выбуханием кости, чаще со стороны преддверия полости рта. При резком истончении костной стенки пальпаторно над кистой определяется характерный хруст (симптом Дюпюитрена), при полном рассасывании кости ощущается флюктуация. Прорастание кисты в верхнечелюстную пазуху и в носовую полость также длительное время остается незаметным. Слизистая оболочка, покрывающая участок кости соответственно расположению кисты, обычно остается без изменений. При наличии радикулярной 3. к. определяется пораженный кариесом разрушенный «причинный» зуб, если он не был удален ранее. Фолликулярная киста, как правило, располагается на том участке челюсти, где наблюдается задержка прорезывания постоянного зуба.
3. к. может нагнаиваться, обычно воспалительный процесс развивается в радикулярной кисте и протекает по типу периостита (см.). В случаях воспаления 3. к. может образоваться свищ, через который выделяется гной.
Диагноз
Диагноз в большинстве случаев, особенно в начальной стадии, ставится по данным рентгенологического исследования. Когда Зубная киста достигает большого размера, клинически обнаруживается ограниченное упругое или крепитирующее выбухание; болевые ощущения в большинстве случаев на протяжении ряда лет отсутствуют. Диагностические трудности могут возникнуть в случае сочетания 3. к. с хроническим гайморитом (см.). Фолликулярную 3. к. приходится дифференцировать в основном с адамантиномой (см.). Окончательный диагноз может быть установлен на основе клин., рентгенол, и гистол, данных.
При рентгенологическом исследовании делают внутриротовую рентгенограмму; при очень большой кисте приходится прибегать к внеротовой рентгенограмме. Важнейшим признаком кисты в рентгеновском изображении является округлая или овальная форма дефекта кости с гладкими и четко очерченными контурами, а также тонкая полоска уплотненной костной ткани вокруг полости. Радикулярная киста связана с верхушкой корня (рис. 2), который может свободно выстоять в полость кисты. В просвете фолликулярной кисты всегда проецируется коронковая часть (рис. 3) вполне или частично сформированного зуба или несколько недоразвитых зубов, среди которых часто один вполне сформирован. Рентгенологическая картина фолликулярной кисты обычно характерна, крайне редко многозубная фолликулярная киста по теневому изображению может напоминать так наз. кистозную одонтому (см.). При нагноившейся кисте или остром воспалительном процессе в окружающей костной ткани контуры кисты на рентгенограмме оказываются смазанными, может изменяться и форма кисты, в окружности ее появляются признаки деструкции костной ткани. При крупной радикулярной кисте на рентгенограмме видно смещение корней соседних зубов. При росте кисты в верхней челюсти иногда видно оттеснение дна верхнечелюстной пазухи; в нижней челюсти при разрушении губчатого вещества и истончении компактного слоя рентгенологически иногда обнаруживается патологический перелом.
При кисте, проникшей в верхнечелюстную пазуху, исчерпывающие данные удается получить с помощью контрастной гайморографии (см.). При введении контрастного вещества в верхнечелюстную пазуху киста на рентгенограмме обнаруживается в виде округлой формы дефекта наполнения на фоне гомогенной интенсивной тени контрастного вещества, заполняющего пазуху.
Лечение
Лечение оперативное. Лишь при небольшой (до 8 мм диам.) радикулярной кисте (кистогранулеме) иногда возможно ее излечение путем пломбирования канала зуба цементом (см. Пломбирование зубов) с обязательным выведением цемента за апикальное отверстие в полость кисты.
Операции заключаются либо в полном удалении кисты с ее оболочкой (цистэктомия), либо в частичном иссечении оболочки кисты и образовании сообщения с полостью рта (Цистотомия). Цистэктомия показана при кистах, являющихся пороком развития одонтогенного эпителия. Цистотомия может быть рекомендована только при кистах, имеющих воспалительное происхождение (радикулярных), или как временное мероприятие при фолликулярной кисте большого размера, когда полное вылущение кисты сопряжено с опасностью повреждения соседних полостей (верхнечелюстной пазухи, носовых ходов) или обнажения и повреждения сосудисто-нервного пучка на нижней челюсти. Как правило, на верхней челюсти операцию проводят под инфильтрационной анестезией, а на нижней челюсти — под проводниковой. При операции в области резцов и клыков на нижней челюсти может быть осуществлена инфильтрационная анестезия (см. Анестезия местная). Перед операцией при помощи электроодонтодиагностики необходимо определить жизненность пульпы зубов, прилегающих к 3. к. Если предполагается проведение цистэктомии, то зубы, расположенные в границах 3. к., проецирующиеся на рентгенограмме на фоне контуров кисты, необходимо депульпировать и запломбировать их каналы цементом.
Цистэктомия
Оперативный доступ обычно со стороны полости рта (рис. 4). Выкраивают полулунный или трапециевидный слизисто-надкостничный лоскут в области расположения кисты, основание к-рого должно быть обращено к телу челюсти. Слизисто-надкостничный лоскут отслаивают, обнаженную кость трепанируют копьевидным бором, цилиндрической фрезой или долотом, затем расширяют вход в кисту костными кусачками. Оболочку кисты отслаивают изогнутым распатором. Корни зубов, обращенные в полость кисты, подлежат резекции. Костную полость промывают перекисью водорода, р-ром антисептика. Иногда применяют пломбирование костной полости гемостатической губкой, губчатым веществом консервированной гомокости, что, по мнению некоторых авторов, ускоряет процесс костеобразования. Слизисто-надкостничный лоскут фиксируют несколькими швами из тонкого шовного материала. На губу или щеку накладывают давящую повязку на 2—3 часа с целью предупреждения гематомы. Швы снимают на 5—6-й день после операции.
При правильно проведенной операции полость кисты заполняется кровяным сгустком, который подвергается процессу организации, и через 3—5 мес. наступает полная регенерация костной ткани.
Цистотомия
Ход оперативного вмешательства до момента обнажения оболочки кисты таков же, как и при цистэктомии. В случае, если предполагается резекция корней, слизисто-надкостничный лоскут выкраивают основанием к краю альвеолярного отростка. После трепанации удаляют костную стенку и содержимое кисты и иссекают переднюю часть ее оболочки. Затем проводят резекцию верхушек корней зубов, выстоящих в полость кисты, а образовавшуюся костную полость тампонируют йодоформной марлей (рис. 5). Через 5—7 дней тампон меняют; в дальнейшем следует тампонировать только вход в полость. Тампонирование полости прекращают через 3—4 нед., затем сам больной ежедневно промывает слабым р-ром перманганата калия или перекиси водорода послеоперационную полость, пользуясь резиновым баллоном с мягким наконечником. Глубина полости постепенно уменьшается; спустя 6—8 мес. у большинства больных на ее месте обнаруживается лишь незначительное костное углубление, покрытое нормальной слизистой оболочкой.
Если Зубная киста значительно оттесняет верхнечелюстную пазуху, но не перфорирует ее, целесообразнее провести цистотомию. Особенно это показано у лиц молодого возраста, т. к. через 6—12 мес. на месте кисты остается небольшое костное углубление, а верхнечелюстная пазуха вновь принимает нормальный размер. У пожилых людей ввиду понижения восстановительных процессов целесообразнее соединить 3. к. с верхнечелюстной пазухой с образованием соустья в нижний носовой ход, как при операции по поводу гайморита (см. Гайморит); рану со стороны полости рта зашивают наглухо. Объединенная полость существует в дальнейшем как верхнечелюстная пазуха.
Прогноз при правильном лечении благоприятный.
Профилактика сводится к своевременному лечению постоянных и молочных зубов, пораженных кариозным процессом.
Заболевания и состояния, боль при которых может ошибочно приниматься за зубную. В основном это заболевания смежных областей (придаточные пазухи, органы зрения и слуха, глотка, шейные позвонки, мозг); причиной могут быть также заболевания сердца и сосудов, костно-мышечной системы (позвоночник), нервной системы, а также психические нарушения.
Кластерная головная боль – это синдром неясного происхождения, представленный острой приступообразной болью. Возможно, это одна из форм мигрени. Кластерная головная боль чаще встречается у мужчин в возрасте 30-60 лет. Многие пациенты отмечают появление боли после приема алкоголя.
В классических случаях отмечается односторонняя боль в области верхней челюсти, верхнечелюстной пазухи и позади глазницы. Кластерную головную боль часто ошибочно принимают за острый пульпит или периодонтит жевательных зубов верхней челюсти.
Воспаление среднего уха (средний отит) – распространенное заболевание, особенно у детей, вызываемое стрептококками. Хорошо известно, что при заболеваниях жевательных зубов боль может отдавать в область уха. И, наоборот, при воспалении среднего уха симптомы смещаются в заднюю часть верхней и нижней челюстей. После постановки диагноза пациента направляют к оториноларингологу.
Острый верхнечелюстной синусит (гайморит). Корни зубов верхней челюсти прилежат к дну пазухи, поэтому воспаление часто имитирует зубную боль. Большинство форм синусита являются аллергическими и характеризуются тупой болью в скуловой области и альвеолярном отростке верхней челюсти.
При остром гайморите боль может быть колющей, давящей, пульсирующей. Часто она отдает в подглазничную область, в область зубов верхней челюсти. При этом боль ощущается не в каком-либо одном зубе, а в нескольких. Рекомендуется обратиться к лору.
Заболевания придаточных пазух часто носят хронический характер и являются аллергическими. Они имеют тенденцию к сезонности, ведь для большинства людей аллергенами являются семена и пыльца различных растений. В странах с северным климатом процент заболеваемости синуситами увеличивается весной и осенью. Пациент должен быть направлен к лору и аллергологу.
Заболевания сердца. Стенокардия – это боль за грудиной, которая может «отдавать» в левое плечо и вдоль руки. Боль обычно возникает после физической нагрузки. Эти симптомы крайне важны, так как стенокардия является предвестником острого инфаркта миокарда. Иногда боль при этом ощущается только в левом плече и руке, еще реже – в левом углу нижней челюсти.
Итак, если имеются жалобы на боль в задней части нижней челюсти слева и при этом отсутствуют объективные причины со стороны зубов, можно предположить сердечную природу боли. В таком случае стоматолог направит пациента на консультацию к кардиологу или терапевту.
Слюннокаменная болезнь развивается в протоке одной из слюнных желез. Долгое время единственным проявлением является сухость во рту. Когда камень достигает критического размера, он закупоривает слюнной проток; появляется зубная боль. Может возникать припухлость в поднижнечелюстной области. Чтобы поставить диагноз, делают несколько рентгеновских снимков. Лечение проводит хирург-стоматолог, оно заключается в надрезе протока и удалении камня под местной анестезией.
Боль костно-мышечного происхождения может быть вызвана травмой или дисфункцией мышц шеи, головы, челюстей. Боль может отмечаться в области зубов, щеки, виска, боковой поверхности шеи, затылка. В эту группу также входят заболевания височно-нижнечелюстного сустава и шейного отдела позвоночника. Другие заболевания суставов (ревматоидный артрит, подагра, псориаз; коллагеновые болезни, или коллагенозы) могут вызывать боль в челюстно-лицевой области.
При внутренней дисфункции височно-нижнечелюстного сустава часто возникают жалобы на зубную боль. Нарушение работы сустава вызвано смещением суставного диска, образованием сращений или из-за различных форм артрита, травмами, зеванием, продолжительном открыванием рта. Проявления: рот открывается не полностью, при открывании нижняя челюсть сдвигается в сторону, щелканье или скрип в суставе, а также боль впереди от козелка уха.
Боль продолжительная, тупая, приглушенная, но может становиться более острой при широком открывании рта или жевании. В некоторых случаях боль отдает в висок, щеку, дистальные отделы верхней и нижней челюстей. В таких случаях пациент может считать, что испытывает зубную боль.
Опухоли. Проявлением злокачественных опухолей в области челюстей редко является боль. В типичных случаях отмечаются жалобы на покалывание или снижение чувствительности (онемение). Большинство опухолей поражает не только чувствительные, но и двигательные нервы.
Атипичные болевые состояния, маскирующиеся под зубную боль – это группа синдромов, не соответствующих какой-либо специфической болезни. При этом пациент обычно убежден в том, что причиной боли являются зубы» и настаивает на их лечении или удалении. Хотя причина неизвестна, многие эксперты предполагают участие нервной системы. Атипичная боль обычно хроническая, ноющая; пациенты ощущают ее глубоко внутри кости и с трудом локализуют. Иногда кажется, что боль перемещается из одной области в другую, возможны жалобы на боли во всем теле. Обследование должно включать психологический скрининг и тесты на нарушение поведенческих реакций, которые оценивают депрессивное, тревожное, враждебное поведение. Не исключено, что первичной причиной атипичной боли является психологическое нарушение. Показана консультация психолога или психиатра.
Причины кисты челюсти
Киста челюстной кости локализуется в зоне корня зуба либо в области коронки, провоцирующим фактором для образования кистозной полости может стать периодонтит. По мере развития и увеличения кисты постепенно разрушается стенка челюсти, кость подвергается резорбции, что проявляется в виде характерного хруста при надавливании на зубы, челюсть.
Симптмоы кисты челюсти
Киста большого размера может нарушать овал лица, выпячиваясь со стороны места своей локализации. Особенно опасны кисты верхней челюсти, которые увеличиваются по направлению к гайморовой пазухе, не проявляясь внешними признаками. Рост кисты всегда медленный, первоначальный этап протекает латентно без клинических признаков. Кистозное образование может стать случайной находкой во время планового посещения стоматолога, однако в 85-90% случаев кисту определяют в период обострения, когда она проявляется нагноением и сильно деформирует челюсть. Наиболее сложными случаями стоматологи считают патологические переломы челюсти, спровоцированные истончением костной ткани. Также серьезным осложнением является прорастание кисты большого размера в полость носа и даже в зону глазницы.
Киста челюсти может быть двух видов – одонтогенной или неодонтогенного характера.
Одонтогенная киста – это прямое следствие хронического запущенного воспалительного процесса в периодонтальных тканях. Одонтогенная киста может вызвать симптоматику общей интоксикации, так как в течение длительного времени новообразование выделяет в организм продукты распада патогенных микроорганизмов. Интоксикация проявляется повышенной температурой тела, преходящими тупыми головными болями. Нагноение кисты выражается в сильной отечности челюстных тканей, пульсирующей боли, асимметрично опухшем лице. Одонтогенные кисты делятся на такие виды:
- Кератокиста.
- Фолликулярная киста.
- Радикулярная киста.
- Корневая киста.
Среди всех видов сугубо костной кистой можно считать только радикулярную и корневую.
- Радикулярная киста диагностируется чаще всего, по статистике такой вид кисты определяется у 55-60% пациентов с характерными клиническими признаками доброкачественных опухолей челюстной костной системы. Киста развивается в очаге хронического воспаления – периодонтита, часто ее началом является гранулема. Излюбленная локализация радикулярной кисты – кость верхней челюсти. Кисты в этой зоне могут достигать 3-4 сантиметров, им свойственно гиперплазироваться в виде отростков в сторону стенки полости, также радикальные кисты довольно часто нагнаиваются, при этом воспалительный процесс захватывает гайморову полость, провоцируя одонтогенный гайморит. Киста большого размера растет медленно, хронически разрушая кость челюсти и истоньшая ее кортикальный слой. В 3-5% радикальные одонтогенные кисты челюсти способны к малигнизации.
- Корневая одонтогенная киста также формируется как следствие хронического воспалительного процесса. Она растет очень медленно, давит на ткань челюстной кости, которая компенсаторно сдвигается, тем самым нарушая нормальные функции зубочелюстного аппарата. Для корневой кисты характерны самопроизвольные патологические переломы челюсти, тяжелым осложнением развития кисты может стать остеомиелит или злокачественная опухоль челюсти.
Диагностика кисты челюсти
Диагностируют кисты челюстной кости с помощью панорамного рентгеновского снимка, ультразвукового обследования и пункции.
Лечение кисты челюстной кости
Лечение кисты челюсти практически всегда хирургическое, при этом выполняется частичная или полная резекция поврежденных костных тканей, возможна экстракция разрушенного зуба.
Довольно часто к стоматологу обращаются пациенты с жалобами на неожиданной появившийся «шарик» на слизистой губ, щек или неба. Пациента пугает увеличение этого шарика в размерах и его цвет, отличающийся от окружающей слизистой. Что же это за непонятное явление. Давайте разберемся.
У человека есть слюнные железы, это не для кого не секрет. Они подразделяются на большие (таких 6 штук – 3 пары большие: околоушные, подъязычные и подчелюстные) и малые. Чаще в практике стоматолога встречаются кисты малых слюнных желез, о них мы и поговорим.
Сначала разберемся, где найти малые слюнные железы? Малая слюнная железа, как следует из названия, это железа, вырабатывающая слюну (вязкая, прозрачная жидкость, имеющая в своем составе ферменты и микроэлементы). По расположению различают губные, щечные, нёбные, язычные, десенные, размеры их разнообразны, составляют от 1 до 5 мм.
Киста малой слюнной желез возникает в результате нарушения проходимости ее протока, то есть, когда вырабатываемый ею секрет не может ее покинуть. Это может произойти в результате травмы (острые края зубов, пломб, постоянное прикусывание слизистой зубами, травмирование грубой пищей) или воспаления.
В зависимости от гистологического строения различают следующие кисты малых слюнных желез:
- истинные (ретенционные) – кистозной оболочки не содержат, а ее роль выполняет капсула малой слюнной железы;
- экстравазатные (посттравматические) возникают в результате дефекта капсулы слюнной железы и выхода ее содержимого в мягкие ткани, в дальнейшем будет окружена грануляционной тканью на разных стадиях ее зрелости.
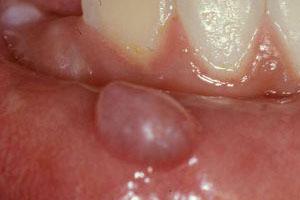
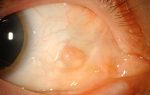
Как же выглядят такие кисты? Обычно человек обращает внимание на появившееся образование на слизистой губ (чаще нижняя) или по линии смыкания зубов на слизистой щек, гораздо реже – на слизистой неба.
Образование безболезненное, лишь причиняет дискомфорт при приеме пищи, разговоре. Образование имеет округлую форму, возвышается над уровнем окружающей слизистой. Цвет покрывающей ее слизистой при этом неизменен – бледно-розовый, но при увеличении размеров кисты он приобретает голубоватый оттенок. При пальпации (на ощупь) образование мягко- или плотно-эластической консистенции. При травмировании сформировавшейся кисты она исчезает (ее содержимое выливается из нее), но через какое-то время вновь появляется.
Если Вы обнаружили в у себя в полости рта подобные симптомы, не затягивайте с визитом к стоматологу!
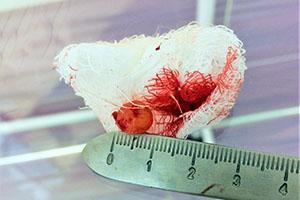
Что же делать с такой кистой? Способ лечения – хирургический, то есть киста (сама малая слюнная железа) удалятся. Вмешательство производится с применением анестезии, в конце рана ушивается. Удаленную кисту необходимо отправлять на гистологическое исследование для окончательного подтверждения диагноза. После операции возможна незначительная припухлость мягких тканей лица, незначительные болевые ощущения в день вмешательства.
И обязательно необходимо установление причины ее возникновения, если это постоянное прикусывание губы или щеки, необходима консультация ортодонта для лечения неправильного прикуса; при наличии острых краев пломб, конструкций ортопедических – их замена либо шлифовка. Если травмирующий фактор устранен не будет, могут возникать новые кисты уже от соседних малых слюнных желез.