Клиновидные позвонки — одна из разновидностей дефектов позвоночника, которая обусловлена как генетическими и внутриутробными, так и внешними факторами. Следовательно, аномалия свойственна и детям, и взрослым. Статья акцентирует внимание на эмбриологическом развитии и анатомии позвонков и, на основе информации об этих физиологических процессах, описывает патогенез и клиническую картину данной деформации. В зависимости от причины, клиника и тактика ведения пациента будут основательно отличаться.
Внутриутробное развитие и анатомия позвоночника
Особенности строения позвоночного столба играют одну из ключевых ролей в таком эволюционном процессе, как прямохождение человека. Этот скелетный каркас является естественной механической защитой спинного мозга. Позвоночник выступает в качестве опоры для туловища и черепа. Функциональной единицей позвоночника является позвоночный сегмент, который представлен межпозвоночным диском, ограниченными двумя соседними позвонками.
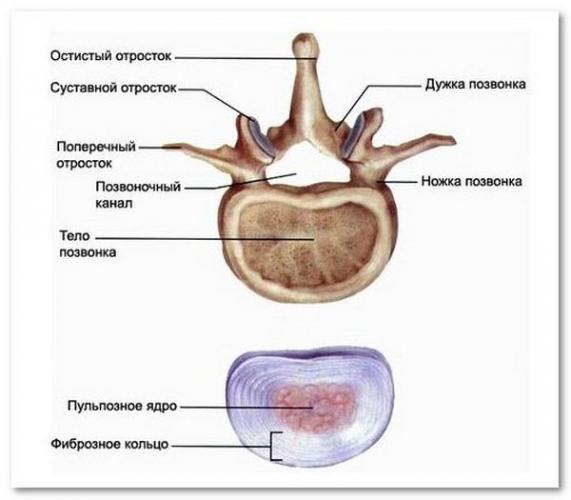
На 2,5 неделе у эмбриона человека появляется хорда. Вдоль этого осевого тяжа прилегают скопления мезодермы — сомиты. Впоследствии сомиты дифференцируются на склеротомы, дерматомы и миотомы. Склеротомы концентрируются вокруг нервной трубки и хорды. Интервалы между склеротомами дают начало телу позвонков. Непосредственно склеротомы являются началом для межпозвоночных дисков. Дорсально (сзади) от хорды мезодерма образует дугу позвонков, а также остистые отростки. Латерально (снаружи) мезодерма образует реберные и поперечные отростки (в свою очередь, хорда остается в позвоночнике человека в качестве пульпозного ядра межпозвоночного диска).
На хрящевой стадии развития позвоночника хрящевая ткань сначала появляется в теле позвонка, а после и в дуге и реберных отростках (обособляются только реберные отростки грудных позвонков. Эти отростки дают начало хрящевой части ребер).
На втором месяце внутриутробного развития инициируется оссификация тел позвонков. Существуют несколько механизмов окостенения: эндохондральный (инициируется точками окостенения в хрящах, которые в свою очередь образованы из соединительной ткани), эндесмальный (окостенение напрямую из соединительных тканей), перихондральный (из хрящевой модели будущей кости с помощью остеобластов надхрящницы, хрящ не проходит стадию соединительной ткани), гетеротопический (внескелетная оссификация в нетипичных местах). Окостенение тел позвонков происходит эндохондральным способом. В свою очередь кортикальная пластинка компактного вещества позвонка оссифицируется перихондрально. Пары точечных зон оссификации в дугах и телах позвонков в последствии сливаются.
В постнатальном периоде (промежуток времени от рождения до конца жизни) в возрасте 3-4 месяцев сливаются половинки дуг грудных и поясничных позвонков, а в возрасте 2-3 лет всех остальных. В 3-6 лет срастаются тела позвонков с дугами. К 25 годам синостозируются крестцовые позвонки (до этого они обособлены). В постнатальном развитии огромную роль играют ростковые зоны позвонков — эпифизы.
Строение позвонков
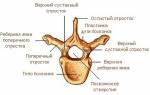
Позвонки классифицируются как губчатые кости. Они состоят из тела позвонка — передней массивного образования в виде цилиндра; дугу, которая сзади соединена с телом ножками. Телом обусловлена опорная функция позвоночника. Дугами образованы вертебральные отверстия, совокупность которых формируют канал. В канале залегает спинной мозг, который защищен от внешнего механического воздействия. К отросткам позвонков прикрепляются связки и другие структуры, способствующие движению аксиального скелета. Остистый отросток находится на средней линии позвонка.
По бокам располагаются поперечные отростки, а вверху и внизу соответственно, верхние и нижние суставные отростки. Эти отростки ограничивают верхние и нижние вырезки, которые в совокупности с вырезкой соседних позвонков образуют межпозвонковые отверстия. Из этих отверстий выходят нервы и сосуды.
Позвонки разных отделов отличаются лишь немногими, но существенными анатомическими деталями. Например, поперечные отростки являются рудиментом реберных и находятся в шейном и поясничном отделах. На шестом позвонке находится сонный бугорок, где проходит сонная артерия, прижатие которого остановит кровотечение. А массивность тел позвоночника обусловлены степенью нагрузки на отдел. Например, тела поясничных позвонков самые массивные.
Позвоночник, как единое целое, имеет изгибы. Они являются следствием неравномерной нагрузки на позвоночник. Они появляются постепенно. Кифоз — изгиб, который обращен дорсально (назад). Есть грудной и крестцовый кифозы. Лордоз — вентральный изгиб (вперед). Существуют шейный и поясничный лордозы. При начале держания головы ребенком образуется шейный лордоз. При обретении способности сидеть появляется грудной кифоз. А при начале ходьбы формируется поясничный лордоз. Крестцовый кифоз связан с наличием двух лордозов.
Такой баланс необходим для поддержания равновесия при прямохождении. Боковое искривление — сколиоз связан с последующими нагрузками на позвоночник. Сторона данного искривления связана с доминантностью той или иной части (например, у правшей правая часть принимает больше нагрузки). Вопреки всеобщему мнению, эти искривления до определенной границы и на вышеперечисленных анатомических областях не являются патологическими. Даже сколиоз, который чаще всего ассоциируется с патологией, присутствует в норме у всех людей (естественно, искривление незначительное — до 5 градусов).
Патогенез клиновидной аномалии
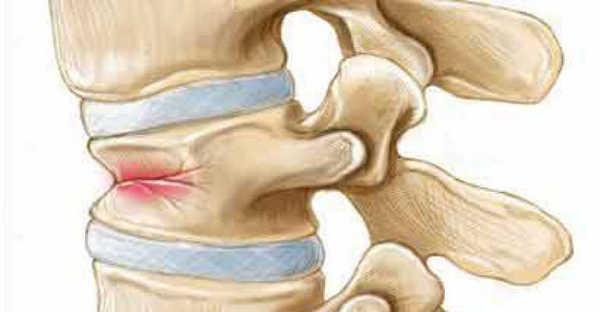
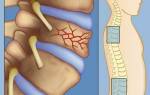
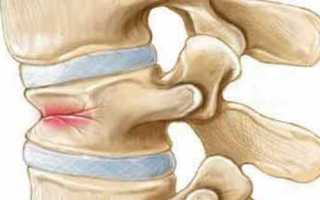
Клиновидная деформация подразумевает асимметричность позвонка в переднезадней или боковых плоскостях. Такая деформация обусловлена недоразвитием половины тела или дуги позвонка. Причинами недоразвития могут быть как генетические и внутриутробные, так и внешние факторы.
Чаще всего деформация отмечается в детском возрасте, поскольку генетические и внутриутробные факторы превалируют над внешними. Кроме того, даже у новорожденного далеко не до конца развит позвоночник. Чем нестабильнее и несформированнее структура, тем легче ее повредить.
Патогенез того или иного нарушения лучше всего разбирать на генетических факторах. Нет точной информации о характере наследования и патогенезе болезни Шейермана-Мау, которую относят к эпифизарным дисплазиям. Но данная болезнь определенно имеет генетическую составляющую. Ученые относят ее к мультифакторным заболеваниям. Патогенез может быть обусловлен эндокринными, метаболическими и механическими факторами (существует положительная корреляция с весом, ростом и темпом развития предыдущих двух параметров). Механизмом является комплекс дистрофических нарушений в зонах окостенения тел позвонков. В результате высота одной половины тела позвонка меньше второй.
Видео — Болезнь Шейермана-Мау
Такая асимметрия становится причиной крайне опасных искривлений позвоночника (это чаще всего относится к патологическому кифозу). Данное заболевание диагностируется у юношей и девушек (половое соотношение практически одинаково) в 13-16 лет и локализуется преимущественно в нижних грудных позвонках.
Примечательно, что из-за недостатка информации болезнь Шейермана-Мау описывают как совокупность гетерогенных болезней. Однако диагностировать и отличить эту патологию от других причин клиновидной деформации достаточно легко. Помимо возрастных особенностей для патологии больше характерен кифоз в отличие от других причин. Для диагностики больше применяется рентгенография, и картина достаточно типична: характерны изменения в замыкательных пластинках и переднее клиновидное сужение 2/3 позвонков. МРТ назначается при неврологических проявлениях. Хирургическое вмешательство показано при кифозе более 75 градусов. Для болезни характерно прогрессирование, поэтому в пожилом возрасте возможны миелопатии, радикулопатии, сосудистые и нейродистрофические процессы, синдром вертебральной артерии.
Другими причинами деформации позвонков в детском возрасте служат нарушения внутриутробного развития из-за неправильного питания и стресса во время беременности, а также по причине инфекций и эндокринных патологий, перенесенных беременной женщиной. Например, такие внутриутробные инфекции, как вирус краснухи, вызывают оститы (воспаления костной ткани) или вирус краснухи и бледная трепонема (возбудитель сифилиса) поражают костную ткань. У детей, родившихся здоровыми, деформация может образоваться в процессе развития и будет связана с травмами, перенесенными гранулематозными и воспалительными заболеваниями. У взрослых причинами деформация могут быть травмы и онкологические поражения позвонков, а также воспалительные процессы. В большинстве случаев онкологические процессы позвоночника вторичные, то есть представляют собой метастазы других опухолей (лимфомы, рак молочной железы, рак простаты). Метастазы преимущественно поражают нижнегрудные и поясничные позвонки, как и другие патологии, приводящие к клиновидной деформации позвонков.
Классификация аномалии
Клиновидная деформация может быть:
- активной;
- неактивной.
Это зависит от степени функционирования ядра позвоночника. Активные деформации характеризуются более значительным прогрессированием и связаны с плохим прогнозом для пациентов. Параллельно развитию позвоночника усугубляется и деформация.
Искривление с возрастом становится намного видней. Кроме того, в зависимости от плоскости искривления и локализации поражения, деформация может быть:
- переднезадней;
- боковой.
При боковой деформации процесс обычно односторонний. Плоскостью поражения обусловлены кифоз и сколиоз. При двухстороннем процессе, если патология находится на одном и том же позвонке и поражает обе стороны, клиническая картина благоприятна. Искривление не распространяется на другие отделы, поскольку деформации уравновешивают друг друга. Такой вариант называется альтернирующим. Деформация может быть одиночной, двойной или множественной. При поражении нескольких смежных позвонков нарушается функционирование целого сегмента.
Клиническая картина
Симптомы клиновидной деформации могут быть:
- локальными;
- общими.
- Помимо видимой деформации в виде патологических искривлений (патологический кифоз и патологический сколиоз) к локальным проявлениям относят: боли и парестезии (ощущение ползающих муравьев), которые связаны со сдавливанием нервных корешков; спазмы мышц, обусловленные нарушением иннервации и кровоснабжения и являются ответной реакцией на боль; тиннитус и головокружения при клиновидном позвонке шейного отдела. Также при сдавливании спинного мозга возможны параличи. Все вышеперечисленное приводит к ограниченному движению.
- К общим симптомам относят учащенное сердцебиение, одышку, вздутие живота. Такое проявление дисфункции внутренних органов связано со пережатием спинномозговых корешков и с последующими нарушениями вегетативной нервной системы. В случае сдавливания базилярной артерии возможны центральные симптомы, такие как потеря памяти, головные боли.
Диагностика
Причинами искривлений и других вышеперечисленных симптомов могут быть самые разнообразные болезни. Кроме того, важно провести дифференцировку между проявлениями клиновидной деформации. Например, наличие метастаза требует отдельного медицинского вмешательства. Ставить диагноз клиновидных позвонков можно только с помощью инструментальных методов. Каждый диагностический метод в научной среде принято оценивать такими статистическими данными, специфичность и чувствительность. Чувствительность отражает вероятность правильной постановки диагноза и больного. Специфичность, наоборот, отражает вероятность того, что здоровые люди не будут ложно идентифицированы как больные. На основе данных статистических показателях выбирают диагностический метод первого ряда для той или иной патологии.
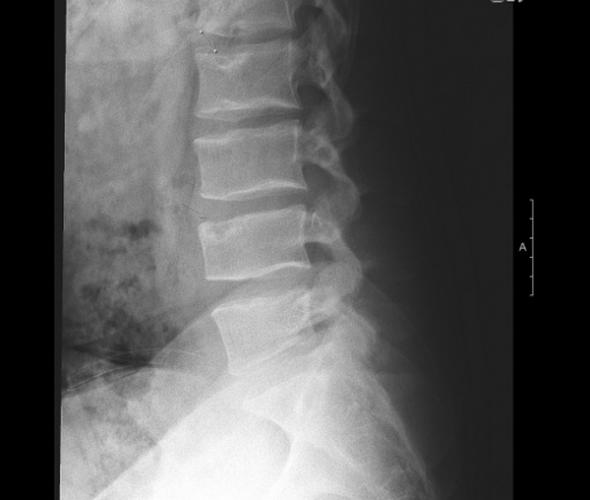
Рентгенография позволяет визуально оценить место и распространенность поражения, но не эффективно при альтернирующих вариантах деформации. Кроме того, невозможно проследить активность деформации и состояние межпозвоночных дисков. Этими недостатками не обладает МРТ, поэтому этот инструментальный метод является золотым стандартом для исследования клиновидных позвонков. Данный метод основан на свойствах электромагнитного поля и атомных свойствах тканей. И чувствительность, и специфичность в данном случае достигает максимальных значений (тогда как чувствительность остеосцинтиграфии всего 78 %).
Вместе с магнитно-резонансной томографией используются КТ (компьютерная томография) и радионуклидные исследования (остеосцинтиграфия). КТ основано на рентгеновских лучах, но при этом подвижная часть аппарата позволяет оценить структуру в разных плоскостях (однако трудно оценить картину в целом — КТ дает изображения различных сечений). Остеосцинтиграфия является функциональным методом и основывается на введении радиоизотопного контраста. Радиоизотопы в разной степени поглощаются тканями. Аппарат регистрирует излучения, которые генерируют введенные изотопы. Эти два метода эффективны для дифференциальной диагностики метастатического и других онкологических поражений. В зависимости от того, на какой метастаз есть подозрение, будет применятся разный изотоп. Примененные изотопы будут отличаться при первичной и вторичной опухолях.
Поскольку у клиновидной деформации есть и общие внутриорганные проявления, нередко пациента отправляют к кардиологу, пульмонологу и к другим специалистам внутренних болезней. Там назначаются дополнительные инструментальные исследования для комплексного ведения пациента.
Лечение и профилактика
В зависимости от степени прогрессирования и осложнений патологии лечение может быть консервативным и хирургическим. Характер лечения выбирается вместе со специалистом при получении полной и достоверной информации о степени тяжести искривления и нарушений внутренних органов.
К консервативным методам относятся лечебная физкультура, мануальная терапия, аэробика, плаванье. Также существуют специальные приспособления для поддержания позвоночника и исправления осанки. Например, специальные корсеты. Корсеты могут быть как отдельным средством лечения искривления позвонка, так и необходимой реабилитационной мерой после хирургического вмешательства. Вышеперечисленные методы применяются при незначительно выраженном кифозе и на начальных стадиях сколиоза, а также во время болезни Шейермана-Мау.
Таблица №1. Стадии сколиоза
| Стадия | Описание |
|---|---|
| Первая | Первая стадия сколиоза подразумевает искривление от 5 до 10 градусов. Проявления этой стадии могут быть незаметными. Они заключаются в выпирании лопатки или бедра при наклоне вниз; легкой сутулости, асимметрии плеч и области талии. |
| Вторая | Вторая стадия – искривление на 11-25 градусов. Характерны: асимметрии стояния лопаток и ягодичных складок, видное искривление даже в горизонтальном положении, асимметрия плеч, выпирающие ребра. На второй стадии возможны и другие симптомы, такие как головные боли, боль в поясничном и межлопаточном отделах, затруднения дыхания (в следствии деформации грудной клетки). |
| Третья | Третья стадия сколиоза – это искривление позвоночника на 26-50 градусов. Все вышеперечисленные симптомы многократно усиливаются, искривление не исчезает даже при смене позы. |
| Четвертая | Высшая степень проявления всех симптомов характерна для сколиоза четвертой степени, когда искривление превышает 50 градусов. На этой стадии добавляются другие симптомы функциональные сбои внутренних органов, такие как: нарушения сердечно сосудистой системы, застойные процессы в почках, другие урологические проблемы органов малого таза, метеоризм, снижение жизненного объема легких. На четвертой стадии лечение обязательно будет хирургическим, но инвазивное вмешательство обязательно будет сопровождаться физиотерапевтическими мерами реабилитации. |
В качестве хирургических методов используют различные виды спондило- и эпифизоспондилодеза, а также эксцизии позвонка.
Спондилодез основан на сращении здорового и пораженного позвонка с помощью искусственных трансплантов. Спондилодез может быть передней и задней. Возможен задний спондилодез без использования трансплантов.
Эпифизеоспондилодез – блокирование определенного сегмента позвоночника. Такой метод очень эффективен для пациентов-детей, поскольку именно в таком возрасте клиновидные деформации активны.
Переднезадний эпифизеоспондилез дает возможность ингибировать рост выпуклой части и усилить развитие вогнутой части позвонка. Этим восстанавливается биомеханическое равновесие позвоночного столба.
К профилактическим мерам относят контроль за осанкой, правильное ношение обуви, сбалансированный рацион, лечение инфекционных и гранулематозных, а также онкологических заболеваний, соблюдение рекомендаций об умеренной нагрузке на спину и выполнение некоторых упражнений. К таким профилактическим упражнениям относятся: ползанье на коленях без опоры или на четвереньках, либо с одновременными взмахами верхних конечностей и вытягиванием нижних конечностей; вращение туловища вокруг своей оси, наклоны туловища влево и вправо.
Для сна предпочтение нужно отдавать жесткой поверхности, а еще лучше специально подобранным ортопедическим матрасу и подушке. Обувь рекомендовано носить со специальными стельками, дабы усилить амортизирующую функцию межпозвоночных хрящей и других внепозвоночных структур и снизить нагрузку на позвоночник.
Противопоказана гиподинамия. Но и большие нагрузки на позвоночник строго не рекомендованы. Нагрузка должна быть умеренной. Осанку следует контролировать во время ходьбы и любой другой активности. Данные меры позволяют приостановить прогрессии деформации, или вовсе предотвратить поражение (в зависимости от причины). Поскольку одним из механизмов патогенеза являются дистрофические процессы в зонах роста позвонков, рацион должен содержать достаточное количество минералов и продуктов, облегчающих их усвоение. Особенно данную рекомендацию должна соблюдать будущая мать. Кроме того, предотвращение клиновидной и других деформация позвоночника возможно поддерживанием достаточного калоража пищи (например, при туберкулезе).
Заключение
Клиновидные позвонки и другие виды деформации позвоночника чаще всего развиваются в детском возрасте, поскольку позвоночник не до конца развит, а также потому, что риски развития инфекционных болезней и распространения воспалительных процессов на позвоночник высок. Исходя из всего вышеперечисленного и из того, что своевременные превентивные меры ассоциированы с наилучшим прогнозом, в первую очередь, необходима бдительность родителей. При любом подозрении на патологию позвоночника необходимо обратиться к ортопеду или вертебрологу, а беременность должна проходить под наблюдением специалиста.
Нельзя самостоятельно отдавать предпочтение консервативным методам лечения, не получив достоверной информации от специалиста. Можно самостоятельно прибегать к профилактическим мерам, которые не способны потенциально навредить течению данной патологии или общему состоянию организма. Прогноз для клиновидной деформации благоприятен, если искривление не достигло степени, которая приводит к инвалидности и если в основе деформации не лежат запущенные болезни, такие как метастазы в позвоночнике, либо первичные опухоли и необратимые некротические процессы.