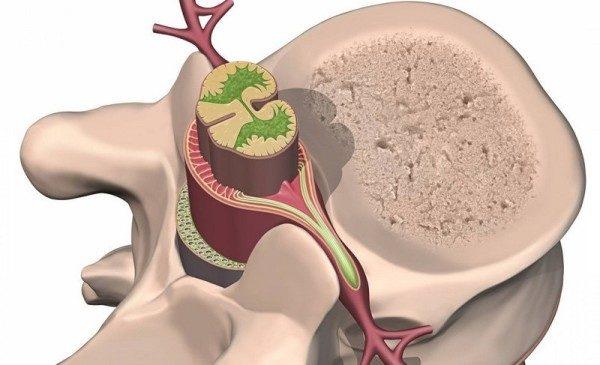
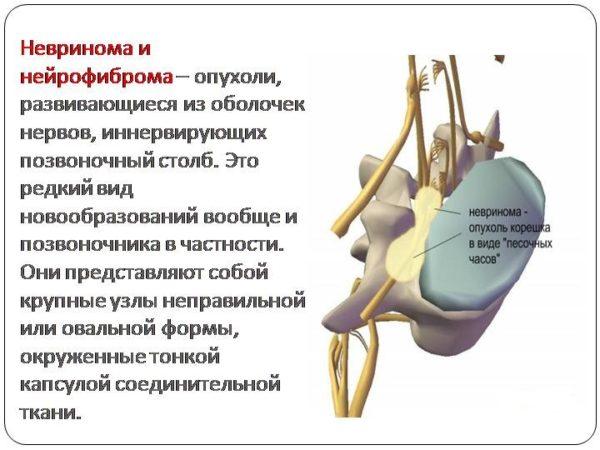
Невриномой называется доброкачественная опухоль, это одно из наиболее распространенных неонкологических новообразований, диагноз ставится примерно у 20% больных. Опухоль развивается в зоне спинномозговых нервных окончаний, рост медленный, провоцирует сильные боли. В медицине описаны случаи, когда невринома перерастает в онкологическое заболевание. Тогда ее размеры стремительно увеличиваются, болевые ощущения возрастают лавинообразно.
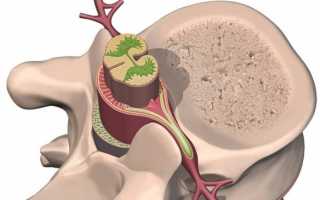
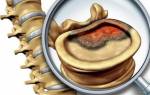
Новообразование появляется из шванновских клеток, которые создают оболочку нервных волокон, патология часто локализуется в шейном и грудном отделах позвоночника. Мужчины страдают чаще женщин, болезнь присуща людям пожилого возраста. В очень запущенных случаях масса опухоли может достигать двух килограмм.
Клинические признаки
Определить заболевание на ранних стадиях очень сложно, оно не выявляет себя болевыми ощущениями и не создает неудобств пациентам. Как правило, проблемы обнаруживаются во время обследования на подозрение иных заболеваний. По мере роста опухоль может определяться при пальпации проблемного отдела позвоночника. Врач ощущает небольшие комки, хотя прикосновение к ним не провоцирует болевых ощущений. Между первыми признаками заболевания и сильными болевыми приступами проходит несколько лет.
В настоящее время медицинской науке до конца непонятна причина мутаций клеток, известно только, что опухоль провоцируют мутации различного характера 22-й хромосомы. К катализирующим факторам причисляют:
- радиационное облучение, превышающее предельно допустимые нормы;
- длительный контакт с агрессивными химическими соединениями;
- плохая наследственность, нейрофиброматоз у одного из родителей;
- наличие иных опухолей.
Реже всего поражается поясничный отдел позвоночника, далее располагается грудной и на первом месте — шейный. Опухоль не проникает в головной мозг, она располагается вокруг ствола. Но при увеличении объема происходит сдавливание клеток, что неизбежно провоцирует появление сильных болей спины. Болевой синдром длительного периода времени – очень важный сигнал для обращения в медицинское учреждение для обследования. Это защитная реакция организма, указывающая на опасные патологические изменения, применять только болеутоляющие средства для улучшения качества жизни категорически запрещается. Во всех случаях надо искать причину появления болезненных ощущений, а не устранять негативные последствия.

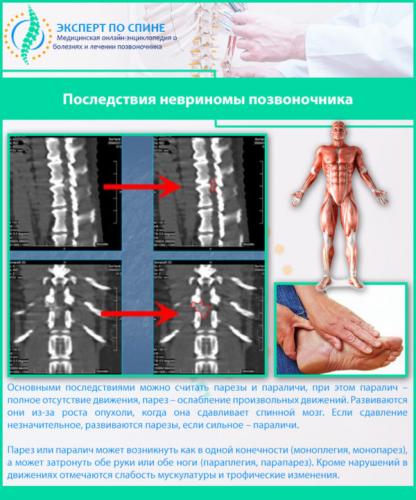
Если своевременно не заниматься лечением, то болезнь неизбежно прогрессирует. С учетом того, какой именно корешок повреждается, развиваются параличи или онемения, резко уменьшается выносливость ног, конечности скованы, ограничены в амплитуде движения.
Если опухоль травмирует корешки в шейном отделе позвоночника, то появляются вегетативные нарушения жизнедеятельности. Больной жалуется на проблемы с сердечно-сосудистой системой, органами пищеварения. Ему трудно глотать, повышается давление, ощущаются беспричинные боли в желудке. Причем симптомы не зависят от времени принятия пищи. Могут быть нарушения нервной проводимости сердца, появляется аритмия или брадикардия. В самых сложных случаях возникают проблемы мочеиспускания и дефекации. Может происходить как их длительная задержка, так и самопроизвольное освобождение мочевого пузыря или прямой кишки.
Самый характерный симптом во время заболевания – спастический паралич с той стороны, с которой имеется доброкачественная опухоль. Вначале у больного появляется вялотекущий паралич со снижением мышечной силы. Далее развивается спастический паралич с одновременным сильным мышечным напряжением.
Методы диагностики заболевания
Кроме собеседований, врачами больным назначаются специальные обследования, на основании которых ставится окончательный диагноз.
Таблица. Основные методы диагностики.
| Метод диагностики | Краткое описание |
|---|---|
 Рентгенография
|
Традиционный метод диагностики состояния костных тканей, аппараты имеются в абсолютном большинстве клиник. Современные рентгенаппараты дают возможность получать четкие снимки, на которых отлично заметны все патологические изменения позвоночника. Рентгенография дает общие представления о костных изменениях в зоне поражения. |
 Компьютерная томография
|
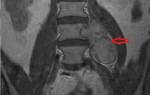
Более современное оборудование диагностики костных тканей, в некоторых случаях для получения максимально полной информации пациентам в кровеносную систему вводится контрастное вещество. После обследования врач имеет серию снимков, сделанных в разрезе с шагом примерно 3 мм. Снимки обрабатываются специальной компьютерной программой, в результате подготовки получаются трехмерные изображения, которые могут вращаться вокруг оси. За счет этого можно заметить мельчайшие патологические отклонения в тканях и поставить правильный диагноз. |
 Магнитно-резонансная томография
|
Медицинские аппараты последнего поколения, изготавливаются с использованием инновационных технологий. Организм облучается магнитными волнами – полностью исключаются негативные последствия, имеющиеся после рентгенологических обследований. МРТ показывает состояние не только костных, но и мягких тканей. |
 УЗИ
|
Отраженные ультразвуковые волны выводятся на монитор аппарата и показывают фактическое состояние внутренних органов и тканей. Современные УЗИ имеют специальные программы, позволяющие оценивать состояние внутренних органов и сравнивать их параметры со стандартными. Это почти полностью исключает негативное влияние человеческого фактора и увеличивает достоверность диагноза. |
 Биопсия
|
Самое сложное из всех вышеописанных обследований. Инвазивная процедура дает возможность получить кусочек пораженных тканей, образцы новообразования в дальнейшем отправляются на гистологическое исследование. Только таким способом можно со стопроцентной уверенностью подтвердить вид новообразования и назначить оптимальное лечение. Недостаток – есть незначительные риски негативных последствий из-за механических повреждений нервных окончаний. |
Оперативное хирургическое лечение
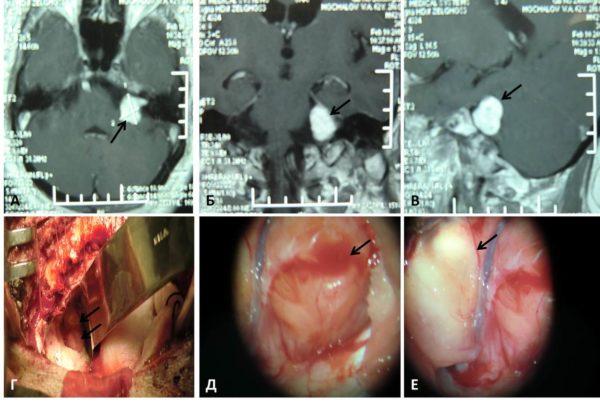
Используется довольно часто, рекомендуется удалять как небольшие опухоли на первой стадии развития болезни, так и очень большие. Первые можно вырезать с минимальным риском повреждения близлежащих нервных тканей. Во втором случае операция является единственным выходом избавиться от крайне негативных состояний из-за критической компрессии нервных пучков. Врачи понимают большой риск, но вынуждены идти на такие меры. Больной или его родственники обязательно подписывают личное согласие на оперативное вмешательство, при этом они отказываются от претензий в случае появления негативных ситуаций.
Операция намного облегчается и минимизируется вероятность негативных последствий, если твердая мозговая оболочка сохранила физиологическую целостность, опухоль не успела нанести ей различные повреждения. Дополнительным благоприятным фактором считается наличие у опухоли плотной капсулы. В таких случаях новообразование относительно легко удаляется одним боком совместно с капсулой, здоровые ткани не повреждаются. Процесс удаления очень больших опухолей делится на несколько этапов:
- вылущивание опухоли из плотной капсулы;
- необходимые манипуляции по удалению опухоли.
Конечные результаты зависят от точности поставленного диагноза и профессиональной квалификации хирурга. Он должен иметь достаточно практического опыта для принятия оптимальных решений во время подготовки и проведения хирургического вмешательства.
В случае проникновения невриномы в спинной мозг или ее сращивания с оболочкой проведение операции значительно усложняется. Передовые клиники имеют специальную микрохирургическую технику, делают обязательную гистологическую диагностику и за счет этого минимизируется вероятность осложнений. Если нет возможности радикально удалить опухоль, то ее небольшая часть сохраняется, делается это с целью исключения вероятности повреждения спинного мозга, а за счет резекции части новообразования устраняется сдавливание. Такая тактика повышает качество жизни пациента, но не может полностью излечить его от болезни. Патология продолжает развиваться, в дальнейшем может потребоваться повторное хирургическое вмешательство.
Важно. В случае удаления части опухоли многократно возрастают риски перерождения доброкачественного новообразования в злокачественное.
Возможные последствия оперативного вмешательства
К сожалению, процент негативных последствий после выполнения операций большой, и все они сложные по течению. Устранить негативные ощущения в дальнейшем очень сложно, а во многих случаях невозможно. Из-за механических повреждений нервных корешков могут появляться параличи или парезы. При параличах пациент полностью теряет возможность двигаться, при парезах движения сильно ограничиваются. Самыми незначительными негативными последствиями считается мышечная слабость с дальнейшим трофическим изменением. Изменения необратимы, специальные врачебные мероприятия и ЛФК могут лишь немного замедлить развитие патологии.
Бесконтактная современная хирургия
Традиционное хирургическое лечение заболевания имеет большие риски появления негативных последствий, некоторые из них могут быть очень тяжелыми и становиться причиной инвалидности, вплоть до паралича конечностей. Длительное время пациентам и врачам приходилось делать тяжелый выбор: неизбежное медленное снижение качества жизни или операция с возможными очень серьезными усложнениями. Инновационное развитие медицинской науки позволило бороться с невриномой позвоночника более щадящими и безопасными способами. В настоящее время передовые специализированные учреждения дают возможность удалить спинальные опухоли бесконтактным путем.
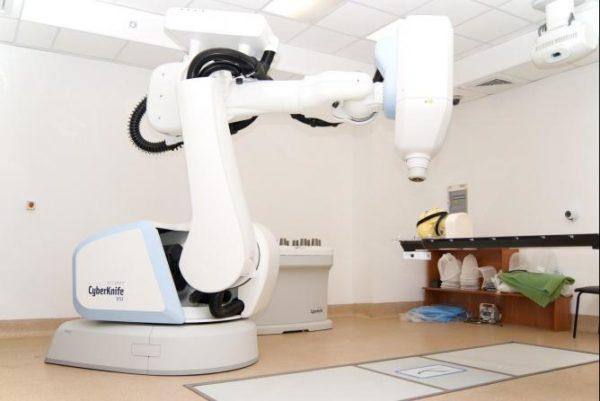
Один из таких способов – радиохирургия киберножом. Это так называемая стереотаксическая хирургия. Уменьшение размеров опухоли и угнетение ее дальнейшего роста достигается за счет влияния ионизирующего излучения. Воздействие локальное, для уменьшения негативных последствий перед началом лечения выполняется глубокая диагностика параметров опухоли на МРТ и КТ. Современные аппараты дают возможность при помощи компьютера определять точные размеры новообразования, его пространственное положение. Лучи направляются именно на эти ткани и не повреждают близлежащие. Большие дозы локального облучения оказывают благоприятный терапевтический эффект.
CyberKnife начал использоваться в Америке в 2001 году, в 2018 году в России имеется только несколько аппаратов. Они установлены в самых больших центрах и онкологических клиниках. Причина такого положения – высокая стоимость оборудования.
Консервативное лечение
Есть пациенты, к которым применять вышеописанные методы нельзя. Причиной могут быть наличия очень тяжелых сопутствующих патологий, предельно большие размеры опухолей, плохое состояние здоровья, глубокая старость и т. д. Для них используется выжидательная тактика с комплексом специальных медицинских мероприятий по повышению качества жизни. Лечение включает в себя прием обезболивающих средств и регулярный контроль развития невриномы.
Если вы хотите более подробно узнать, какие бывают виды препаратов с обезболивающими уколами, а также рассмотреть как правильно делать инъекцию внутримышечно, вы можете прочитать статью об этом на нашем портале.
От чего зависит успех лечения
Окончательный эффект применяемых способов лечения зависит от нескольких факторов.
- Качество предварительного обследования, правильность постановки диагноза, точность определения размеров и пространственного расположения новообразования. Чем точнее исходные данные – тем меньше риски появление крайне неблагоприятных ситуаций во время хирургических вмешательств.
- Наличие современной медицинской аппаратуры. Практически невозможно узнать фактические параметры опухоли без обследования на самом современном высокоточном оборудовании. Еще один важный фактор – у врачей должен быть доступ к новейшим микрохирургическим инструментам и аппаратам, в том числе и киберножу.
- Эффективное поддерживающее лечение в послеоперационный период. Нужно вести постоянное наблюдение состояния здоровья пациента и своевременно корректировать план лечения.
Чем раньше поставлен диагноз и начали предприниматься различные меры лечения по устранению невриномы позвоночника – тем выше шансы больного на положительный результат.