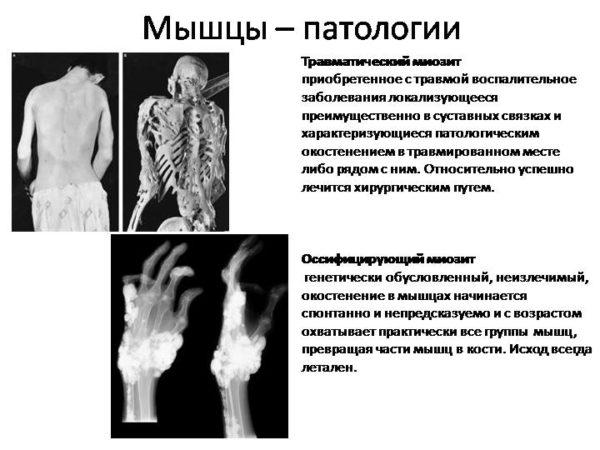
Миозит – это группа воспалительных заболеваний мышечной ткани, развивающихся на фоне травматических повреждений, инфекционных патологий и хронических дегенеративно-дистрофических изменений костно-хрящевых структур. Воспаление, сопровождающееся кальцификацией (отложением солей кальция) и окостенением мышцы, называется оссифицирующий миозит (код по МКБ-10 – М61). Оссификация мышечной ткани относится к наиболее тяжелым разновидностям миозита и в большинстве случаев относительно успешно лечится только при помощи хирургических методов. При прогрессирующей форме и затяжном течении оссифицирующего миозита возможен летальный исход, связанный с окостенением мышц диафрагмы, глотки и пищевода, участвующих в дыхательной и глотательной функции.
Что такое оссификация мышц?
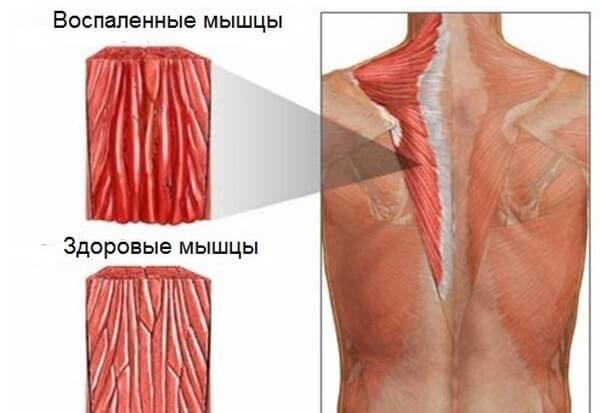
Под термином «оссификация» понимается разрастание костной ткани там, где в норме ее быть не должно. Оссифицирующий миозит – это окостенение мышечных волокон, которое в большинстве случаев развивается на фоне избыточной кальцификации, острых или хронических (часто повторяющихся) травм, инфекционных заболеваний опорно-двигательной системы. Заболевание лишь условно относится группе миозитов, так как в патологический процесс часто вовлекается весь мышечно-связочный аппарат, включая связки, капсулу и сухожилия.
Основным отличием оссифицирующего миозита от других разновидностей миозитов является патогенетический механизм развития клинической картины: если при миозите в основе патогенеза лежит воспаление мышечной, то при оссификации симптомы патологии определяются метапластическим обызвествлением соединительных (фиброзных) волокон, которые находятся между мышечными волокнами и состоят из фибробластов. Фибробласты синтезируют коллаген и эластин – белки, участвующие в формировании соединительной ткани, – поэтому при затвердевании фиброзных структур нарушается трофика и питание мышц, что приводит к развитию мышечной дистрофии и атрофии.
Почему происходит окостенение мышечной ткани?
Чтобы сформировать предварительный прогноз и определиться с тактикой лечения, важно понять, что именно спровоцировало развитие патологического процесса.
Острая травматическая оссификация мышц
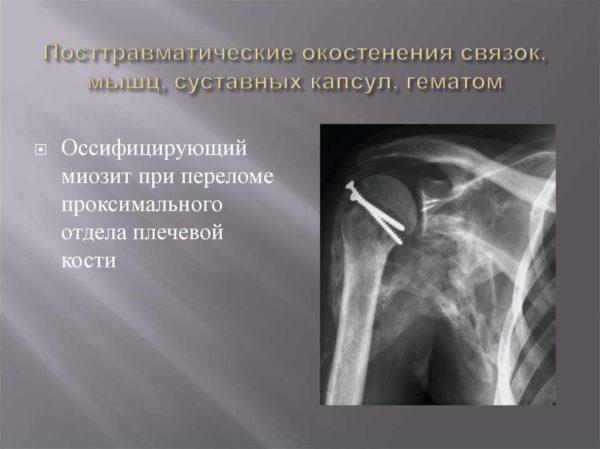
У 80% больных с диагнозом «оссифицирующий миозит» выявляется посттравматическая форма данного заболевания. Она может быть острой (возникает преимущественно при вывихах, ушибах, переломах) или хронической. Часто повторяющиеся травмы (характерны для лиц, профессионально занимающихся спортом) приводят к развитию хронического воспалительного процесса в мышечной ткани и дальнейшей оссификации мышечного волокна. При механическом повреждении происходит кровоизлияние в мышцу. Если кровь не распадется в течение 7-10 дней, развивается воспаление с последующим затвердеванием поврежденного участка и его окостенением.
В группу повышенного риска по возникновению посттравматического миозита с оссификацией мышц входят физически крепкие мужчины с хорошо развитой мускулатурой в возрасте до 30 лет. Это преимущественно спортсмены, работники физического труда, садовники и лица, испытывающие повышенные силовые нагрузки.
Обратите внимание! К травматическому оссифицирующему миозиту относятся также патологические изменения в мышечной ткани, спровоцированные термическими или химическими ожогами 3-4 степени (когда повреждается не только наружный и внутренний слой дермы, но и более глубокие слои, например, мышцы и надкостница).
Параартикулярное окостенение
Параартикулярным (или параоссальным) окостенением называется трофоневротическая форма оссифицирующего миозита. Патогенетический механизм развития трофоневротических изменений в мышечном волокне достоверно не выяснен, но в основе патологического процесса лежит нарушение двигательной и чувствительной иннервации при различных повреждениях и поражениях периферической нервной системы и спинного мозга.
Причинами параартикулярного окостенения в большинстве случаев являются следующие заболевания и патологии:
- заболевания нервной системы (в том числе, межреберная невралгия, радикулит, неврит и т.д.);
- опухоли и различные новообразования (особенно опасны лейомиосаркомы и рабдомиосаркомы);
- инфекционные заболевания позвоночника и спинного мозга (гематогенный острый остеомиелит, эпидурит, спинальный эпидуральный абсцесс, менингит, туберкулез);
- поражение спинного мозга после ранений или травм.
Обратите внимание! С момента возникновения воспалительного процесса до появления первых симптомов может пройти от нескольких недель до нескольких лет, поэтому на ранней стадии трофоневротический оссифицирующий миозит выявляется лишь у 8-15% пациентов, что значительно затрудняет лечение заболевания и способствует формированию неблагоприятного прогноза дальнейшей жизни и здоровья.
Прогрессирующий оссифицирующий миозит
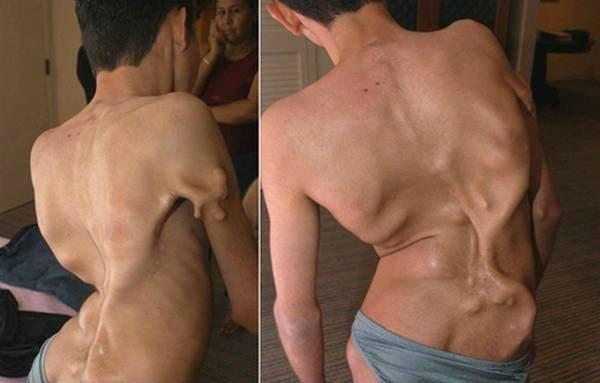
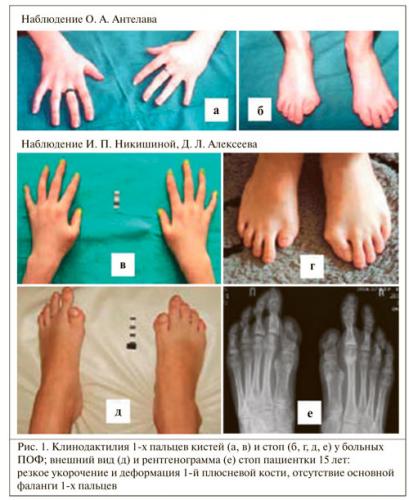
Данная разновидность оссифицирующего миозита еще называется фибродисплазией, так как представляет собой прогрессирующее окостенение мягкой фиброзной ткани (соединительных волокон). Некоторые специалисты называют прогрессирующую оссификацию мышечно-связочного аппарата «болезнью второго скелета». Такое название заболевание получило, потому что в результате патологической воспалительной реакции в организме мышечное волокно, сухожилия и связки постепенно превращаются в кость, приводя к глубокой инвалидизации больного и преждевременной смерти.
Точные причины фибродисплазии до конца не изучены, но доминантной (основной) версией считается наследственная предрасположенность, причем наследуется прогрессирующий оссифицирующий фибромиозит по аутосомно-доминантному типу. Это означает, что для развития заболевания у ребенка, рожденного от больных родителей, достаточно присутствия в клеточной цепочке ДНК хотя бы одного «дефектного» гена (исключая половые хромосомы).
Характеризуется прогрессирующий оссифицирующий миозит следующими процессами:
- глубокие нарушения функционального состояния опорно-двигательного скелета;
- воспаление в фиброзных (соединительных) тканях, например, мышцах, связках, сухожилиях с последующей кальцификацией;
- окостенение мышечного корсета.
Прогрессирующий фибромиозит относится к тяжелым патологиям, так как болезнь во всех случаях заканчивается летальным исходом. Происходит это из-за тотального (генерализованного) распространения патологического процесса, в который вовлекаются и мышцы, участвующие в обеспечении жизненно важных функций организма, например, дыхательной и глотательной. Прогноз у всех пациентов с данной формой оссифицирующего миозита всегда неблагоприятный.
Важно! Большая часть пациентов с диагнозом «прогрессирующий фибромиозит» или «прогрессирующий оссифицирующий миозит» не доживает до совершеннолетнего возраста. Если активное прогрессирование патологии началось уже после 18-20 лет, прогноз жизни составляет не более 5-10 лет.
Видео — Миозит мышц
Какие факторы могут способствовать развитию заболевания?
Несмотря на то, что основными причинами оссифицирующего миозита являются травмы и генетическая предрасположенность, существуют факторы, повышающие риск кальциноза в мышечно-связочном аппарате и последующего окостенения соединительной и мышечной ткани. К таким факторам относятся:
- тяжелые инфекционные заболевания (включая ангину, грипп, скарлатину и т.д.);
- хроническая интоксикация организма (у лиц с различными зависимостями, работников вредных производств, жителей экологически неблагоприятных районов);
- хронические заболевания опорно-двигательной системы, протекающие с выраженным миофасциальным синдромом (остеохондроз, спондилолистез, артрит и т.д.);
- постоянное мышечное перенапряжение (сидение в неудобной позе, тяжелый физический труд, неправильная организация рабочего места);
- регулярное переохлаждение (работа на сквозняке, в холодильных и морозильных камерах).
Избыточная масса тела, хоть и не является самостоятельной причиной оссифицирующего миозита, также может увеличивать риск данного заболевания. Пациенты с ожирением входят в группу повышенного риска по развитию остеохондроза, межпозвоночных грыж и других патологий, способных негативно влиять на состояние мышц и связок.
Важно! Заболевания эндокринной системы, сопровождающиеся нарушением кальциевого обмена, также увеличивают риск кальцификации и оссификации мышц, поэтому пациенты с подобными патологиями нуждаются в регулярном наблюдении ортопеда и хирурга.
Признаки и симптомы
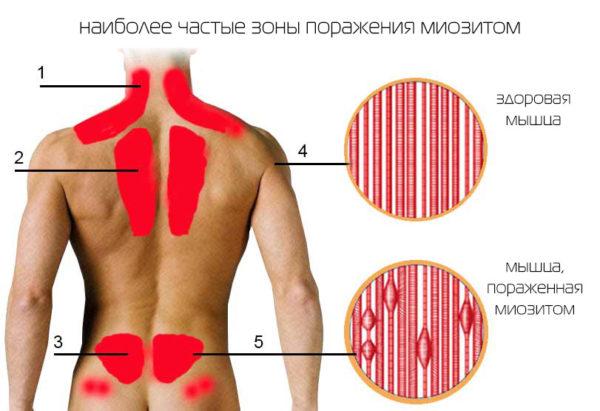
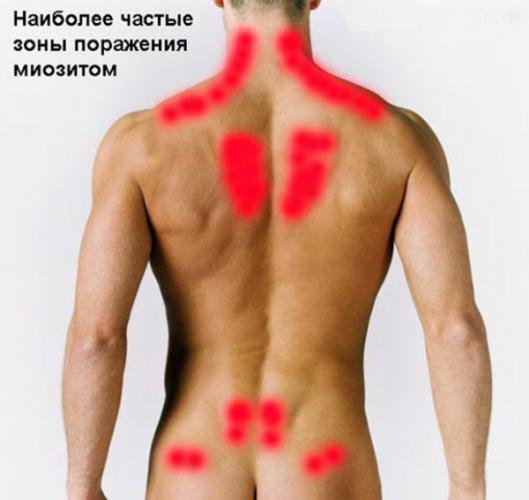
Независимо от формы оссифицирующего миозита, основным его симптомом является боль в пораженной мышце. Болезненные ощущения нередко сопровождаются мышечной скованностью, напряжением, снижением подвижности суставов. При осмотре выявляется болезненность, которая усиливается во время пальпации и растяжения. Если оссификация сопровождается воспалительным процессом, в месте воспаления могут определяться узелки и мышечные тяжи (уплотнения, возникающие при интенсивных спазмах мышечного волокна).
Другими клиническими симптомами также являются:
- инфильтрация мягких тканей;
- изменение оттенка кожи в области пораженного участка;
- усиление болей во время движения, а также в состоянии длительного покоя (например, во время ночного сна);
- уплотнение и отечность тканей;
- утолщение кожного покрова в месте локализации оссифицированной мышцы;
- ограничение пассивной подвижности и деформация суставов в зоне иннервации пораженной мышцы.
Перечисленные симптомы характерны для острой травматической формы оссифицирующего миозита. Трофоневротическая и прогрессирующая разновидность заболевания имеют свои особенности, позволяющие качественно проводить первичную диагностику и своевременно выявлять возможные отклонения.
Типичные и характерные особенности
Отличительные особенности каждой разновидности оссифицирующего миозита перечислены в таблице ниже.
Симптомы оссифицирующего миозита
| Форма заболевания | Клиническая картина |
|---|---|
| Травматическая (посттравматическая) | Симптомы патологического процесса в мышечной ткани в большинстве случаев выражены слабо. У части больных первые мышечные боли, ассоциированные с оссификацией мышц, могут появиться только спустя несколько месяцев после получения травмы, поэтому ранняя диагностика травматического оссифицирующего миозита возможна лишь в исключительных случаях.
Боли при посттравматической оссификации мышц чаще всего умеренные (пациенты обращаются за медицинской помощью после появления болезненного подкожного уплотнения) |
| Фибродисплазия (прогрессирующий фибромиозит) | Под кожей появляются припухлости, кожа вокруг которых может быть отечной и гиперемированной. Со временем припухлости становятся менее выраженными, а на их месте возникают болезненные уплотнения. Стремительно нарастает мышечная слабость (миастения) и атрофия мышечного волокна. Меняется походка человека, его мимика. При шейном прогрессирующем оссифицирующем миозите возможно нарушение дыхательной и глотательной функции (в тяжелых случаях – асфиксия дыхательных путей) |
| Параартикулярная (трофоневротическая) | Клиника параартикулярного окостенения схожа с симптомами фибродисплазии, но в зоне уплотнений также появляется гипертермия. Кожный покров становится горячим, теряет свою подвижность, покрывается венозным рисунком. Одним из явных признаков является патологическое снижение пассивной подвижности иннервируемых суставов |
Как лечить оссифицирующий миозит?
Практика ведения больных с различными формами оссифицирующего миозита показывает, что травматический и трофоневротический миозит практически не отвечает на консервативную терапию, поэтому единственным эффективным способом лечения данных заболеваний является операция. Иссечение оссифицирующей гематомы должно проводиться только после ее созревания, то есть примерно спустя 2-4 месяца после постановки диагноза.
Показаниями для применения хирургических методов лечения являются:
- сдавливание крупных сосудов и артерий;
- выраженная деформация или нарушение подвижности иннервируемых суставов;
- хронические повреждения пораженной мышцы (характерны для трофоневротического миозита).
Риск повторного образования оссификатов после проведенной операции незначительный, а возможные осложнения в большинстве случаев связаны с операционными травмами, например, кровоизлияниями или размозжением тканей.
Видео — Миозит спины и шеи: симптомы и лечение
Лекарственные препараты
Любые препараты, которые используются для лечения оссифицирующего миозита, направлены только на лечение имеющихся симптомов, например, мышечных болей или повышенной температуры (включая местную гипертермию). В качестве вспомогательных средств в составе комплексного лечения травматических параоссальных костных формаций используются следующие препараты:
- жаропонижающие и противовоспалительные средства с комбинированным составом (комбинации ибупрофена или диклофенака с парацетамолом);
- препараты из группы НПВС для наружного применения в форме мазей и гелей («Кеторолак», «Кетопрофен»,« Ибупрофен», «Диклофенак»);
- комплексные препараты, содержащие яд пчел или змей, для купирования мышечных спазмов («Випросал»).
Важно! Консервативное лечение любой формы оссифицирующего миозита невозможно, поэтому нельзя использовать лекарственные препараты в качестве заместительной терапии и отказываться от хирургического лечения, если оно было предложено лечащим врачом.
Прогрессирующая фибродисплазия: лечение
Операционное лечение прогрессирующей оссификации мышц не проводится, так как может привести к множественным рецидивам и усиленному образованию оссификатов после хирургического вмешательства. Лечебная тактика подбирается индивидуально с учетом возраста больного, локализации оссификатов, их общей площади. Стандартная схема терапии больных с данным диагнозом представлена в таблице ниже.
Тактика ведения больных с прогрессирующей фибродисплазией
| Компонент (этап) терапии | Что в него входит? |
|---|---|
| Медикаментозная коррекция | Витамины (ретинол, аскорбиновая кислота, токоферол, витамины группы B), стимуляторы биологических процессов, йодистый калий. Для предотвращения потери костной массы используются бисфосфонаты, а также ЭДТА (этилендиаминтетрауксусную кислоту) |
| Физиопроцедуры | Электрофорез с йодистым калием, йодо-бромные ванны |
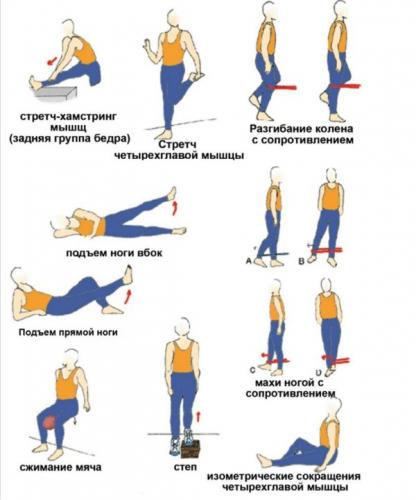
| Поддерживающая терапия | Лечебно-оздоровительная физкультура, санаторно-курортное лечение, лечение минеральными водами |
Прогноз лечения неблагоприятный: большая часть пациентов с данным диагнозом умирают до достижения тридцатилетнего возраст (более 40% составляют дети и подростки).
Обратите внимание! Все препараты при фибродисплазии вводятся внутривенным способом (в виде инъекций или при помощи инфузомата). Внутримышечные инфекции таким больным противопоказаны.
Методы народной медицины
Вылечить оссифицирующий миозит народными средствами невозможно. Рецепты, которые предлагает нетрадиционная медицина, могут помочь уменьшить интенсивность боли, снять мышечный спазм, устранить скованность и отечность в пораженной области, но затормозить процесс окостенения соединительной ткани таким способом нельзя. По этой причине любые средства народной медицины можно использовать только для облегчения имеющихся симптомов, ни в корме случае не заменяя ими назначенное лечение.
Отварной картофель
Что понадобится: 2-4 картофелины, сваренных «в мундире» (лучше использовать молодой картофель – в нем больше органических и полезных веществ), шерстяной пояс или платок, медицинский спирт (можно заменить водкой), тонкая хлопчатобумажная ткань.
Как делать: картофель очистить от кожуры и размять его в пюре. Завернуть массу в хлопковую ткань или салфетку и приложить к больному месту на 2 часа. Сверху обернуться пуховым платком или шарфом. Через 2 часа картофель удалить, а пораженный участок обильно смазать подогретым спиртом или водкой.
Обратите внимание! Для большей эффективности процедуру лучше выполнять перед сном. Это позволит мышцам по-хорошему разогреться и восстановиться. Курс непрерывного лечения – 20 дней.
Мазь из корня женьшеня
Что понадобится: 100 г гусиного или барсучьего жира (можно заменить сливочным маслом), 50 мл спиртовой настойки корня женьшеня, 1 ложка поваренной крупной соли.
Как делать: масло растопить (можно использовать водяную баню), после чего влить в емкость настойку и добавить поваренную соль. Все тщательно перемешать и убрать смесь в холодильник для застывания. Наносить на больные места 2 раза в день в течение 1-2 месяцев.
Масло с красным перцем
Что понадобится: 1-2 стручка красного жгучего перца, 180 мл любого растительного масла (лучше использовать масло, полученное методом холодного прессования).
Как делать: перец мелко порезать (не удалять сердцевину), после чего залить его маслом и поставить на медленный огонь на 5-7 минут, постоянно перемешивая. Снять емкость с плиты, укутать махровым полотенцем или платком и убрать на 10 дней в место, куда не проникают прямые солнечные лучи. Втирать такую растирку в кожу нужно 2-3 раза в день (для большей эффективности сверху рекомендуется укутать пораженный участок теплым платком). Для улучшения самочувствия использовать масло нужно в течение 2-4 недель. В дальнейшем можно применять средство по мере необходимости для купирования болевого синдрома.
Профилактика
На сегодняшний день не существует специфической профилактики оссифицирующего миозита, так как причины, его вызывающие, являются необратимыми (наследственная предрасположенность) или не поддающимися прогнозированию (травмы). Приведенные ниже советы помогут снизить риск патологий опорно-двигательной системы, которые также могут вызывать воспалительные процессы в мышцах, но повлиять на процесс кальцификации мышечного волокна в случае генетической предрасположенности они не смогут.
- Значительно снижают риск воспаления и инфильтрации мышечной ткани жирные кислоты, поэтому в рационе ежедневно должны присутствовать растительные масла хорошего качества, жирная рыба (особенно лососевых пород), семечки и орехи.
- Для уменьшения отека в тканях полезно регулярно пить отвар шиповника, брусничный или клюквенный морс, а также отвар брусничного листа.
- Большое значение имеет иммунопрофилактика (закаливающие процедуры, гимнастика, длительные прогулки).
- Для сна следует выбирать ортопедические изделия с подходящей по весу и комплекции степенью жесткости.
Не менее важно соблюдение режима труда и отдыха, поэтому важно обеспечивать достаточный отдых организму в течение рабочего дня (разминка, небольшая прогулка и т.д.).
Видео – Фибродисплазия (оссифицирующий миозит)
Оссифицирующий миозит – тяжелое заболевание, в большинстве случаев приводящее к инвалидности (и даже преждевременной смерти человека). Вылечить его без применения хирургических методов невозможно. Чем раньше человек начнет необходимое лечение, тем больше шансов на формирование благоприятного прогноза дальнейшей жизни и здоровья, поэтому при обнаружении кожных уплотнений и длительно не проходящей боли в мышцах необходимо сразу обращаться за медицинской помощью.