Прогрессирование гингивита и пародонтит
Гингивит — обратимое заболевание, которое поражает десны в случае, если зубной налет вызывает развитие воспаления вокруг десневого края. Если гингивит не лечить, то хроническое воспаление десен может прогрессировать до хронического пародонтита, что приведет к необратимому разрушению тканей пародонта. Несмотря на то, что гингивит прогрессирует не во всех случаях, почти у половины взрослых отмечается предрасположенность к этому.2
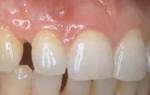
Здоровые десны
Десны без воспаления и без признаков заболеваний пародонта. Характеристики:
- Бледно-розовые плотные десны
- Отсутствие отечности
- Плотное прилегание к зубам
- Десневой край по типу лезвия ножа
- В норме отсутствие склонности к кровоточивости во время чистки зубов или при осмотре полости рта с использованием зонда
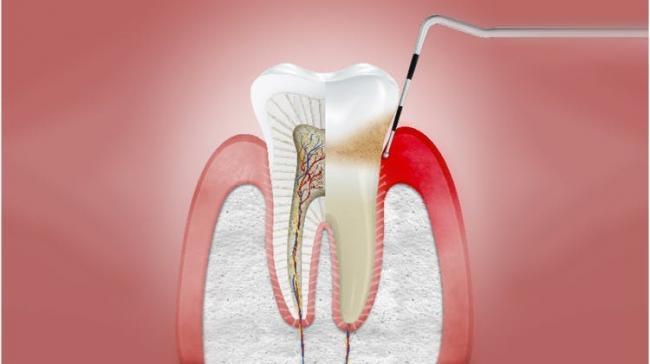
Гингивит
- Изменение цвета десны(или слизистой оболочки)
- Отек десневого края и сглаживание десневых сосочков
- Кровоточивость во время осмотра с использованием пародонтального зонда или во время чистки зубов
- Глубина прохождения зонда в десневую бороздку не более 3 мм
- Степень прилегания десны к зубам без изменений
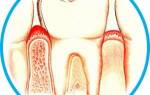
Пародонтит
Необратимое разрушение тканей пародонта в результате хронического воспаления.2 Характеристики включают:
- Видимые признаки воспаления десен
- Кровоточивость во время осмотра с использованием пародонтального зонда или во время чистки зубов
- Разрушение соединительного эпителия и нарушение прилегания десны (образование патологического кармана и рецессия десны)
- Потеря костной ткани альвеолярного отростка
- Подвижность зуба
Формы пародонтита в (соответствии с новой классификацией):8
- Стадия I: Начальный пародонтит
- Стадия II: Умеренный пародонтит
- Стадия III: Тяжелый периодонтит с возможностью потери зубов
- Стадия IV: Тяжелый периодонтит с возможностью потери зубного ряда
Прочие заболевания пародонта
-
Чрезмерное разрастание десны (гиперплазия)2
Увеличение десны вследствие ее раздражения, накопления зубного налета, образования зубного камня, постоянного трения, или повреждения или увеличения количества принимаемых лекарственных препаратов
-
Абсцесс пародонта2
Часто встречающаяся острая инфекция пародонтального кармана. Абсцесс может быть острым и хроническим, при свободном дренировании симптомы могут отсутствовать.
-
Некротический гингивит и некротический пародонтит9
Некротический гингивит (НГ)9 Острый воспалительный процесс тканей десны с наличием некроза / язвы межзубного сосочка, кровоточивости десен и боли.
Пациенты, более предрасположеные к НГ и НП, включают пациентов с ВИЧ-инфекцией и иммуносупрессией, недоеданием, стрессом или курением. Другие факторы включают в себя употребление алкоголя, неадекватную гигиену полости рта, перенесенную проведение перитонеального диализа, возраст и этническую принадлежность.9
-
Пародонтит, ассоциированный с поражением тканей в области верхушки корня2
Очаги поражения могут возникать независимо друг от друга или вместе, и начинаются на деснах или верхушке корня зуба.
экспертами-стоматологами году Американская академия пародонтологии (AAP) и Европейская федерация пародонтологии (EFP) вместе с экспертами-стоматологами со всего мира провели Всемирный семинар по пересмотру классификации заболеваний пародонта. Группе было поручено обновить классификацию заболеваний и состояний пародонта 1999 года и разработать аналогичную схему для заболеваний и состояний периимплантных тканей9. Формы заболевания, ранее признанные «хроническими» или «агрессивными», теперь объединены в одну категорию , “пародонтит”.9
| Здоровая десна, гингивит и другие заболевания слизистой оболочки десны8 | |
| Здоровая десна, здоровый пародонт | Клинически здоровая десна на неповрежденном пародонте |
| Клинически здоровая десна при редуцированном периодонте | |
| Гингивит, ассоциированный с дентальной биопленкой | Ассоциированный только с дентальной биопленкой |
| Опосредованный системными или местными факторами риска | |
| Гипертрофия десны, обсусловленная воздействием лекарственных препаратов | |
| Заболевания десен, не ассоциированные с дентальной биопленкой | Генетические / нарушения развития |
| Специфические инфекции | |
| Воспалительные и иммунные состояния | |
| Реактивные процессы | |
| Опухоли | |
| Эндокринные, алиментарные и метаболические заболевания | |
| Травматические поражения | |
| Пигментация десен |
| Формы пародонтита8 | |
| Некротические заболевания пародонта | Некротический гингивит |
| Некротический пародонтит | |
| Некротический стоматит | |
| Пародонтит, как манифестация системного заболевания | Классифицировано в соответствии с кодами Международной статистической классификации болезней и проблем со здоровьем (МКБ) |
| Пародонтит | Стадия – основаны на степени тяжести и комплексности лечения (complexity management) |
| Распространение – локализованный, генерализованный, распределеный по молярным резцам | |
| Степень – признаки или риск быстрого прогрессирования, ожидаемый ответ на лечение |
Таблица адаптирована из: Caton G et al. J Periodontol 2018; 89(suppl 1): S1-S88
Стадии и степени пародонтита10
Пародонтит: стадии
Стадию определяют для установления степени тяжести и распространенности заболевания у пациента с использованием измеримого показателя — количества разрушенной и/или поврежденной ткани в результате пародонтита, а также с учетом определенных факторов, от которых зависит степень комплексности долгосрочного лечения в каждом конкретном случае.
Начальную стадию определяют по потере уровня клинического прикрепления десны (CAL). При отсутствии данных о CAL следует выполнить рентгенографическую оценку потери костной ткани (RBL). Потеря зуба вследствие пародонтита может привести к изменению установленной стадии заболевания. Факторы комплексности лечения могут влиять на смещение стадии заболевания к более высокому уровню.
| Пародонтит | 1-я стадия | 2-я стадия | 3-я стадия | 4-я стадия | |
| Степень тяжести | Индекс CAL для межзубных промежутков | 1-2 мм | 3-4 мм | 5 мм | 5 мм |
| RBL | Коронковая треть (<15%)</p> | Коронковая треть (15–33%) | Распространение на среднюю треть корня и далее | Распространение на среднюю треть корня и далее | |
| Потеря зубов (из-за пародонтита) | Потери зубов не происходит | <4 зубов</p> | <5 зубов</p> | ||
| Комплексность | Местное лечение | – Максимальная глубина зондирования 4 мм
– Потеря костной ткани, главным образом, в горизонтальном направлении |
– Максимальная глубина зондирования 5 мм
– Потеря костной ткани, главным образом, в горизонтальном направлении |
В дополнение к критериям комплексности для 2-й стадии:
– Глубина зондирования 6 мм – Потеря костной ткани в вертикальном направлении 3 мм – Поражение фуркации 2-го или 3-го класса – Уменьшение объема костной ткани альвеолярных отростков средней степени |
В дополнение к критериям комплексности 3-й стадии:
Необходимость комплексной реабилитации по причине развития следующих нарушений: – Нарушение жевательной функции – Вторичная окклюзионная травма (увеличение степени подвижности зуба в 2 раза) – Уменьшение объема костной ткани альвеолярных отростков тяжелой степени – Коллапс прикуса, смещение, гиперемия, <20 сохраненных зубов (10 пар противоположных зубов)</p> |
| Степень распространенности и распределение | Добавить к стадии в качестве описания | Критерии описания для каждой стадии:
|
Пародонтит: степени
Степень заболевания определяют для обозначения скорости прогрессирования, восприимчивости к стандартной терапии и потенциального влияния на общее состояние здоровья пациента.
Стоматологам следует сначала оценить состояние пациента на наличие заболевания степени B, после чего установить наличие определенных признаков, позволяющих изменить степень на A или C.
| Прогрессирование | Степень A: низкая скорость | Степень B: средняя скорость | Степень C: высокая скорость | ||
| Первичные критерии
По возможности, следует использовать прямые признаки. |
Прямые признаки прогрессирования | Рентгенографические признаки потери костной ткани или CAL | Потеря не наблюдается в течение 5 лет | <2 мм за 5 лет</p> | >2 мм за 5 лет |
| Косвенные признаки прогрессирования | Степень потери костной ткани, % / возраст | <0,25</p> | 0,25–1,0 | >1,0 | |
| Фенотип | Обширные отложения биопленки при низком уровне разрушения | Наличие отложений биопленки, сопровождаемое разрушением ткани | Разрушение на уровне выше ожидаемого исходя из отложений биопленки; конкретные клинические признаки, указывающие на периоды быстрого прогрессирования и/или раннего начала заболевания | ||
| Факторы, влияющие на изменение степени | Факторы риска | Курение | Не курит | <10 сигарет в день</p> | >10 сигарет в день |
| Сахарный диабет | Нормальный уровень гликемии / отсутствие диагноза сахарного диабета | HbA1c <7,0% у пациентов с сахарным диабетом</p> | HbA1c >7,0% у пациентов с сахарным диабетом |
Три этапа определения стадии и степени заболевания у пациента
1-й этап: первоначальное обследование для оценки заболевания10
Скрининг
- Глубина десневой бороздки или кармана при обследовании всех зубов
- Рентгенографическое исследование всей полости рта
- Отсутствующие зубы
- Пародонтит от легкой до средней степени тяжести, как правило, относится к I или II стадии
- Пародонтит тяжелой или очень тяжелой степени тяжести, как правило, относится к III или IV стадии
2-й этап: определение стадии10
Пародонтит легкой или средней степени тяжести (как правило, I или II стадии):
- Подтверждение потери уровня клинического прикрепления (CAL)
- Исключение причин CAL, не связанных с пародонтитом (например, наличие пломб или кариеса в пришеечной области, перелом корня зуба, травматические причины)
- Определение максимального значения CAL или потери костной ткани по данным рентгенографического исследования (RBL)
- Подтверждение признаков RBL
Пародонтит средней или тяжелой степени (как правило, III или IV стадии)
- Определение CAL или RBL
- Подтверждение признаков RBL
- Обследование на предмет потери зубов вследствие пародонтита
- Оценка факторов комплексности лечения (например, высокая частота CAL, затрудненное хирургическое вмешательство)
3-й этап: Установление степени10
- Расчет RBL (% длины корня x 100), поделенное на возраст
- Оценка факторов риска (например, курение, сахарный диабет)
- Измерение ответа на удаление зубного налета и зубного камня, чистку и полировку корней
- Оценка ожидаемой скорости потери костной ткани
- Подробная оценка рисков
- Учет медицинских факторов и наличия системного воспаления
Более подробная информация о Международном семинаре по классификации заболеваний пародонта и области вокруг имплантатов 2017 г. представлена на веб-сайт perio.org/2017wwdc
Факторы риска развития заболеваний пародонта можно разделить на две категории
Модифицируемые факторы риска
Местные
- Наличие зубного налета и зубного камня2,5
- Ношение частичных съемных зубных протезов2
- Дефицит места в зубном ряду, в том числе открытые контакты и нависание или недостаточное качество контурирования пломбы2,5
- Анатомические факторы, в том числе неправильное расположение зубов, фуркация корней, бороздки и вдавления на корнях, а также эмалевые капли2,5
Системные
- Недостаточная гигиена полости рта2
- Курение и употребление табака2
- Стресс2
- Неправильное питание2
- Сахарный диабет (недостаточно контролируемый)2
- Применение лекарственных препаратов, вызывающих сухость во рту2
Воздействие на модифицируемые факторы риска, например, улучшение гигиены полости рта, может способствовать улучшению здоровья десен и результатов лечения
Немодифицируемые факторы риска
- Семейный анамнез и генетические факторы2,5
- Некоторые гормональные отклонения, например, в пубертатный период, во время беременности или менопаузы6
- Наличие иммунодефицита2,5
Более подробная информация о факторах риска развития заболеваний пародонта представлена в руководстве для врачей-пародонтологов Good Practitioner’s Guide to Periodontology Британского общества врачей-пародонтологов.
Факторы, препятствующие поддержанию здоровья десен
Труднодоступные места для очищения зубов
- Любая особенность, затрудняющая чистку зубов, может способствовать накоплению зубного налета,5,7 включая:
- Неправильное расположение зубов5
- Нависание краев пломб5
- Неправильное контурирование пломб5
- Использование некоторых видов зубных протезов5
- Образование зубного камня может привести к накоплению зубного налета5
Пациенты могут не обращать внимание на симптомы и рекомендации специалистов
Они могут не обратить внимания на ранние симптомы заболеваний десен по целому ряду причин:
- Недостаточная информированность о важности поддержания здоровья десен (убеждение, что кровоточивость десен — это «нормально»)
- Убеждение, что зубы важнее десен
- Большее внимание к косметическим проблемам в настоящем, чем возможным проблемам, связанным с заболеваниями пародонта, в будущем,
- Ожидание, что врач-стоматолог устранит проблемы с деснами, вместо профилактического поддержания здоровья десен
Пародонтит – это воспалительное заболевание десен, которое сопровождается разрушением связочного прикрепления зуба к кости, рассасыванием костной ткани вокруг зуба, что приводит к потере зубов.
Проверьте признаки! Быть может, пора к пародонтологу!
- кровоточивость десен при чистке зубов и приеме жесткой пищи
- слизистая десен отечная, красная или синюшная
- бывают ли боли в деснах
- надавите на край десны – есть отделяемое, очень неприятный запах?
Поспешите, чем раньше пародонтолог поставит диагноз, начнет лечение, тем выше вероятность успешного результата и лучше прогноз.
Пародонтит может быть локализованным в области одного или нескольких зубов, а также иметь генерализованный характер (в области всех зубов).
Причины развития локализованного пародонтита:
- Нависающие края пломб в межзубных промежутках − это приводит к травме межзубных сосочков, а также создает условия для задержки пищевых остатков в таких межзубных промежутках и для развития воспаления.
- Нависающие края искусственных коронок или мостовидных протезов, травмирующие десну.
- Плохо изготовленные съемные протезы, травмирующие десну.
- Физическая травма (удар).
- Чаще – окклюзионная травма (патология прикуса) − когда нагрузка при смыкании зубов распределяется не равномерно на все зубы, а есть участок преждевременного накусывания (суперконтакт). В месте такого суперконтакта зуб испытывает перегрузку, что сопровождается развитием воспаления.
- Часто бывает у пациентов с частичным отсутствием зубов.
Причины развития генерализованного пародонтита:
Микробное расплавление костной ткани и связочного аппарата зубов из-за плохой гигиены полости рта, наличия над- и поддесневых зубных отложений. Зубной камень – минералы слюны, пищевой остаток, микробы. Токсины, выделяемые микроорганизмами зубного налета запускают цепь воспалительных реакций в деснах, которые приводят к разрушению прикрепления зуба к кости, к разрушению костной ткани и т.д.
Симптомы пародонтита будут зависеть от степени выраженности воспаления. Принято выделять следующие степени тяжести пародонтита:
Пародонтит легкой степени:
- Визуально определяется мягкий зубной налет, твердые зубные отложения, включая поддесневые зубные камни.
- Воспален край десны, межзубные сосочки: десна выглядит ярко красной или синюшной.
- Воспаленная десна легко кровоточит при дотрагивании инструментом.
- По рентгенограмме – костная ткань вокруг зубов начинает рассасываться. Атрофия кости достигает 1/4-1/5 длины корня.
- Имеются пародонтальные карманы глубиной до 3,5 мм (норма 1,5-2 мм), из которых при надавливании выделяется серозно-гнойный экссудат.
Пародонтит средней степени тяжести:
- Симптомы нарастают.
- Глубина пародонтальных карманов достигает 5 мм. Выделение серозно-гнойного экссудата более выраженным.
- Атрофия костной ткани вокруг зубов достигает 1/3-1/2 длины корней.
- Появляется подвижность зубов (1-2 степени, т.е. умеренная подвижность).
- Часто происходит оголение шеек зубов и корней, или наоборот- воспалительное разрастание десны по типу гипертрофического гингивита.
- Боли в дёснах.
- При обострении хронического воспаления могут возникать пародонтальные абсцессы (гнойники в деснах).
- Часто на этом этапе возникают вторичные деформации зубных рядов – зубы начинают «разъезжаться», т.к. ослабленные ткани, удерживающие зубы в кости, не выдерживают жевательного давления. Особенно это заметно в области передних зубов.
- Ухудшается общее состояние больных: появляется повышенная утомляемость, слабость, также происходит снижение иммунитета и частые простудные заболевания, отягощаются имеющиеся соматические хронические болезни, артериальное давление трудно стабилизируется
Пародонтит тяжелой степени:
- Происходит дальнейшее нарастание симптомов.
- Тяжелый пародонтит характеризуется часто возникающими обострениями, которые сопровождаются образованием абсцессов, резким припуханием десен, болями в них, увеличением подвижности зубов
- Глубина пародонтальных карманов может достигать 6-7 мм и вплоть до верхушки корня.
- Атрофия костной ткани может достигать 2/3 и более длины корня.
- Подвижность зубов достигает 3-4 степени (сильная подвижность).
- При тяжелой форме больные начинают страдать не только от местных симптомов, но также жалуются на слабость, недомогание, плохой сон, аппетит, обострение хронических заболеваний внутренних органов и т.д. Особенно сильно ухудшается состояние больных сахарным диабетом, ЖКТ, сердечно-сосудистыми, гормональными, ревматоидными заболеваниями.
Обострение пародонтита.
Для пародонтита свойственно хроническое течение, когда симптоматика сглажена (без острых явлений воспаления), при этом периодически возникает обострение, когда все симптомы резко выражены. Развитие обострения может быть связано как с истощением местных защитных механизмов полости рта, так и со снижением иммунитета организма.
Почему необходимо лечить пародонтит ?
Основные причины:
- Полость рта – это начало пищеварительного тракта, и инфекция с пищей попадает в желудок, кишечник; через слизистую полости рта токсины постоянно всасываются в кровоток и разносятся по ко всем органам инфицируя их, сенсибилизируют организм, развиваются аллергии.
- Подвижные зубы плохо пережёвывают пищу
- Выпадение зубов так же приводит к затрудненному жеванию, правильному формированию звуков
- Нарушается эстетика, снижается коммуникативная активность и качество жизни.
Алгоритм обследования и лечения пациентов с пародонтитом.
1. Консультация врача-пародонтолога.
Выберите медицинский центр, где работают врачи разных специализаций, оснащенный необходимым современным оборудованием диагностическим и лечебным, и своего лечащего врача – пародонтолога. Так как в лечении пародонтита очень важен комплексный подход. По опыту можно сказать, что врачами-пародонтологами, в большинстве случаев, работают обычные стоматологи – терапевты даже без соответствующей подготовки. Желательно обращаться к тем специалистам, которые имеют сертификаты и дипломы, подтверждающие то, что врач прошел подготовку (усовершенствование) именно по специальности «Пародонтология».
Диагноз «пародонтит» врач ставит на основании жалоб, клинического, функционального, рентгенологического обследования. После чего, первое, что нужно сделать – это составить план дополнительных обследований и лечебных мероприятий. Сделать это не так просто, как может показаться.
Если заболевание имеет легкую степень тяжести и при наличии всех зубов, то достаточно консультации и лечение только врача-пародонтолога.
В случае, когда заболевание имеет среднюю и тяжёлую степень, есть нарушения прикуса, есть отсутствующие зубы или зубы подлежащие удалению в процессе лечения – необходима совместная консультация врача-пародонтолога, врача-ортопеда (протезиста), ортодонта, стоматолога-терапевта, соматических специалистов Помните, что планировать протезирование, лечение зубов необходимо еще до начала собственно пародонтологического лечения.
Все эти специалисты во время осмотра пациента должны:
- определить прогноз тех или иных зубов (сохранение, удаление),
- предложить пациенту возможные варианты лечения, протезирования,
- согласовать с пациентом план лечения, его стоимость,
- определить последовательность применения методов лечения пародонтита в данной клинической ситуации.
Рентген-диагностика.
Для полноценной консультации будут необходимы рентгеновские снимки зубов (прицельные и панорамные), позволяющие оценить степень тяжести заболевания. На прицельном Rg Вы можете увидеть, что костная ткань в области центральных верхних резцов разрушена на 1/2 длины корня зуба.
На фото представлен панорамный рентгеновский снимок. По такому снимку можно оценить сразу все зубы, включая состояние ранее вылеченных зубов.
Лечение пародонтита зависит от того, насколько далеко зашел воспалительный процесс. Чем выше степень тяжести , тем лечение сложнее, дольше, дороже, тем хуже прогноз.
2. Удаление над- и поддесневых зубных отложений.
Помните, что причиной пародонтита в 99,9% случаев является недостаточная гигиена полости рта. Мягкий зубной налет и твердые над- и поддесневые зубные отложения являются главной причиной воспаления в деснах. И никакое лечение не может быть эффективным без удаления причинного фактора. Поэтому основа лечения – это удаление зубных отложений и зубного налета. Лучше всего это делать при помощи ультразвука.
3. Противовоспалительная терапия.
После того как пародонтолог удалил Вам зубные отложения, научил Вас правильно чистить зубы и пользоваться зубной нитью – необходимо снять воспалительные явления в деснах (отек, кровоточивость, боли, гноетечение). Целью противовоспалительной терапии также является подавление микробной микрофлоры в пародонтальных карманах, иначе пародонтит и дальше будет прогрессировать.
Медикаментозное лечение пародонтита можно разделить на местное и общее:
- общие – пероральные препараты, разной направленности действия, витамины, НПВС
- аплликации мазями, гелями, антибакрериальные инстилляции, ирригации.
Физиолечение:
- высокоэффективное лазерное лечение – стерилизация карманов, повышение регенерации тканей пародонта, снятие болей. В центре “СТОМО” специалист работает лазером «Picasso» AMD.
- электрофорез для более глубокого проникновения лекарственных средств в ткани.
Но нужно понимать, что процедуры лазер или электрофорез – это лишь вспомогательные методы, которые позволяет быстрее снять симптомы воспаления.
4. Санация полости рта, подготовка к протезированию
Параллельно со снятием зубных отложений и противовоспалительной терапией необходимо начинать лечение кариозных зубов, удаление нежизнеспособных зубов. Если на этапе составления плана лечения была определена необходимость протезирования мостовидными протезами или съемными протезами, то на этом этапе может проводиться подготовка зубов к протезированию, например депульпирование зубов.
Нужно отметить, что удаление из зуба нерва и пломбирование корневых каналов применяется не только при лечении пульпитов, периодонтитов. При пародонтите рекомендуют депульпировать зубы, у которых
- величина атрофии костной ткани превышает 1/2 длины корня зуба,
- имеются глубокие пародонтальныекарманы достигающие 2/3 длины корня зуба.
Это связано с тем, что при таких условиях патогенная микрофлора из пародонтальных карманов может проникнуть через верхушку корня в пульпу зуба, вызвав развитие пульпита. Положительное влияние депульпирования зубов на подавление воспаления доказывается и тем, что подвижность депульпированных зубов (в подавляющем большинстве случаев) уменьшается.
Дальнейшая последовательность действий будет зависеть от клинической ситуации. Дальше может проводиться хирургическое лечение, шинирование подвижных зубов стекловолокном, могут изготавливаться временные и постоянные шинирующие зубные протезы, производиться избирательное пришлифовывание зубов.
5. Шинирование при пародонтите.
Временное шинирование обычно проводят при наличии подвижности зубов 2-3 степени с целью их укрепления, скорейшего прекращения воспаления и прогрессирования атрофии кости, и в конечном итоге, чтобы продлить срок их жизни.
6. Хирургическое лечение пародонтита.
Нужно сказать, что это один из самых важных методов, использующихся в комплексной терапии пародонтита. Это единственный радикальный метод, применение которого позволяет остановить прогрессирование данного заболевания. Хирургическое лечение пародонтита заключается в удалении из-под десны воспалительной грануляционной ткани, образующейся на месте рассосавшейся кости, а также из пародонтальных карманов, подсадке синтетической косной ткани, коррекции десневого края десны.
И, кстати, очень мало специалистов-хирургов-пародонтологов, способных делать эти сложные операции так, как это действительно правильно делать. В погоне за заработком – за такие операции берутся даже стоматологи-терапевты, которые не имеют должных навыков и умений. И даже среди амбулаторных хирургов-стоматологов достаточно мало тех, кто может провести данное хирургическое вмешательство правильно. В центре “СТОМО” работают только высококвалифицированные спецалисты, в том числе хирург-пародонтолог.
7. Протезирование при пародонтите.
Ортопедическое лечение пародонтита проводится у тех пациентов, у которых есть отсутствующие зубы. Этот этап лечения является по сути заключительным (не считая последующей периодической поддерживающей терапии), и от него во многом будет зависеть прогноз зубов. Цель ортопедического этапа лечения – восстановить жевательную эффективность зубных рядов, снизить механическую нагрузку на оставшиеся собственные зубы пациента, предотвратить смещение, выдвижение и потерю зубов, восстановить эстетику.
Если планируется проведение хирургической операции при пародонтите, то при отсутствии у пациента группы зубов – протезирование делается непосредственно перед операцией. И это не обязательно должен быть дорогой качественный современный протез. Можно изготовить временный недорогой съемный протез из пластмассы, который со временем (например, полгода) можно будет поменять на постоянный протез более высокого качества.
Это делается для того, чтобы разгрузить ослабленные зубы пациента на время проведения операции, периода заживления. Если же этого не сделать, то подвижность зубов после операции, а также разрушение костной ткани – не только не уменьшатся, а даже увеличатся.
8. Ортодонтическое лечение
Цель ортодонтического лечения заключается в коррекции прикуса, устранение патологического соотношения зубов и челюстей.
Воспаление десен — общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.
Полоскание рта
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Местные средства: мази, гели
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Препараты системного действия
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Лечебно-профилактические мероприятия в клинике
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.
Назначать препараты может только врач. Мы не рекомендуем заниматься самолечением — обращение к квалифицированному стоматологу поможет быстрее и эффективнее справиться с недугом и предупредить осложнения. Точная диагностика и комплексный подход — важнейшие условия быстрого выздоровления. Записаться на прием к врачу в клинику «СТОМА» вы можете по телефону или через специальную форму на сайте.