После удаления зуба у пациентов часто возникает отечность, щека опухает и немеет. В большинстве случаев это норма и естественная реакция организма на хирургическое вмешательство. Но иногда опухоль в области щеки может сигнализировать о развитии осложнений.
В каких случаях не стоит беспокоиться, а в каких следует обратиться за помощью в клинику, мы и попытаемся выяснить.
Содержание
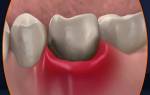
После экстракции зуба в мягких тканях ротовой полости возникает воспалительный процесс – это основная причина отека и припухлости. Если операция проведена грамотно и пациент выполнил все рекомендации стоматолога, неинфекционное воспаление пройдет само, без антибиотиков и осложнений, а вместе с ним уйдут и боль, и отеки.
Длительность отечности различается, в зависимости от методики проведения операции, от того, какой зуб был удален, от состояния ротовой полости, наконец, от физического состояния пациента и его иммунной системы. В среднем отечность длится 3-4 дня, но может растянуться и на 7 суток. Если через неделю опухоль не спала, это признак развития осложнения и повод обратиться к специалисту.
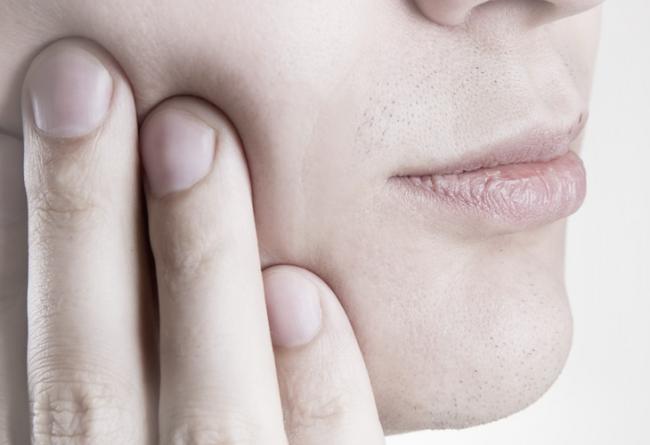
Отечность проявляется через несколько часов после операции (после прекращения действия анестезии). Параллельно пациент может чувствовать ноющую боль, а из ранки выделяется сукровица. Допускается небольшое повышение температуры. Все эти симптомы считаются естественными и не представляют опасности. А для снятия боли можно принять обезболивающие анальгетики.
Максимальная отечность фиксируется на 3-4 день, с этого момента она начинает уменьшаться и к седьмому дню полностью проходит. Но щека может опухнуть и сразу после депульпации, такое происходит, если у пациента был флюс и опухоль развилась еще до операции.
Экстракция крайних моляров (зубов мудрости) – считается одной из наиболее сложных операций по удалению зубов. Она сопровождается разрезом мягких тканей и наложением швов, поэтому воспаление после нее неизбежно. Отек после удаления зубов мудрости длится дольше и сопровождается болезненными ощущениями.
Более того, в течение нескольких дней может сохраняться повышенная температура, пациенту трудно глотать, он испытывает болевые ощущения при открывании рта и во время речи.
При этом есть риск инфекции и серьезного воспаления, поэтому после депульпирования крайних моляров необходимо принимать антибиотики и полоскать рот антисептическими растворами.
Наравне с естественным, так называемым неинфекционным воспалением, существуют и другие причины опухоли щеки:
- удаление зуба на фоне флюса;
- экстракция с осложнениями – при неправильном наклоне или направлении роста зуба, при удалении массивных зубов и зубов с длинными корнями;
- наличие инфекции и воспаления в мягких тканях;
- аллергическая реакция на медикаменты или анестезию;
- индивидуальная непереносимость компонентов в составе лекарственных или анестезирующих препаратов;
- ошибки при проведении экстракции, недостаточная антисептическая обработка ротовой полости и остаточная инфекция;
- наличие хронических заболеваний – гипертонии, невралгии, психоэмоциональных патологий;
- невыполнение пациентом рекомендаций хирурга-стоматолога, отказ от назначенных антибиотиков или уменьшение их дозировки.
Чаще всего причиной опухоли выступает неправильный уход за ротовой полостью, отсутствие дезинфицирующей обработки антисептиками и пропуск приема лекарств.

Если по истечении семи дней опухоль не только не прошла, но и увеличилась, уплотнилась, это выдает прогрессирующий воспалительный процесс.
Одновременно могут проявляться и другие симптомы: боль в области десны и щеки (ноющая, режущая, пульсирующая), покраснение щеки и десны, повышение температуры, слабость, потеря аппетита, головная боль.
К каким осложнениям может привести воспаление:
- Альвеолит или «сухая лунка» – после удаления зуба в образовавшейся лунке формируется сгусток крови. Он служит защитой и преградой на пути бактерий и предохраняет ранку от инфицирования. Если он каким-то образом удалился, мягкие ткани остаются без защиты, в них проникают болезнетворные бактерии и начинается нагноение. В запущенных случаях воспаление распространяется на другие зоны челюсти, отекает не только щека, но и скулы и даже область глаз.
- Если помимо опухоли пациент испытывает сильную боль в челюсти, это может свидетельствовать о развитии остеомиелита – воспаления костной ткани. Отек на щеке растет, переходя на скулы и другие части лица, боль распространяется на обе челюсти, пациент испытывает болевые ощущения при открывании рта. Если вовремя не обратиться к специалисту, заболевание может привести к заражению крови.
- Абсцесс десны – гнойное воспаление внутри десневых тканей. Опасно распространением воспаления на другие ткани, расшатыванием и выпадением зубов.
- Периостит челюсти (флюс) – челюстное воспаление, характеризуется повышением температуры и сильной болью в области челюсти и височной части. При отсутствии лечения флюс может переходить на подглазничную область. В хронической форме может перейти в остеомиелит.
- Неврит – повреждение лицевого нерва, сопровождается сильной болью и отечностью. Отличительным симптомом является отечность гортани, неба, языка, щеки.
Каждое из перечисленных осложнений может вызвать серьезные последствия, поэтому так важно вовремя провести диагностику и лечение.
Убрать опухоль полностью невозможно, пока не прекратится воспалительный процесс, но можно ее уменьшить и минимизировать дискомфортные и болевые ощущения. Сделать это можно с помощью льда и холодных компрессов. Прикладывать компресс нужно каждые полчаса, но не дольше, чем на 10-15 минут, в противном случае это может вызвать переохлаждение и некроз тканей.
Кроме того можно пить обезболивающие анальгетики, делать ванночки и полоскания антисептическими раствором. Принимать антибиотики, если их назначил доктор. Это устранит инфекцию и ускорит заживление тканей.
В целом, отечность щеки – это нормальное явление, если оно возникло через пару часов после удаления зуба и прошло не позже, чем на седьмые сутки после него. Во всех остальных случаях требуется немедленная консультация специалиста, диагностика и лечение.
Ситуации, требующие удаления зубов, знакомы большинству из нас. Даже, если речь не идёт об удалении по причине запущенного заболевания или воспалительного процесса, как минимум в детстве через период смены молочных зубов на коренные проходил каждый из нас. Порой всё происходило само собой, и зуб можно было достать буквально рукой за одно движение. А иногда задача требовала посещения стоматологического кабинета. Вспомните, какие эмоции мы испытывали в этом возрасте, какой ужас внушал каждый поход к врачу. Неизбежные ассоциации с нестерпимой болью (которой, чаще всего, не было вообще) и страх перед стоматологическим креслом. Впрочем, с возрастом всё меняется и взрослые люди в большинстве своём понимают, что бояться зубного врача не стоит, а следить за зубами необходимо, ведь именно благодаря регулярному посещению стоматолога и тщательному уходу за полостью рта возможно избежать проблем с зубами и той самой боли, которой все опасаются.
К сожалению, здоровыми зубами может похвастаться не каждый. Редкое посещение стоматолога, плохая экология, курение, кариес и разрушение зуба – не весь список причин, способствующих потере зуба. Процедура удаления зуба может быть абсолютно безболезненной, но последствия после – куда серьезнее.
Почему возникает боль после удаления зуба?
Боль может быть абсолютно нормальной реакцией организма. В процессе удаления зуба действует анестезия, пациент чувствует себя комфортно. Спустя несколько часов начинается боль и пациент старается ее не замечать – все таки было вмешательство в организм. Боль может быть ноющей, но, как правило, практически не мешает нашему образу жизни, а вскоре и вообще проходит.
Неприятные ощущения после удаления зуба могут быть еще на протяжении следующих суток. Стоит задуматься, когда боль не проходит более двух-трех дней и при этом вас беспокоит головная боль. Обратите внимание на десну и на щеку: если присутствует отечность и опухоль, то, скорее всего ваш стоматолог не до конца удалил кисту или зубной корень. В этом случае следует обратиться к специалисту повторно, либо обратиться к более профессиональному врачу.
Еще одна причина боли – альвеолит или острое воспаление стенок лунки на месте удаленного зуба. Альвеолит бывает при сложном удалении зуба, то есть когда зуб удаляется частично. Также диагноз возможен из-за нарушений в формировании кровяного сгустка, закрывающего ранку. Сгусток – это биологический барьер, который должен защищать лунку от инфекции, если сгусток вообще не появился, либо был сдвинут, в ранку попадает инфекция и возникает альвеолит.
При данном диагнозе помимо возможной головной боли может быть повышенная температура, пульсирующая или острая боль в лунке, прием пищи практически невозможен, повышается чувствительность к холодной и горячей пище или напиткам, во рту появляется горький привкус и зловонный запах, слюноотделение увеличивается, в организме чувствуется слабость.
Помните, что альвеолит возникает по вине самого пациента. Во-первых, при активном полоскании полости рта: раненая поверхность «раскрывается», тромб вымывается и возникает инфицирование. Во-вторых, к альвеолиту может привести нарушение гигиены полости рта: при попадании еды в лунку или кариес соседних зубов.
Еще одна причина боли после удаления зуба – неврит тройничного нерва. Данный диагноз возможен при удалении зуба из нижнего ряда. В этом случае боль будет «стреляющая» и беспокоит пациента не только в полости рта, а отдает в виски, глаза и шею, при этом отсутствует опухоль десны или щеки.. Неврит тройничного нерва по сравнению с альвеолитом вообще не опасен и пройдет спустя несколько часов.
Что делать, если возникла боль после удаления зуба и признаки указывают на альвеолит?
Ни в коем случае не занимайтесь самолечением! Как стало известно, причин возникновения боли немало, а диагнозы неутешительные. «Сама по себе» боль не пройдет! Обезболивающие препараты помогут вам лишь на какое-то время, но сто процентов – боль вернется.
При всех вышеупомянутых случаях помощь вам сможет оказать лишь стоматолог. Если остался корень зуба или часть зуба, то здесь никакие таблетки вам не помогут – только повторное удаление. При альвеолите вообще опасно оттягивать время – это чревато более серьезными осложнениями. Если лунка повреждена, то главная задача стоматолога – сформировать новый кровяной сгусток. Это возможно только в стоматологической клинике! Помните, что при оказании своевременной помощи, вы не только облегчите свои страдания, но и сэкономите – длительность и цена терапии будет существенно отличаться от «запущенных» случаев. Берегите свое здоровье!
Современная хирургическая стоматология позволяет в большинстве случаев избежать удаления зубов, но все же удаление зубов иногда необходимо.
Операцию по удалению зуба нужно производить только в самом крайнем случае, когда другие методы спасти зуб уже невозможны или когда зуб может являться причиной других, более грозных осложнений.
Показания к удалению зубов
Достаточно частым показанием к удалению зуба бывает необходимость санации полости рта при наличии хронического периодонтита в стадии обострения, когда нельзя ликвидировать воспалительный очаг у верхушки зуба.
В некоторых случаях удаление зуба проводится для того, чтобы избежать более серьезных осложнений. Например, при наличии зубов, которые могут быть причиной кисты, воспаления или неврита тройничного нерва. Если зуб постоянно травмирует язык или слизистую оболочку щеки, а также мешает нормальному прикусу, такой зуб тоже лучше удалить. Удаляются многокорневые зубы, являющиеся причиной одонтогенного остеомиелита. При подгонке съемного зубного протеза иногда возникает необходимость в удалении зубов, но для этого должны быть строгие показания.
Хирургические операции по удалению зуба проводятся под эффективным обезболиванием с учетом всех противопоказаний.
Зубы удаляют когда они сильно разрушены кариесом, поражены запущенной болезнью пародонта (“больные десны”), были сломаны так, что их уже нельзя восстановить, неправильно расположены во рту (например, погруженный зуб мудрости) или при подготовке к ортодонтическому лечению.
Прежде, чем начать удаление зубов, врач-стоматолог осматривает полость рта, делает рентгеновские снимки больных зубов, оценивает их состояние.
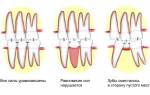
После удаления зуба, соседние с ним зубы начинают постепенно смещаться, иногда весьма существенно, а это может сильно отразиться на общем состоянии зубов. Удаление даже одного-единственного зуба может создать серьезные проблемы с жеванием. Чтобы избежать этих осложнений врач-стоматолог порекомендует заменить удаленный зуб на искусственный.
Учитывая все достижения оперативной хирургии, имеющие место на сегодняшний день, большинство пациентов предпочитают заместить имеющийся дефект зубного ряда путем постановки зубного имплантата (преимущества использования зубных имплантов), мостовидных зубных протезов или съемных частичных протезов.
Удаление зубов мудрости
Удаление зубов мудрости обусловлено несколько иными причинами. Естественно, вышеперечисленные причины удаления зубов относятся и к удалению зубов мудрости, однако в этом случае есть свои особенности.
Проблемы с зубами мудрости часто возникают уже при их прорезывании. Прорезываются они в возрасте 18-25 лет (иногда – и гораздо позже), когда зубной ряд сформирован 28 зубами, что приводит к неправильному расположению зубов мудрости в зубном ряду (чаще смещаются нижние зубы мудрости), погружению (неполное прорезывание с наклоном в вертикальном, горизонтальном, дистальном или медиальном направлении). Помимо этого, неправильное положение зубов мудрости может привести к повреждению соседних зубов, оказывая на них давление и приводя к повреждению их корней и рассасыванию, а также к их смещению и нарушению прикуса.
Правил стоматологии, определяющих наиболее приемлемый возраст для удаления зуба мудрости, нет. Однако практика показывает, что чем раньше избавиться от этих зубов, тем меньше осложнений можно ожидать от них в будущем.
Если зуб мудрости занял неправильное положение или не полностью прорезался, то это приводит к перикоронариту (воспаление окружающих зуб тканей), т.к. часть зуба находится под десной и в десневом кармане скапливаются остатки пищи, являющиеся прекрасной средой для размножения различных микроорганизмов. Зубы мудрости часто поражаются кариесом, т.к. между ним и вторым моляром также скапливаются остатки пищи и образуется зубной налет из-за того, что это пространство трудно вычистить зубной щеткой. При этом кариес поражает не только зуб мудрости, но и соседний с ним второй моляр.
- воздержаться от приема пищи в течение 2-3 часов после удаления;
- не принимать алкоголь, сауну в день операции;
- не прикасаться к лунке языком и какими-либо предметами;
- не принимать горячую пищу;
- не полоскать рот.
Заболевания и состояния, боль при которых может ошибочно приниматься за зубную. В основном это заболевания смежных областей (придаточные пазухи, органы зрения и слуха, глотка, шейные позвонки, мозг); причиной могут быть также заболевания сердца и сосудов, костно-мышечной системы (позвоночник), нервной системы, а также психические нарушения.
Кластерная головная боль – это синдром неясного происхождения, представленный острой приступообразной болью. Возможно, это одна из форм мигрени. Кластерная головная боль чаще встречается у мужчин в возрасте 30-60 лет. Многие пациенты отмечают появление боли после приема алкоголя.
В классических случаях отмечается односторонняя боль в области верхней челюсти, верхнечелюстной пазухи и позади глазницы. Кластерную головную боль часто ошибочно принимают за острый пульпит или периодонтит жевательных зубов верхней челюсти.
Воспаление среднего уха (средний отит) – распространенное заболевание, особенно у детей, вызываемое стрептококками. Хорошо известно, что при заболеваниях жевательных зубов боль может отдавать в область уха. И, наоборот, при воспалении среднего уха симптомы смещаются в заднюю часть верхней и нижней челюстей. После постановки диагноза пациента направляют к оториноларингологу.
Острый верхнечелюстной синусит (гайморит). Корни зубов верхней челюсти прилежат к дну пазухи, поэтому воспаление часто имитирует зубную боль. Большинство форм синусита являются аллергическими и характеризуются тупой болью в скуловой области и альвеолярном отростке верхней челюсти.
При остром гайморите боль может быть колющей, давящей, пульсирующей. Часто она отдает в подглазничную область, в область зубов верхней челюсти. При этом боль ощущается не в каком-либо одном зубе, а в нескольких. Рекомендуется обратиться к лору.
Заболевания придаточных пазух часто носят хронический характер и являются аллергическими. Они имеют тенденцию к сезонности, ведь для большинства людей аллергенами являются семена и пыльца различных растений. В странах с северным климатом процент заболеваемости синуситами увеличивается весной и осенью. Пациент должен быть направлен к лору и аллергологу.
Заболевания сердца. Стенокардия – это боль за грудиной, которая может «отдавать» в левое плечо и вдоль руки. Боль обычно возникает после физической нагрузки. Эти симптомы крайне важны, так как стенокардия является предвестником острого инфаркта миокарда. Иногда боль при этом ощущается только в левом плече и руке, еще реже – в левом углу нижней челюсти.
Итак, если имеются жалобы на боль в задней части нижней челюсти слева и при этом отсутствуют объективные причины со стороны зубов, можно предположить сердечную природу боли. В таком случае стоматолог направит пациента на консультацию к кардиологу или терапевту.
Слюннокаменная болезнь развивается в протоке одной из слюнных желез. Долгое время единственным проявлением является сухость во рту. Когда камень достигает критического размера, он закупоривает слюнной проток; появляется зубная боль. Может возникать припухлость в поднижнечелюстной области. Чтобы поставить диагноз, делают несколько рентгеновских снимков. Лечение проводит хирург-стоматолог, оно заключается в надрезе протока и удалении камня под местной анестезией.
Боль костно-мышечного происхождения может быть вызвана травмой или дисфункцией мышц шеи, головы, челюстей. Боль может отмечаться в области зубов, щеки, виска, боковой поверхности шеи, затылка. В эту группу также входят заболевания височно-нижнечелюстного сустава и шейного отдела позвоночника. Другие заболевания суставов (ревматоидный артрит, подагра, псориаз; коллагеновые болезни, или коллагенозы) могут вызывать боль в челюстно-лицевой области.
При внутренней дисфункции височно-нижнечелюстного сустава часто возникают жалобы на зубную боль. Нарушение работы сустава вызвано смещением суставного диска, образованием сращений или из-за различных форм артрита, травмами, зеванием, продолжительном открыванием рта. Проявления: рот открывается не полностью, при открывании нижняя челюсть сдвигается в сторону, щелканье или скрип в суставе, а также боль впереди от козелка уха.
Боль продолжительная, тупая, приглушенная, но может становиться более острой при широком открывании рта или жевании. В некоторых случаях боль отдает в висок, щеку, дистальные отделы верхней и нижней челюстей. В таких случаях пациент может считать, что испытывает зубную боль.
Опухоли. Проявлением злокачественных опухолей в области челюстей редко является боль. В типичных случаях отмечаются жалобы на покалывание или снижение чувствительности (онемение). Большинство опухолей поражает не только чувствительные, но и двигательные нервы.
Атипичные болевые состояния, маскирующиеся под зубную боль – это группа синдромов, не соответствующих какой-либо специфической болезни. При этом пациент обычно убежден в том, что причиной боли являются зубы» и настаивает на их лечении или удалении. Хотя причина неизвестна, многие эксперты предполагают участие нервной системы. Атипичная боль обычно хроническая, ноющая; пациенты ощущают ее глубоко внутри кости и с трудом локализуют. Иногда кажется, что боль перемещается из одной области в другую, возможны жалобы на боли во всем теле. Обследование должно включать психологический скрининг и тесты на нарушение поведенческих реакций, которые оценивают депрессивное, тревожное, враждебное поведение. Не исключено, что первичной причиной атипичной боли является психологическое нарушение. Показана консультация психолога или психиатра.