Периостит – это воспаление тканей надкостницы в области альвеолярного отростка. Развивается под влиянием общих и локальных инфекционных процессов внутри организма. Часто является осложнением других стоматологических заболеваний. Проявление симптомов и особенности лечения напрямую связаны с причиной воспалительного процесса.

Периостит – это воспаление тканей надкостницы в области альвеолярного отростка. Развивается под влиянием общих и локальных инфекционных процессов внутри организма. Часто является осложнением других стоматологических заболеваний. Проявление симптомов и особенности лечения напрямую связаны с причиной воспалительного процесса.
Симптомы периостита
Основной комплекс признаков:
- зубная боль с иррадиацией в ухо, висок, глазничную область;
- опухлость десен – сначала небольшая, через 1–3 дня отек переходит на область щек и губ, охватывая пространство от глазниц до подчелюстной зоны и вызывая асимметрию лица;
- гиперемия слизистых тканей;
- повышение температуры до 37–38 С;
- нагноение воспаленной области с образованием абсцесса;
- патологическая подвижность зуба в результате «выбаливания» (гнойного расплавления) удерживающих связок;
- онемение мягких тканей – языка, щек, губ, иногда крыльев носа (симптом Венсана);
- набухание и болезненность прилегающих лимфоузлов – шейных, околоушных, заглоточных, поднижнечелюстных;
- ухудшение общего самочувствия – слабость, упадок сил, раздражительность, возможно отсутствие аппетита, тошнота;
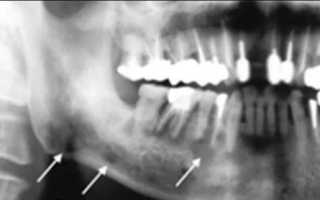
- костные новообразования в зоне разрушения надкостницы с последующей деформацией челюсти;
Внимание! Периостит верхней челюсти, при отсутствии своевременных мер, может спровоцировать развитие гайморита. Причины — тонкая костная стенка гайморовой пазухи или рост корня проблемного зуба вглубь синуса.
Если гной находит выход благодаря прободению щеки, симптомы ослабевают. У пациентов может возникнуть иллюзия выздоровления. Остановка лечения на этой стадии приводит к хронизации процесса и дальнейшему распространению инфекции, что чревато развитием остеомиелита, в особо тяжелых случаях – сепсиса.
Внимание! Периостит редко возникает в качестве самостоятельного заболевания – обычно ему предшествует та или иная стоматологическая патология. Поэтому очень важно проходить профилактические осмотры и своевременно устранять обнаруженные проблемы.
Диагностика
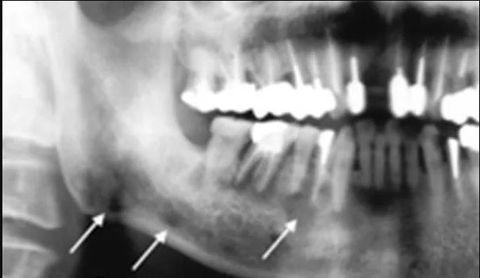
Диагноз ставят на основании подробного визуального осмотра с опросом пациента. Для его уточнения и проведения дифференциальной диагностики назначают дополнительное обследование с применением рентгенографии и лабораторных анализов:
- Рентген показывает структуру внутренних тканей и помогает узнать причину воспаления. Снимок выявляет изменения в тканях периодонта (околозубные ткани), наличие кист, ретинированных зубов, опухолей, абсцессов и других скрытых структур.
- Лабораторный анализ крови подтверждает факт воспаления (общего или местного) повышенным уровнем лейкоцитов и СОЭ.
При дифференциальной диагностике следует отличать периостит от следующих заболеваний:
- Острый гнойный периодонтит – основные отличия в локализации очага воспаления: периодонтит развивается внутри альвеолярной лунки, периостит – на поверхности альвеолярного отростка.
- Острый остеомиелит – имеет более выраженную картину с интоксикацией всего организма. Костные новообразования наблюдаются как со стороны преддверия, так и в ротовой полости.
- Десневой абсцесс, лимфаденит – пальпируется не мягкая, а плотная инфильтрация с отсутствием так называемой переходной складки.
- Флегмона – отечные ткани при пальпации плотные, кожа снаружи сильно гиперемирована и лоснится.
- Сиалоаденит – воспаленный инфильтрат прощупывается в области расположения слюнных желез без вовлечения твердых тканей.
- Синусит – сам по себе не затрагивает жевательный аппарат человека, но может возникать в качестве осложнения при близком расположении корней к границе гайморовой пазухи.
Классификация периостита: причины, формы, локализация
Как любой воспалительный процесс, периостит имеет сложную этиологию, а также определенные варианты локализации, развития и выраженности симптомов. В соответствии с этим при диагностировании используют несколько параллельных систем классификации.
По причине возникновения
Главный провоцирующий фактор – инфекция. Она может проникать в организм разными путями. В зависимости от этого различают следующие формы периостита:
- одонтогенную – источником воспаления является инфицированный зуб или околозубные ткани;
- травматическую – возникает в результате повреждения надкостницы при различного рода переломах челюсти;
- гематогенную – инфекция попадает в область воспаления с током крови при системных или хронических инфекционных заболеваниях;
- лимфогенную – ее можно расценивать как осложнение при заболеваниях лимфатической системы.
На заметку! Одонтогенная – самая распространенная форма периостита. Она развивается при осложнениях периодонтита, когда воспалительный процесс со связочного аппарата зуба перекидывается на рядом расположенные тканевые структуры, при пульпите, остром проявлении альвеолита, при прорезывании глубоко залегающих «зубов мудрости» или при воспалении зубных кист.
По степени распространения и локализации
По охвату пораженной площади различают 2 базовые формы периостита:
- Ограниченный – затрагивает небольшой участок в 1–2 зуба. Характерно для одонтогенного или травматического способа инфицирования надкостницы.
- Диффузный – с вовлечением большой группы зубов или всей челюсти. Является следствием системных заболеваний или хронических форм пародонтита/пародонтоза.
Кроме того, по локализации воспалительного процесса различают нижнечелюстной и верхнечелюстной периостит. Согласно статистике, воспалительные процессы нижней челюсти регистрируются чаще, чем верхней. Это имеет отношение и к периоститу: в 61% случаев поражена надкостница нижней челюсти, в 39% случаев – верхней.
По течению болезни и выраженности симптомов
Все формы периоститов имеют классическое разделение на острые и хронические. Острые характеризуются быстрым развитием и ярко выраженными симптомами, хронические – длительными и вялотекущими патологическими процессами.
Острый периостит объединяет до 95% случаев заболевания в виде 2-х форм, нередко последовательно сменяющих друг друга:
- Серозная форма (41%) – в тканях накапливается прозрачный экссудат, который легко рассасывается в процессе лечения.
- Гнойная форма (59%) – гнойный экссудат проникает под надкостницу, отслаивает ее от кости и, скапливаясь там, образует поднадкостничный абсцесс. Надкостница со временем может расплавляться, а на ее месте образуется костное новообразование, которое ограничивает очаг воспаления. Гной может найти выход образованием внутреннего или внешнего свища.
На заметку! При одонтогенном периостите верхней челюсти абсцесс может смещаться в сторону неба. В этом случае внешние характерные признаки флюса отсутствуют – вся отечность уходит внутрь ротовой полости. Такая форма отличается повышенной болезненностью и серьезными затруднениями во время приема пищи.
Хронический периостит в стоматологии – редкое явление. Он формируется как следствие хронического периодонтита при недолеченном остром периостите, а также при хроническом остеомиелите челюстей. Обычно наблюдается у пациентов с иммунодефицитными патологиями.
В обоих случаях воспаление раздражает костную ткань и становится причиной медленного напластования слоев новообразованной костной ткани. В зависимости от ее структуры различают:
- простой периостит – в ходе лечения возможна резорбция новообразованной кости;
- оссифицирующий периостит – проявляется избыточным костеобразованием с последующей деформацией участка челюсти.
Лечение периостита
В лечебных целях используют целый комплекс мер общей и местной направленности. Используют приемы медикаментозной терапии, физиотерапии, хирургии.
Лекарственные препараты:
- обезболивающие средства для устранения болевого синдрома;
- противовоспалительные средства (НПВС);
- антибиотики – назначают при наличии генерализованных гнойных процессов;
- местные антисептики и анестетики;
- средства для укрепления иммунной системы – иммуностимуляторы и иммуномодуляторы, витамины, минералы.
Хирургическое лечение подразумевает вскрытие гнойных абсцессов через внутриротовой надрез с последующей установкой дренажа для полноценного оттока гноя. Это уменьшает интенсивность неприятных симптомов и позволяет обработать гнойный очаг изнутри. Если зуб, который стал источником инфекции, разрушен и не способен выполнять функционально-эстетические задачи, его полностью удаляют одновременно со вскрытием абсцесса, что ускоряет заживление тканей.
В остальном методы терапии зависят от причин воспаления:
- При обостренном периодонтите, пульпите проводят эндодонтическое лечение с очисткой, стерилизацией и пломбированием зубных каналов, герметизацией кариозных полостей пломбами или коронками.
- При альвеолите назначают антибактериальные, антисептические, противовоспалительные и заживляющие повязки.
- При ретенции зубов мудрости проводят их удаление. Если «восьмерка» крепкая и полностью сформирована, ей могут помочь прорезаться, вскрывая «капюшон».
- При кистах зуба патологическое образование вскрывают и зачищают.
Справка! Оперативное вмешательство выполняют под местной анестезией – проводниковой или инфильтрационной. В редких случаях используют общее обезболивание.
На 2-й день после вскрытия гнойника назначают физиотерапевтические процедуры:
- Флюктуоризация – воздействие слабым переменным током: снимает боль, отек, активизирует кровообращение и питание тканей, стимулирует регенерацию.
- УВЧ-терапия – лечение электромагнитным полем: оказывает обезболивающее, противовоспалительное действие, улучшает кровообращение, тканевое дыхание, регенерацию.
- Электрофорез – используют для ускорения доставки лекарств в область воспаления.
- Лазерная терапия – снимает интенсивность отека, ускоряет восстановительные процессы.
- Ультразвук – оказывает бактерицидный эффект, снимает боль, отек, способствует рассасыванию инфильтрата и рубцеванию тканей.
- Светолечение УФ-лучами – обезболивает, действует как бактерицидное, противовоспалительное средство.
Лечение периостита у детей
В детском возрасте заболевание проявляется редко – в основном на фоне общих осложнений после перенесенных инфекций: гриппа, кори, скарлатины, ангины и т.п. Важная часть терапии в данном случае направлена на укрепление организма. Дополнительно проводят классические лечебные мероприятия по устранению абсцесса и лечению зубов (при одонтогенной форме).
Важно! Если острый периостит диагностируют у ребенка до 5 лет, во избежание осложнений его госпитализируют, и основное лечение проводят в условиях стационара. Это связано с тем, что у дошколят острый гнойный периостит развивается с выраженной симптоматикой и очень быстро – всего за несколько часов. Температура может превышать отметку в 38 С.
У детей 3–5 лет кости челюстей усиленно растут, периост находится в состоянии физиологической активности и легко реагирует на любое раздражение. Итогом невылеченного острого периостита может стать хронический оссифицирующий периостит с избыточным костеобразованием на месте расплавления надкостницы, что может вызывать деформацию челюсти. Операцию по удалению такой новообразованной кости безопасно проводить только после полного формирования постоянного прикуса – по достижении ребенком возраста 16 лет.
Содержание
Красивые и здоровые, не доставляющие проблем своему обладателю, зубы – мечта каждого! При этом очень важно тщательно следить за их гигиеной и состоянием, чтобы вовремя заметить любые неприятные изменения, происходящие с ними. Ведь большинство зубных заболеваний связано не с наследственностью, а именно несвоевременным лечением.
Что такое периодонт зуба?
Периодонт – это комплекс тканей, окружающих каждый зуб. Это и кость вокруг каждого корня, и связки зуба, занимающие пространство между цементом зубного корня и костной лункой. Таким образом, зубу обеспечивается некоторая подвижность, что очень важно для правильного распределения жевательной нагрузки. Во время активного жевания каждый зуб «пружинит» внутри лунки; благодаря этому свойству твёрдые ткани защищаются от чрезмерного истирания.
Жизнедеятельность периодонта поддерживается разветвленной сетью кровеносных и лимфатических сосудов, а также нервных волокон. Интересно, что периодонтальная ткань обладает достаточно высокой скоростью обновления, которая постепенно снижается с возрастом (при этом происходит и истончение волокон периодонта), вследствие чего у некоторых лиц преклонного возраста может наблюдаться выраженная подвижность, вплоть до выпадения, особенно при неправильном положении и чрезмерной нагрузке.
Важнейшими функциями периодонта можно считать:
- анатомическую (механостатическую) – благодаря периодонтальным связкам зуб надежно удерживается в костной лунке или альвеоле;
- распределительно-регулирующую – благодаря основному веществу периодонта с волокнами происходит равномерное распределение нагрузки на зуб при жевании;
- трофическую – благодаря развитой сети сосудов и нервных волокон;
- защитную создание антимикробного барьера и поддержания здорового тканевого равновесия;
- пластическую – благодаря способности периодонта восстанавливать собственную и окружающие ткани;
- сенсорную – благодаря разветвленной сети нервных волокон и окончаний.
Как проявляет себя периодонтит?
Воспалительный процесс, развивающийся сначала в твёрдых тканях зуба – эмали и дентине, постепенно распространяется на пульпу – внутреннюю структуру зуба; а пульпа неразрывна связана с периодонтом. В связи с особенностями строения тканей, окружающих зубы, признаки начальной воспалительной реакции периодонта обнаруживаются уже при кариесе. Однако, благодаря защитным свойствам клеток пульпы и периодонта – фибробластам, после устранения инфекции довольно быстро может произойти восстановление тканей периодонта. При отсутствии лечения наблюдается деструкция зубного связочного аппарата. В некоторых случаях отмечается гнойное расплавление кости, на языке профессионалов это называется костная резорбция и формирование кист. При таких проявлениях врач стоматолог уже диагностирует заболевание – периодонтит зуба.
Характер клинических проявлений периодонтита напрямую зависит от стадии и формы развития заболевания.
Стадии течения периодонтита следующие:
Острый периодонтит может длиться до 2 недель. В первые 2-3 дня нарастает уровень токсинов (интоксикация); может проявляться болью зуба, особенно при механической нагрузке и болевым синдромом ноющего характера средней интенсивности, без изменения внешнего вида десны. Через 2-3 дня происходит приток защитных клеток к месту воспаления и начинается стадия выраженной экссудации, т.е. отёк; болевой синдром становится более интенсивным, при механической нагрузке – резким, отдающим в рядом стоящие зубы. У зуба может усилиться подвижность. Через 5-7 дней на десне может формироваться свищ в проекции верхушки корня, неприятный запах изо рта. Может измениться общее состояние организма: ощущение слабости, головная боль, повышение температуры тела до 370-380. Известны случаи слабо выраженной острой формы периодонтита, когда боль и дискомфорт продолжаются несколько дней и носят периодический характер.
Хроническая форма периодонтита сменяет острую стадию. В этот период может уже быть сформирован свищевой ход или грануляционная киста, и далее воспалительный процесс может протекать бессимптомно, либо проявляться различными неприятными ощущениями и небольшой болезненностью при жевательной нагрузке на больной зуб и неприятным гнилостным запахом изо рта при обострении хронического гранулирующего периодонтита.
Различают следующие формы периодонтита:
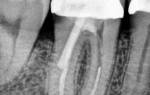
Фиброзный периодонтит – воспаление локализуется в области верхушки корня зуба. Чаще всего возникает в области зубов, ранее леченных по поводу кариеса; протекает бессимптомно и выявляется на рентгенологическом исследовании.
Гранулирующий периодонтит – от верхушки корневого канала формируется свищевой ход, через который периодически выделяется серозный или серозно-гнойный экссудат. На десне при этом определяется отверстие около 1-2 мм.
Гранулематозный периодонтит характеризуется формированием очага разрежения костной ткани округлой формы с четкими границами у верхушки корня.
Кто в наибольшей степени подвержен периодонтиту?
Чаще всего периодонтит развивается вследствие:
- бактериального инфицирования: например, пульпита зуба, либо вследствие неполного удаления пульпового распада из трудно проходимых коневых каналов;
- попадание инфекции возможно из окружающих периодонт тканей, как, например, при гайморите;
- травмы: чаще – ударов, некорректно поставленных и сильно завышающих пломб или коронок;
- медикаментозного воздействия: попадания в периодонт сильнодействующих и токсичных лекарственных средств при лечении пульпита, таких, как, например, мышьяк или формалин.
Что делать, если периодонтит внезапно себя проявил?
При любых тревожных проявлениях, включая зубную боль и внезапно возникший отек десен, или подозрениях на периодонтит необходимо срочно обратиться в стоматологическую клинику для точной диагностики и своевременного квалифицированного лечения. В противном случае возможны тяжелые осложнения, связанные с распространением очага инфицирования.
Плановое лечение периодонтита, прогноз лечения
Комплексная терапия периодонтита заключается в ликвидации воспалительного процесса в периодонте, для чего применяют медикаментозную терапию. Огромное значение для успешного лечения также имеет квалификация и опыт доктора.
Обычно плановое лечение периодонтита состоит из следующих этапов:
- рентгенологическое исследование зуба и периодонта;
- местное обезболивание;
- ликвидация кариозного распада, раскрытие полости зуба и последующая механическая и медикаментозная обработка зубных каналов;
- наложения лечебной пасты, способствующей рассасыванию кист и гранулем, а также последующему восстановлению костной ткани;
- герметичное закрытие зуба временной пломбой на срок около 2 недель;
- при устранении болевого синдрома и признаков острого воспаления – обтурация или пломбирование корневых каналов;
- постановка постоянной пломбы.
В случае неэффективности данной схемы лечения доктор может ставить вопрос о лечении зуба так называемым ретроградным доступом. Этапы рентроградного лечения периодонтита:
- выполнение анестезии;
- создание доступа к корню через десну, раскрытие верхушки корня,
- промывание костной зоны вокруг корня воспаленного зуба;
- пломбирование корня через верхушечное отверстие.
Для обеспечения качественного лечения требуется оснащение клиники дентальным микроскопом, который позволяет изучить топографию корневых каналов и выполнить медикаментозную и механическую обработку, спасти зуб с таким серьёзным воспалением.
Осложнения хронического периодонтита и их последствия
Большая опасность хронического периодонтита кроется в его практически бессимптомном течении, когда пациент может даже не подозревать о проблеме с зубами. Однако при этом могут возникать и развиваться следующие осложнения хронического периодонтита:
- образование свищей, а также кист, которые являются очагом инфицирования других органов и систем организма вследствие распространения инфекции по кровеносным и лимфатическим сосудам, вызывая, в свою очередь, заболевания суставов, сердца, одонтогенный сепсис);
- патологические челюстные переломы вследствие ослабления и истончения кости (чаще нижней челюсти);
- гайморит (воспаление придаточной пазухи носа);
- остеомиелит (гнойное расплавление кости у ослабленных пациентов).
Профилактика периодонтита
В качестве профилактических мероприятий по предупреждению периодонтита можно рекомендовать:
- регулярный осмотр у стоматолога каждые полгода;
- своевременное и качественное лечение кариеса и пульпита;
- восстановление зубного ряда для уменьшения и правильного распределения нагрузки на другие зубы при жевании;
- проведение всех лечебно-профилактических процедур только в отлично зарекомендовавших себя стоматологических клиниках.
Вас беспокоят неприятные ощущения в зубах и деснах? Не имеет смысла терять драгоценное время, испытывая дискомфорт! Опытные доктора медицинского центра «Шифа» быстро и профессионально определят причину Вашего недомогания, а также помогут спасти зубы с хроническим воспалением.
К заболеваниям зубов относятся не только воспалительные процессы, проходящие непосредственно в зубе, но и поражения тканей, окружающих зуб – кости, надкостницы или связочного аппарата. И в основном все поражения окружающих тканей влекут за собой потерю зубов.
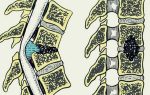
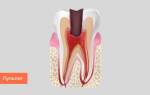
Воспаление надкостницы
Надкостница – это прокладка или соединительная ткань между костной тканью и зубом. Периостит – это воспаление надкостницы, также это заболевание принято называть «флюсом». Периостит очень легко обнаружить – на десне появляется шишка, как правило, заполненная гноем. Флюс – это очень серьезное заболевание, которое требует хирургического вмешательства, но ни в коем случае не самолечения.
Причинами появления флюса могут быть как различные травмы, которые вызвали гематому внутренних тканей, так и запущенный кариес или не доведенное до конца лечение зубов. Например, причиной флюса может стать пульпит, лечение которого пациент забросил на середине пути. Если врач не удалил нерв, а наложил, например, мышьяк или лекарственный препарат, следует обязательно повторно посетить стоматолога для удаления временной пломбы и установки постоянной, в противном случае нерв может начать воспаляться и даже загнивать, что неизменно приведет к воспалению надкостницы или костной ткани.
Периостит: симптомы
- боль в области десны
- появление шишки на десне
- повышение температуры тела
- опухоль щеки
Периостит: лечение
- обязательное удаление кариозной полости
- лечение или удаление воспаленного нерва зуба
- лечение каналов зубов
- удаление гнойного очага воспаления (как правило, хирургическим методом, который подразумевает разрезание десны и выпуск гноя наружу)
- пломбировка и протезирование поврежденного зуба
- одновременно с лечением зубов применяется медикаментозная терапия
При флюсе ни в коем случае нельзя лечиться самостоятельно! Образование гноя говорит о серьезном воспалительном процессе. При самолечении гнойный очаг может увеличиться и распространиться по всему телу. Народные методы применительны лишь для снятия боли и облегчения процесса лечения, но не более того.
Воспаление костной ткани
Следом за надкостницей идет костная ткань, в которой надежно фиксируется корень зуба. Воспаление костной ткани – это всегда очень серьезное заболевание, которое приводит к разрушению твердой кости и, соответственно, потере зуба. Периодонтит – это воспаление костной ткани, окружающей зуб. При периодонтите зуб не живой, поскольку бактерии сначала поражают корень и нерв зуба, а уже потом распространяются на костную ткань.
К основным причинам развития периодонтита относятся травмы зубов, а также острые кариес или пульпит, при которых нерв зуба погибает.
Периодонтит: симптомы
- острая боль
- наличие кариозных полостей на зубе
- неприятный запах изо рта
- подвижность зубов
- свищи на деснах (на самых тяжелых стадиях)
Мнение специалиста
Любовь Ивановна Копылова стоматолог-терапевт Стаж: более 10 лет Периостит – это заболевание, в ходе которого воспаление распространяется с одонтогенного или неодонтогенного очага на надкостницу альвеолярного отростка. Это не слишком распространенное стоматологическое заболевание – оно встречается примерно у 5% обращающихся в стоматологию пациентов. Наиболее часто диагностируется острый периостит (95%), в оставшихся пяти процентах случаев – хронический. Если имеет место пульсирующая или ноющая боль, опухлость щечной области, визуальное изменение участка десны – посещение врача для диагностики периостита является обязательным.
Периодонтит: лечение
- введение анестезии
- удаление кариозных полостей, остатков нервных окончаний – важный этап в лечение периодонтита, поскольку важно удалить все микробы, которые вызывают воспалительный процесс
- прочищение и антисептическая обработка каналов зубов
- наложение пасты, которая оказывает лечебное воздействие на костную ткань, проникая через корень зуба
- временное пломбирование зуба
- при подвижности зубов может потребоваться шинирование – то есть наложение шин с внутренней стороны зубов – такой метод одновременно с другим лечением позволит зафиксировать подвижные зубы относительно прочных соседних
- одновременно с лечением проводится медикаментозная терапия, которая позволяет восстановить структуру костной ткани и уменьшить воспалительные процессы в организме
Классификация, причины остеомиелита
Классифицировать остеомиелит можно:
- В зависимости от времени возникновения – первичный и вторичный при котором гнойный процесс переходит на кость с окружающих тканей или при продолжительном обнажении кости в отсутствии надкостницы.
- По происхождению – эндогенный (гематогенная инфекция), экзогенный (посттравматический, ятрогенный, огнестрельный).
- По течению – острый, подострый, хронический.
- По внешним проявлениям – со свищами, без свищей, с остеомиелитической язвой и др.
В практической деятельности гнойного хирурга чаще всего встречается хронический гематогенный и посттравматический остеомиелит. Реже встречается огнестрельный и послеоперационный остеомиелит. Острый гематогенный остеомиелит является проблемой детского возраста (мальчики болеют в три раза чаще девочек), в связи с чем, лечение данного заболевания происходит, в основном, в условиях детского стационара.
Хронический гематогенный остеомиелит – является стадией гнойно-некротичского процесса, которому, как правило, предшествует острая стадия. В 20-30% случаях встречаются первично-хронические формы остеомиелита (абсцесс Бродди, склерозирующий остеомиелит Гарра), которые встречаются у пациентов со сниженном иммунитетом при наличии «дремлющих» очагов инфекции. Типичной локализацией гнойного процесса при хроническом гематогенном остеомиелите являются бедренная и большеберцовая кости.
Посттравматический остеомиелит – хронический остеомиелит после открытых (неогнестрельных) повреждений костей и фактически представляет собой длительно незаживающую рану кости в результате гнойно-некротического осложнения открытого перелома (Никитин Г.Д., 2000).
По данным разных авторов посттравматический остеомиелит чаще всего локализуется на голени и стопе, где образуются наиболее обширные открытые повреждения костных структур.
Посттравматический остеомиелит после открытых переломов может протекать в двух вариантах – с консолидацией зоны перелома и с несросшимся переломом с образованием ложного сустава. В отличие от гематогенного остеомиелита при посттравматическом остеомиелите не происходит образования больших остеомиелитических полостей.
Симптомы остеомиелита
Симптомы различных форм хронического остеомиелита разнообразны и зависят от возраста больного, локализации, распространенности и длительности процесса. Одной из характерных особенностей хронического остеомиелита является его затяжное течение, сменяющееся периодами обострения и ремиссии. В период ремиссии больного, как правило, ничего не беспокоит. Местные изменения могут проявляться образованием свищей, остеомиелитических язв со скудным отделяемым.
В период обострения отделяемое из свищей и язв значительно увеличивается, изменяется его характер. Появляются общие симптомы воспалительной реакции (повышение температуры тела, тахикардия и др.) Период обострения нередко сопровождается развитием параоссальных флегмон, при которых могут отсутствовать характерные местные признаки гнойного воспаления. В некоторых случаях в воспалительный процесс могут вовлекаться крупные суставы. При этом появляются симптомы гнойных артритов.
Диагностика остеомиелита
Основным методом диагностики остеомиелита является рентгенологическое исследование. Обязательным является выполнение рентгенографии пораженного сегмента в нескольких проекциях. Однако для оценки распространенности деструктивного процесса в мягких тканях, возможности данного метода сильно ограничены. Для полной характеристики патологического процесса данных обычной рентгенографии, как правило, не достаточно. В большинстве случаев при исследовании крупных суставов и костей необходима компьютерная томография и МРТ, позволяющие выявить или уточнить распространенность деструктивных изменений и секвестров.
Радиоизотопная сцинтиграфия применяется для раннего выявления заболевания, позволяет установить приблизительные размеры и локализацию очага.
Для выявления гнойных затеков и параоссальных флегмон необходимо выполнение УЗИ исследования, позволяющего оценить объем и протяженность гнойно-некротического очага мягких тканей.
При наличии свищей обязательным является фистулография. Этот метод позволяет уточнить распространенность свищевых ходов в мягких тканях, костных структурах и объем патологической полости для адекватного выбора оперативного доступа.
Бактериологическое исследование служит для оценки качественного и количественного микробного состава гнойного очага.
Хирургическое лечение остеомиелита
1. Радикальные:
- краевая резекция пораженного участка,
- концевая резекция фрагментов длинной кости
- сегментарная резекция пораженного участка
- ампутация или экзартикуляция сегмента, содержащего пораженную остеомиелитом кость.
2. Условно-радикальные:
- Фистулсеквестрэктомия – иссечение свищевых ходов вместе с костными секвестрами
- Секвестрнекрэктомия – удаление секвестров из секвестральной коробки после остеотрепанации
- Фистулсеквестрнекрэктомия – удаление некрозов, секвестров, грануляций, рубцов и свищей в пределах здоровых тканей
- Трепанация длинной трубчатой кости с секвестрнекрэктомией
- Костно-пластическая трепанация с секвестрнекрэктомией и восстановлением костно-мозгового канала
После операций на костях часто образуются обширные дефекты тканей, требующие восстановительных операций, которые включают:
- Различные виды кожной пластики мягких тканей
- Пломбировка остаточной костной полости биопломбами
- Пластика костной полости тканями имеющими кровоснабжение. Чаще всего для пластики костных полостей используют мышечную пластику. При невозможности выполнения миопластики применяют пластику тканями на микрососудистых анастомозах.
- Замещение сегментарного дефекта длинной кости
- кожно-костным лоскутом на микрососудистых анастомозах
- методом внеочагового остеосинтеза (метод Илизарова): компрессионный остеосинтез, компрессионно-дистракционый остеосинтез, компрессионно-дистракционный остеосинтез с остеотомией
В некоторых случая, когда санирующие гнойный очаг, операции неэффективны, а сам гнойный очаг является источником сепсиса, когда отсутствует перспектива сохранения конечности необходимо прибегать к ампутации конечности. Так же ампутация конечности показана при малигнизации остеомиелитических язв.
В заключение стоит отметить, что проблема хронического посттравматического и гематогенного остеомиелита является сложной и до конца не решенной проблемой гнойной хирургии. Лечение должно быть комплексным, включающим консервативную терапию, активную хирургическую тактику, с радикальным удалением очага остеомиелита с последующим восстановительным этапом, состоящим из различных видов кожно-пластических операций и остеосинтеза.
Периодонтит — стоматологическое заболевание, которое представляет собой воспаление периодонта, пространства между костной тканью лунки и непосредственно зубом. Подобная патология способна достаточно быстро привести к утрате элемента зубного ряда и распространения гнойного процесса на окружающие ткани.
Чем опасен периодонтит
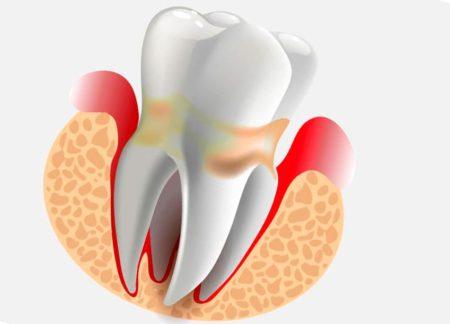
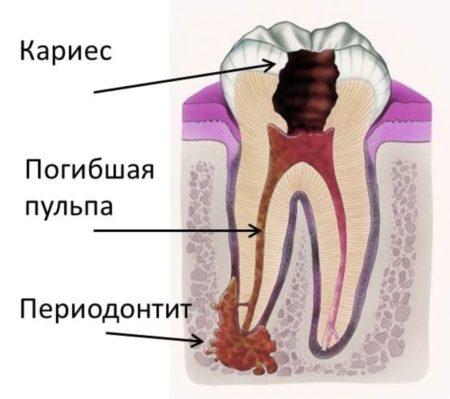
Воспаление периодонта — следующий за пульпитом этап распространения инфекции из кариозного зуба.
Очаг его находится на верхушке корня и представляет собой небольшую полость, заполненную гноем.
При отсутствии терапии инфекционно-воспалительный процесс распространяется на периодонт — промежуточные ткани, которые разделяют корни и шейку зуба и костные ткани десны.
Важно! Периодонт окружает всю поддесневую часть зуба и играет роль цемента, фиксирующего зуб в челюсти. При его повреждении вследствие периодонтита вероятность расшатывания и потери зуба возрастает многократно.
Чаще всего периодонтит локализуется у верхушечной части пораженного пульпитом корня. При отсутствии лечения воспаление распространяется дальше, охватывая всю поддесневую часть зуба. В процессе развития заболевания вокруг корней образуется гнойная полость, которая рано или поздно вскрывается на слизистые оболочки полости рта или на кожу лица. При переходе в хроническую форму периодонтит сопровождается постоянным нагноением с оттоком содержимого через свищ — длительно существующие протоки, стенки которых не срастаются.
Причины периодонтита
Этиология периодонтита в большинстве случаев связана с запущенными формами кариеса. При поражении пульпы воспаление переходит на корень зуба и далее по каналу распространяется на периодонт. Помимо этого причинами заболевания могут быть:
- травмы зуба — перелом или трещина корня, ушиб, скол коронки с последующим проникновением инфекции в пульпу;
- нарушение техники обработки корневого канала с травмированием тканей острыми инструментами;
- нарушение техники пломбирования канала корня с выходом пломбировочного материала за верхушку корня;
Стоматологу важно выяснить причину воспаления периодонта, чтобы подобрать оптимальные схемы лечения зуба и предупреждения рецидива.
Признаки
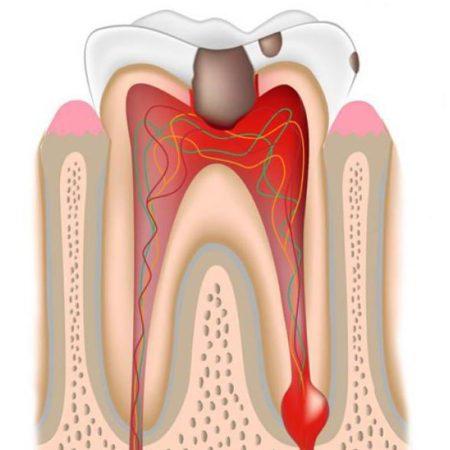
Клинические проявления воспаления периодонта зависят от формы заболевания.
При остром течении симптоматика ярко выражена, нередко сопровождается формированием болезненного абсцесса на десне, флюса (глубоко расположенного абсцесса с интенсивным отеком мягких тканей десны и лица), повышением температуры тела и т. д. Острое воспаление может протекать в двух формах:
- Серозный периодонтит протекает без образования гнойной полости. Сопровождается постоянными ноющими болями, которые не усиливаются при прикосновении к зубу или надкусывании пищи.
- Гнойный периодонтит сопровождается образованием абсцесса. Сопровождается острыми, распирающими или пульсирующими болевыми ощущениями, интенсивность которых может меняться. На десне возле больного зуба заметен флюс, опухают мягкие ткани лица на пораженной стороне. Подвижность зуба увеличена, боль усиливается при надкусывании и прикосновении к зубу.
При хронической форме периодонтит протекает не так ярко, как острый. Существует три формы заболевания:
- Фиброзный, симптомами которого становятся вялотекущее воспаление без формирования абсцесса и свищей. Боли при такой форме возникают редко. Внешний признак — изменение цвета эмали на серый, изменение ее прозрачности. Признаки воспаления видны только на рентгене.
- Гранулематозный, симптомами которого становится периодическое формирование абсцесса. По мере его «созревания» на десне открывается проток, из которого изливается гнойное содержимое. Такие протоки могут образовывать постоянные незаживающие свищи. На рентгеновских снимках такая форма периодонтита выглядит как очаг диаметром до 5 мм на верхушке корня.
- Гранулирующий, симптомами которого являются хроническая зубная боль, усиливающаяся при надкусывании твердой, горячей или холодной пищи больным зубом. Десны возле зуба постоянно отечные, гиперемированы. Отверстие свища может открываться как на слизистую полости рта, так и на коже лица.
Симптомы любой формы периодонтита склонны ослабевать при очищении гнойной полости от содержимого.
Важно знать! Основным отличием периодонтита от пульпита является характер боли. При пульпите она острая, мучительная, напоминающая разряды тока, усиливающаяся при контакте больного зуба с твердыми частицами пищи, горячим или холодным воздухом.
Диагностика
Для постановки диагноза периодонтит опытному стоматологу достаточно провести осмотр ротовой полости пациента. Наличие свищевых отверстий, воспаления десны вокруг зуба и наличие типичной для периодонтита симптоматики поможет распознать болезнь. Для дифференцирования патологии с пульпитом и пародонтозом используют:
- рентгенографию зуба — на снимках будет видно разрежение пародонта, наличие гнойного очага, гранулемы или кистозного новообразования у верхушки корня;
- КТ — более информативный метод лучевой диагностики, позволяющий получить трехмерное детализированное изображение зуба и окружающих его тканей, на котором будут видны границы воспаления периодонта, а также определятся его источники.
Способы и этапы лечения
Лечение периодонтита разделено на несколько этапов. Первым и самым важным является депульпирование зуба — удаление некротических тканей из корневого канала, его механическая обработка и расширение, обработка антисептическими и противовоспалительными препаратами.
Важно! Если зуб, пораженный периодонтитом, был ранее запломбирован, врачу предстоит удалить из канала пломбировочные материалы и вновь провести его обработку и подготовку.
В дальнейшем проводится консервативное или хирургическое лечение периодонтита.
Консервативная терапия
Для консервативного устранения периодонтита используются местные средства, которые врач помещает в подготовленный корневой канал. Чаще всего это пасты длительного действия с антисептическим и противовоспалительным эффектом «Калосепт» или «Метапекс». Их оставляют в канале на 2-3 недели, а при обширном поражении зуба периодически обновляют в течение 2-3 месяцев. Дополнительно назначают антибиотики, полоскание ротовой полости антисептическими (хлоргексидином, Мирамистином и т. д.) или солевыми растворами, отварами трав и т. д.
Важно! В процессе лечения выполняют снимки, на которых будет видна динамика. Если воспаление купировано, можно завершить лечение пломбированием.
Хирургическое лечение
К хирургическим методам лечения периодонтита прибегают при отсутствии положительной динамики, крупном очаге воспаления у верхушки корня зуба (больше 10 мм в диаметре), при невозможности провести депульпирование и очистку корневых каналов (ранее установленные в них гуттаперчи, культевые вкладки и т. д.).
Применяется несколько методов хирургического лечения периодонтита:
- резекция верхушки корня зуба — отсечение трети корня с гранулемой через разрез на десне;
- гемисекция —удаление всего корня с окружающими корень тканями;
- ампутация корня — удаление корня с сохранением коронки;
- сепарация — удаление корня вместе с частью коронки;
- реплантация — удаление зуба и его последующее лечение вне ротовой полости, и последующее приживление его на прежнее место.
Перечисленные методики позволяют сохранить зуб на определенный промежуток времени. Если они невозможны из-за разрушения большей части коронки, перфорации корней, стремительного распространения инфекции и некроза костной ткани, проводят радикальное удаление зуба с последующей обработкой лунки антисептиками, выскабливанием гранулемы и заполнением полости средствами, стимулирующими образование костной ткани.