 Вторичная катаракта – это не самостоятельное заболевание, а осложнение, возникающее в некоторых случаях после проведения операции по удалению первичной катаракты.
Вторичная катаракта – это не самостоятельное заболевание, а осложнение, возникающее в некоторых случаях после проведения операции по удалению первичной катаракты.
При появлении такого последствия пациентам назначается повторное оперативное вмешательство – лазерная дисцизия, которая заключается в лазерном удалении участков развивающегося помутнения остатков тела хрусталика.
Симптомы вторичной катаракты
В глазу, в котором была удалена первичная катаракта, эта патология уже не может развиться еще раз.
Ее оставляют для имплантации в нее интраокулярной линзы, выполняющей роль фокусирующего элемента.
По статистике у каждого пятого прооперированного пациента с катарактой спустя какое-то время вновь начинаются проблемы со зрением на фоне развития фиброзной ткани и воспалительных процессов в капсульном мешке.
Это и есть вторичная катаракта, которая характеризуется следующими симптомами:
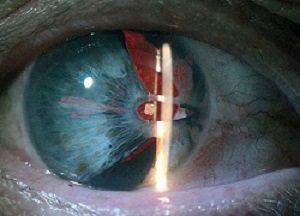 снижение остроты зрения;
снижение остроты зрения;- появление перед глазами тумана и оптических пятен;
- снижение показателей цветовосприятия;
- потеря у видимых объектов четких форм.
Интересно, что у молодых пациентов вероятность развития вторичной катаракты гораздо выше, чем у пожилых людей.
Это объясняется тем, что прооперированные ткани больше приспособлены к регенерации, но эти восстановительные процессы и приводят к образованию рубцовой ткани.
Но если у пациента старшей возрастной категории такие патологические процессы начались – протекают они гораздо быстрее, при этом вероятность перехода патологических процессов на второй глаз будет выше.
Когда назначают лазерную дисцизию?
В случае со вторичной формой существуют определенные показания для проведения такого повторного вмешательства, и среди них:
- существенное снижение зрения в послеоперационный период;
- вторичное помутнение капсулы хрусталика;
- быстрое образование в прооперированных органах зрения фиброзной ткани.
 В детстве дополнительными показателями также являются развитие косоглазия, новообразования в области зрачка, мешающие нормальному доступу света к сетчатке и отсутствие возможности четко фиксировать взгляд.
В детстве дополнительными показателями также являются развитие косоглазия, новообразования в области зрачка, мешающие нормальному доступу света к сетчатке и отсутствие возможности четко фиксировать взгляд.
Противопоказания к операции
К ним относятся:
- отек макулы сетчатки глаза;
- полное прилегание вживленной линзы с капсулой;
- отечности роговой оболочки и образование на ней фиброзных тканей;
- воспаления радужки;
- неоваскуляризация (разрастание патологической сосудистой ткани) в зрачковой мембране.
Но даже при отсутствии этих противопоказаний выполнение дисцизии возможно только по прошествии трех месяцев после основной операции, если хрусталик удален без замены на искусственный имплант, или спустя полгода после вживления интраокулярной линзы.
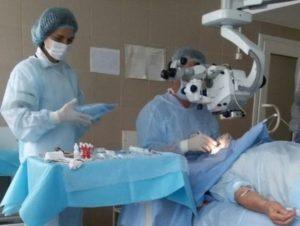
Особенности операции и ее проведения
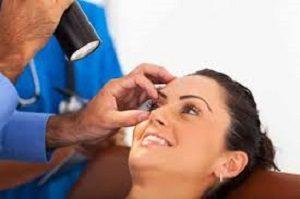 Операция выполняется под местной анестезии и при предварительном закапывании мидриатических препаратов (циклопентолат, тропикамид, фенилэфрин).
Операция выполняется под местной анестезии и при предварительном закапывании мидриатических препаратов (циклопентолат, тропикамид, фенилэфрин).
Такие средства необходимы для расширения зрачка, чтобы специалист лучше видел заднюю капсулу глаза.
В ходе операции используется YAG-лазер (твердотельный лазер), посредством которого в задней капсуле глаза прожигается отверстие и через нее удаляются помутневшие участки ткани капсулы.
Весь процесс занимает несколько минут и не требует госпитализации пациента: в течение последующих двух часов человек может уже покинуть клинику без необходимости накладывая швов.
Прогнозы лечения
При такой операции в 98% случаев зрение у пациента полностью восстанавливается в течение первых двух дней при условии, что не было обнаружено никаких других сопутствующих патологий.
 Все возможные отклонения или осложнения наблюдаются крайне редко и хорошо диагностируются.
Все возможные отклонения или осложнения наблюдаются крайне редко и хорошо диагностируются.
А при своевременном обращении к врачу их легко устранить, поэтому лазерная дисцизия характеризуется как оперативное вмешательство с максимально благоприятным прогнозом.
Возможные осложнения
Среди возможных осложнений чаще встречаются инфекционные поражения в случаях, когда непосредственно во время процедуры в органы зрения попадают патогенные микроорганизмы.
В случае, если такое осложнение развивается – необходимо обратиться в медицинское учреждение в первый же день, в противном случае возможно не только необратимое ухудшение зрения, но и его утрата.
К другим негативным последствиям относятся:
- Внутриглазные кровоизлияния.
Учитывая, что специалист делает микроскопические надрезы и с применением высокоточной аппаратуры, это происходит крайне редко.
При этом глубоко заложенные сосуды не затрагиваются, и возможно лишь повреждение кровеносной системы роговой оболочки. - Внутриглазные воспаления.
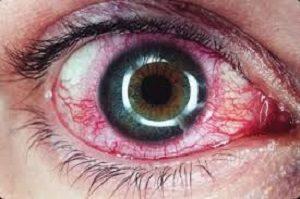 Осложнение проявляется в виде отечности в области надреза, но в большинстве случаев это плановое и временное нарушение, которое проходит естественным путем.
Осложнение проявляется в виде отечности в области надреза, но в большинстве случаев это плановое и временное нарушение, которое проходит естественным путем. - Образование небольшого количества слизистых выделений.
Само по себе это не опасно, но пи таких условиях на поверхности глаза и под ней может образоваться благоприятная для размножения бактерий среда.
В результате возникают инфекционные воспаления, которые без лечения приводят к потере зрения. - В некоторых случаях в ходе манипуляций над поверхностью глаза у пациента может развиться астигматизм, обусловленный изменением формы роговой оболочки.
Обычно в таких случаях меры удается принять сразу, в частности – хирург накладывает дополнительные швы.
В результате спустя несколько дней или недель астигматизм проходит.
Стоимость операции
Если делать операцию в том же медицинском учреждении – цена такого лечения может быть меньше на 2-3 тысячи рублей.
Полезное видео
Из данного видео вы узнаете, как выглядит вторичная катаракта после замены хрусталика:
Лазерная дисцизия – современный метод устранения вторичной катаракты, который позволяет быстро исправить ситуацию.
Но от пациента требуется в установленные специалистом сроки проходить контрольные обследования для своевременного выявления и лечения этого осложнения.
При несоблюдении этого требования патология может прогрессировать и на определенном этапе возникающие нарушения зрения устранить уже невозможно.