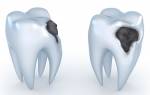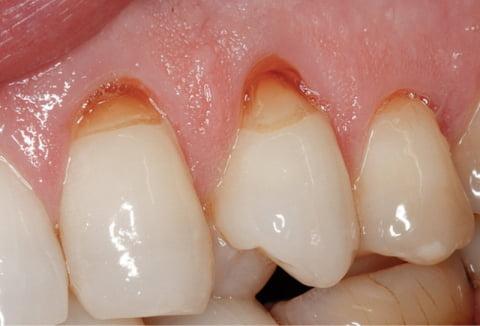
Не всегда патологии твердых тканей зубов являются следствием кариеса и других воспалительных процессов. Клиновидный дефект зуба только внешне напоминает застарелое кариозное поражение. Механизм развития этой патологии другой, и изучен не до конца.
При клиновидном дефекте на месте, где зубная коронка примыкает к десне, деформируется эмаль. Вначале это шероховатая матовая лунка, затем плоскости поражения смыкаются и по форме напоминают клин (букву V).
Почему развивается клиновидный дефект зубов пока неизвестно. Есть несколько теорий и все они рассматривают излишнюю нагрузку на зубную эмаль.
Почему на зубах образуются клинья и что с этим делать
Дефект может развиться как на верхней, так и на нижней челюсти, на одном или нескольких зубах. Чаще всего страдают клыки и премоляры — а именно они испытывают большую жевательную нагрузку. Заболевание развивается постепенно и незаметно. Со временем дефект углубляется в дентин, и человек чувствует боль. Если проблему продолжать игнорировать, основание зуба истончается настолько, что может переломиться.
Клиновидный дефект появляется у людей разного возраста, в том числе — у подростков. Однако, чем старше человек, тем больше риск развития патологии.
Момент появления клиновидного дефекта невозможно отследить самостоятельно. Но если проходить регулярные осмотры у стоматолога, лечение будет начато вовремя и пройдет с минимальными затратами времени и средств.
На первый взгляд клиновидный дефект можно перепутать с пришеечным кариесом. Пораженные зубы отмечены пятнами и углублениями треугольной формы, в острой стадии развития — до 4 мм в глубину.
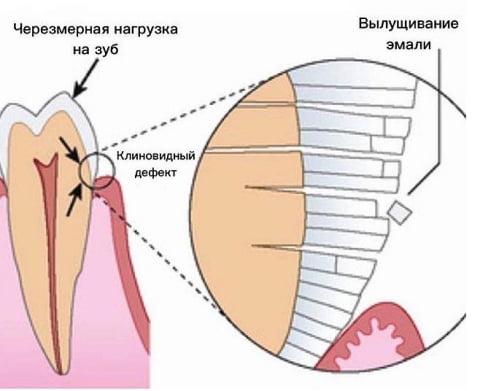 Насчет того, откуда на зубах возникают клинья, есть три общепризнанные теории:
Насчет того, откуда на зубах возникают клинья, есть три общепризнанные теории:
- Химическая. Виновник — агрессивные кислоты из пищи, напитков и возникшие вследствии нарушения кислотного баланса полости рта.
- Механическая. Дефект вызывает нагрузка извне.
- Физико–механическая. Патология развивается в ответ на неправильную жевательную нагрузку.
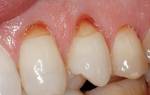
Как выглядит клиновидный дефект
Патология поражает наиболее заметные зубы. Клиновидная выемка появляется на внешней, выпуклой стороне зуба — чаще на симметричных зубах челюсти. Прогрессирующий клиновидный дефект легко разглядит даже непрофессионал — на гладкой блестящей зубной эмали выделяются матовые участки в форме треугольника. Чем более запущено заболевание — тем ярче пигментация клина, от белесо–желтой до коричневой.
Причины развития патологии
Причин появления клиновидного дефекта достаточно много. Среди них
- Агрессивная чистка зубов. Речь о излишне сильном давлении на зубы, хаотичном движении зубной щетки. При ежедневном уходе щетку нужно направлять сверху вниз мягкими счищающими или круговыми движениями. Если тереть зубы горизонтально — вы травмируете эмаль. Не используйте щетки с жесткой щетиной.
- Воздействие кислот, которые поступают с пищей. Их поставщики — цитрусовые соки, газировка. Кислота нарушает естественную защиту зубов и эмаль быстрее стирается при чистке зубов, пережевывании пищи.
- Неправильный прикус. В этом случае нагрузка между зубами распределяется неправильно и дополнительное давление приходится на область перехода коронки к корню зубов. Дополнительные факторы риска — бруксизм (скрежет зубами), дистония жевательной мускулатуры, дефекты зубного ряда.
- Частое отбеливание зубов. Эмаль разрушают не только бесконтрольные домашние отбеливания соком лимона, содой и подручными абразивными веществами, но профессиональные процедуры, если их проводить чаще, чем 1–2 раза в год. Чтобы не стать обладателем истирающейся в пришеечной области зубной эмали, замените частые отбеливания на реминерализацию и фторирование.Отбеливающие пасты тоже нельзя применять постоянно. Они отлично работают курсами, продолжительностью не более 30 дней, 1–2 раза в год.
- Болезни ЖКТ и гормональный дисбаланс. Повышенная кислотность желудка может ослабить эмаль и привести к образованию клиновидного дефекта. В группе риска и женщины старше 40-летнего возраста — гормональная перестройка влечет вымывание кальция.
- Заболевания десен. При пародонтите и пародонтозе обнажаются шейки зубов и их тонкую эмаль разрушают кислоты, бактерии зубного налета.
- Злоупотребление алкоголем и курение. Спиртные напитки и табачный дым агрессивны по отношению к микрофлоре рта. Это приводит к деминерализации и разрушению зубов.
- Частое употребление твердой пищи.
- Некорректное лечение у ортодонта.
- Наследственность.
- Химиотерапия при лечении онкологических заболеваний.
Стадии развития клиновидного дефекта
Клиновидный дефект развивается постепенно. Можно выделить такие стадии развития процесса:
- Первые изменения эмали. Небольшой участок у основания зуба слегка темнеет и утрачивает блеск. Со временем на нем появится пигментация. На этой стадии разглядеть будущий дефект можно только при помощи специального прибора.
- Поверхностное поражение. У основания зуба заметна трещинка, в самой широкой своей части не превышающая 3,5 мм. Десна проседает, оголяется шейка зуба. Пациенту неприятна слишком горячая или холодная пища, но болезненность быстро проходит.
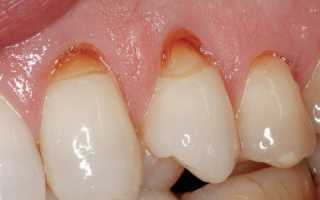
- Прогрессирующая стадия. Клиновидный дефект углубляется до 4 мм, становится желтовато-коричневым, матовым. Форма треугольника уже отчетливо просматривается — две пораженные плоскости зуба сходятся под углом 45 градусов. Зубы болезненно реагируют на температурные раздражители, кислую пищу. Пациенту больно чистить зубы. Он ощущает дефект как некую ступеньку в основании зуба, где задерживаются остатки мягкой пищи. На этой стадии больной зуб уже заметен окружающим при улыбке и разговоре.
- Запущенная форма. Эмаль истончается, поражен дентин, а в сложных случаях — даже пульпа. Клин углубляется до 0,5 см, шейка зуба обнажена. Если разрушения достигли пульпы, воспаляется нервно-сосудистый пучок зуба. Появляется острая приступообразная боль, зуб реагирует на температуру и вкус пищи, прикосновения, процесс жевания и доставляет много неудобств.
Диагностика
Клиновидный дефект зуба обычно выявляет стоматолог в ходе планового осмотра или лечения. Он оценивает расположение и форму патологии, плотность ткани зуба. Важно подтвердить, что мы имеем дело не с эрозией зубов, поверхностным, пришеечным кариесом или некрозом эмали.
Врач исследует стоматологический статус пациента (гигиена полости рта, количество пораженных кариесом, пломбированных и удаленных зубов, состояние десен) и проведет термопробу. Это реакция зуба температурные раздражители.
При установке диагноза помогает витальное окрашивание: клиновидный дефект хорошо окрашивается раствором йода, но сохраняет цвет при обработке метиленовым синим. Также важно определить какие есть патологии прикуса и как они влияют на возникновение патологии.
Чтобы исключить влияние соматических заболеваний, врач может направить пациента к эндокринологу и гастроэнтерологу.
Лечение
При лечении клиновидного дефекта зуба врач сначала восстанавливает его целостность, затем проводит профилактику его дальнейшего разрушения. К лечению клиновидного дефекта при необходимости подключаются стоматологи узких специализаций: терапевты, ортодонты, ортопеды.
Восстановить состояние зуба помогут:
- Установка пломб. Врач удаляет измененные ткани в пришеечной зоне, а на их место устанавливает пломбировочный материал. При восстановлении средних и сложных дефектов врач использует жидкотекучий композит светового отверждения, компомерные материалы. Они достаточно эластичны и могут частично компенсировать нагрузку на зубы. Лучшие пломбы устанавливают в сэндвич–технике: нижний слой изготавливают из стоматологического цемента, верхний – из композитных материалов. Для лучшей эстетики врач может предложить установить керамические виниры.
- Фторирование и реминерализация. Процедуры восстанавливают содержание минералов в эмали, это оздоравливает зуб и тормозит процесс разрушения;
- Протезирование. Если зуб сильно разрушен и существует риск перелома в основании коронки, врач будет вынужден установить протез. Обычно это несъемное протезирование из металлокерамики или при помощи керамических коронок.
Если клиновидный дефект только начал развиваться, затормозить процесс помогут:
- Реминерализующая терапия. На пораженную часть накладывают аппликации с препаратами кальция и натрия, пациенту рекомендуют курсовой прием витаминосодержащих комплексов. Курсы реминерализации нужно повторять регулярно и помогают они только на начальном этапе заболевания;
- Фторирование. Действенно при глубоких повреждениях эмали, аппликации с препаратами фтора запечатывают канальца ткани зуба, снижают его чувствительность;
- Терапия лазером. Уменьшает чувствительность зубов, сдерживает развитие заболевания. Лечить лазером рекомендовано для беременных и кормящих женщин и пациентов с аллергией.
Для домашнего ухода врач порекомендует пасты и гели, обогащенные специальным минеральным составом.
Как предупредить развитие дефекта
Если клиновидный дефект не лечить, заболевание будет развиваться и зуб разрушится. А методы лечения имеют свои недостатки, недостаточно долговечны и не гарантируют, что патология не захватит соседние зубы.
Чтобы избежать неприятного заболевания, нужно учесть факторы риска, бережно относиться к собственному здоровью и состоянию зубов.
Важнейшие меры профилактики:
- правильно чистить зубы и подбирать средства гигиены полости рта;
- регулярно проходить обследование в хороших стоматологических клиниках;
- доверять манипуляции на зубах только проверенному ортодонту;
- вовремя исправить прикус;
- своевременно лечить заболевания пародонта;
- исключить газировку и кислые соки. Питаться свежими продуктами, содержащими достаточно витаминов и полезных минералов;
- вовремя выявлять и лечить заболевания ЖКТ, нервной и эндокринной систем.
Содержание
В наше время очень сложно найти взрослого человека, который ни разу в жизни не лечил зубы. Основная причина обращений к стоматологу – это кариес, который разрушает зуб и вызывает у пациентов болевые ощущения. Запущенный кариес служит часто приводит к удалению зуба, что в конечном итоге влияет на состояние организма в целом. Широкая распространенность данного заболевания делает его одним из самых социально-значимых. Поэтому так важно каждому из нас знать, что такое кариес, как с ним бороться и как предотвратить его возникновение.
Что такое кариес?
С латинского языка слово «кариес» переводится как «гниение». При кариесе медленно, постепенно и практически неотвратимо из эмали зуба вымывается кальций, вследствие чего эмаль разрушается. Затем страдает органическая основа зуба, в ней образуются полости, а за ними – воспаления пульпы (внутренней ткани зуба, снабжающей его кровеносными сосудами и нервными волокнами) и периодонта (соединительной ткани, удерживающей зуб). Причины для возникновения и развития этого заболевания комплексные. Играют роль и общее состояние организма, и образ жизни, и состояние окружающей среды.
Причины возникновения кариеса
Большинство стоматологов в последнее время склоняется к мысли о том, что кариес возникает вследствие изменения кислотно-щелочного баланса на поверхности зуба. Излишнее, разрушительное количество органических кислот образуется в процессе брожения углеводов. Выделены конкретные виды стрептококков, которые вызывают это брожение. Отметим, что все это происходит под зубным налетом.
Итак, вы в зоне риска, если являетесь носителем названных бактерий, потребляете много углеводов и, к тому же, если поверхность ваших зубов от природы восприимчива к кариесу.
Есть несколько стереотипов, бытующих в народном сознании, о причинах возникновения кариеса. В частности, иногда утверждают, что появлению кариеса способствует употребление очень кислых продуктов, например, лимонов. Прямой зависимости нет, однако кислоты действительно могут повреждать эмаль и тогда зуб становится доступнее для кариеса.
Что влияет на развитие кариеса зубов?
Будем исходить из того, что избежать возникновения кариеса не удалось. Он поселился в вашем зубе. Насколько быстро будет происходить разрушения зуба? Это зависит от целого ряда факторов, среди которых важнейшие:
- Избыток тех же зловредных углеводов, особенно сахара в пище.
- Нерегулярное удаление (или неудаление) зубного налета.
- Употребление мягкой пищи. Если приходится жевать твердую пищу, зубной налет очищается естественным образом.
- Недостаточное количество витаминов и минералов в пище.
- Недостаток фтора в организме. Не случайно он входит в состав почти всех зубных паст. В некоторых странах фтор добавляют в питьевую воду.
- Наследственная предрасположенность к кариесу.
- Ослабленный иммунитет.
- Наличие отдельных заболеваний (цинга, рахит, остеохондроз, экссудативный диатез, сахарный диабет).
- Употребление ряда лекарств, влияющих на вязкость и выделение слюны, например, вызывающих сухость во рту.
В случае наличия у вас перечисленных факторов кариес может развиться в течение пары месяцев. Когда данные факторы сведены к минимуму, на развитие кариеса может уйти до четырех лет.
Этапы развития и симптомы
В своем развитии кариес проходит следующие этапы, в зависимости от глубины поражения тканей зуба:
- Кариозное пятно. Начальная стадия, когда эмаль зуба меняет цвет.
- Поверхностный кариес. Пятно становится шершавым. Зуб реагирует на горячую и холодную пищу, на сладкое и кислое (впрочем, не всегда).
- Средний кариес. Кариес проникает глубже, в дентин – ткань, которая находится под эмалью. Боль становится более острой и продолжительной.
- Глубокий кариес. Кариес проникает к границе дентина и пульпы (нерва).
Если зуб не лечили, могут возникнуть осложнения: пульпиты и периодонтиты.
И уж совсем печально, когда возникшая инфекция распространяется на близлежащие органы и ткани, а иногда и на весь организм. Случаи летального исхода, первопричиной которого стал вовремя не вылеченный кариес, увы, известны.
Диагностика
В ряде случаев, используя зеркало и анализируя собственные ощущения, диагноз «кариес» пациент может поставить себе сам. Однако существуют случаи, которые правильно оценить может только специалист. Речь идет о начальной стадии, когда симптомов практически нет, но врач, используя современные диагностические средства, обнаружит первые признаки заболевания. На более поздних этапах важно отличить кариес от других заболеваний зуба, что также входит в компетенцию дипломированного врача. Мы же рассмотрим те симптомы, на которые должен обратить внимание сам пациент.
Первый симптом – изменение цвета зубной эмали. На поверхности зуба появляются пятна темно-коричневого или, напротив, чересчур белого цвета. Особенно внимательно присмотритесь к участкам около пломб. Также не оставьте без внимания тот факт, что зуб начал реагировать на горячее-холодное. Еще один нехороший признак – это повреждение зубной нити при ее использовании: возможно, кариес развивается с невидимой стороны зуба. При обнаружении подозрительных симптомов следует незамедлительно обратиться к врачу. К сожалению, статистика показывает, что самостоятельно обнаружить кариес удается только десяти пациентам из ста.
Лечение кариеса
Лечение кариеса зубов – хирургическое, зависит от степени поражения.
На начальной стадии, стадии пятна, лечить зуб проще всего. Врач удаляет пятно, а на зуб наносит специальную минеральную пасту, включающую фторид натрия и глюконат кальция.
Лечение поверхностного кариеса зависит от его локализации. Возможно, потребуется пломбировка зуба. Проводится такая же реминерализация, как на предыдущем этапе.
При среднем кариесе пораженный участок зуба удаляется, проводится медикаментозная обработка и ставится пломба.
Глубокий кариес требует такого же лечение, только оно затрагивает большую площадь. В завершение больному может потребоваться коронка на пролеченный зуб.
Лечение осложненного кариеса обусловлено типом осложнения. При лечении пульпита, например, приходится удалять нерв. Возможно назначение антибиотиков. В некоторых случаях единственное, что можно сделать, — это удалить зуб.
Конечно, ученые во всем мире работают над тем, как остановить разрушительное действие кариеса медикаментозными, то есть не хирургическими средствами. Сейчас появились интересные данные по лечению кариеса особыми гормонами. Но эти методы пока находятся на стадии эксперимента и в общую практику не вошли.
Профилактика
Теперь четко сформулируем правила профилактики кариеса.
Прежде всего соблюдаем гигиену полости рта:
- Чистим зубы щеткой 2 раза в сутки не менее 2-3 минут.
- Используем зубную нить для очистки межзубных пространств.
- Используем зубную пасту, содержащую фтор.
- Применяем ополаскиватели, содержащие хлоргексидин, для подавления патогенных бактерий.
Организуем правильное питание:
- Ограничиваем употребление сахара. Отказываемся от сладкого между основными приемами пищи. Не едим сладкое перед сном.
- Употребляем пищу, богатую витаминами и минералами.
- После основного приема пищи съедаем свежий овощ и фрукт.
- Можно употребить после еды не содержащие сахара жевательные резинки.
Ведем правильный образ жизни. Полноценный сон, достаточное пребывание на свежем воздухе, отсутствие стрессов, умеренные физические нагрузки укрепляют весь организм, и противостоят кариесу в том числе. И обязательно, не реже одного раза в год, посещаем стоматолога!
Некоторые дополнительные факты
Просто так, по истечении какого-то времени, пломбы менять не требуется. Пломба может оставаться у вас всю жизнь. Причина для замены: поломка пломбы или зуба, а также кариес, возникший у пломбы.
Небольшой кариес проходит бессимптомно. Дожидаясь появления боли, вы тем самым обрекаете себя на более дорогостоящее и сложное лечение.
В пролеченном зубе кариес останавливается. Он может вернуться через некоторое время, если отошла пломба и в получившееся пространство между пломбой и зубом стали проникать бактерии.
Часто кариес возникает в тех местах, до которых трудно добраться щеткой, к примеру, в межзубных пространствах. Поэтому мы так настойчиво советуем вам употреблять зубную нить.
Любые трещинки в зубах, обломки зубов – в зоне риска.
Не всякая чувствительность зубов свидетельствует о кариесе. Она может быть вызвана, например, заболеванием десен, при котором оголяется корень зуба. В любом случае, назвать причину сможет только врач.
При обнаружении кариеса молочных зубов, их рекомендуют по возможности лечить, а не удалять. Ведь молочные зубы сохраняют место для коренных. При отсутствии молочных коренные зубы могут расположиться неправильно.
Резюме
Подводя итоги сказанному, повторим, что на возникновение и развитие кариеса влияют многие факторы, в том числе образ жизни, привычки питания, соблюдение личной гигиены. Диагностировать кариес своими силами сложно, поэтому для профилактического осмотра лучше регулярно посещать врача. Лечение кариеса в наши дни существует только хирургическое. На народные методы полагаться не стоит. Чем раньше вы обратитесь к врачу, тем меньше проблем возникнет при лечении.
[Всего голосов: 26 Средний: 4.8/5] Дата обновления: 2019-05-14
Кариес — патологический процесс, который возникает в твердых тканях зубов и приводит впоследствии к их разрушению. Считается самым распространенным в мире стоматологическим заболеванием, поскольку болеют им около 93% человек. Статистические данные также подтверждают и то, что около 95-98% взрослых прибегают к пломбированию зубов из-за кариеса. Менее всего заболевание распространено в экваториальных странах. Наибольшее количество больных зафиксировано в странах Скандинавии, Европы и Северной Америки.
Учеными было разработано несколько классификаций кариеса. В частности, Всемирная организация здоровья выделяет кариес дентина, эмали, цемента, приостановившийся кариес и одонтоплазию. Кариес может быть осложненным и неосложненным. К осложненным разновидностям заболевания относят пульпит (воспаление в мягких тканях зуба, которое может распространяться на челюсти) и периодонтит (воспаление тканей, которые окружают корень зуба).
К разновидностям неосложненного кариеса относят следующие: стадия пятна (поверхностное поражение эмали, на которой появляется небольшое меловое пятно), средний (воспалительный процесс затрагивает дентин и эмаль), поверхностный (характеризуется слабым повреждением эмали), глубокий (патологический процесс распространяется на пульпу). Классифицируют патологию также зависимо от времени ее возникновения: первичный кариес развивается на вполне здоровом зубе, а вторичный — под пломбой зуба, который уже лечили.
Механизм появления кариеса
Механизм возникновения кариеса довольно сложный, поскольку помимо активного воздействия микроорганизмов и ферментирования углеводов в нем также участвует множество предрасполагающих факторов. Кариес представляет собою вялотекущий процесс, который может длиться несколько лет. К основным факторам, которые могут его провоцировать, относят следующие:
- гигиена ротовой полости — на зубах постоянно скапливается налет, который нужно ежедневно утром и вечером удалять зубной щеткой, поскольку в ином случае вероятность возникновения кариеса увеличивается;
- особенности строения зубов — зубной налет обычно скапливается в зубных щелях и создает благоприятные условия для брожения микробов;
- количество слюны — регулярное очищение ротовой полости от микроорганизмов осуществляется с помощью большого количества слюны, поэтому обратный процесс может спровоцировать благоприятные условия для прикрепления различных бактерий к поверхности зубов;
- рацион питания — кариес может быть спровоцирован богатой углеводами пищей и низким содержанием в ней витаминов, что ведет к ослаблению зубной эмали;
- наследственная предрасположенность — у детей, чьи родители имеют проблемы с зубами, высокий риск заболевания кариесом;
- состав слюны — патологический процесс может быть вызван снижением в слюне количества антител, уничтожающих микробы;
- состояние организма — ослабленный в результате голоданий, стрессов, очагов воспаления, инфекций и других факторов организм больше всего подвержен развитию кариеса.
Профилактика кариеса зубов
Профилактика кариеса предусматривает устранение провоцирующих факторов и повышение кариесрезистентности тканей. Для предотвращения заболевания необходимо:
- ограничить потребление сахара;
- правильно чистить зубы;
- регулярного ухаживать за ротовой полостью;
- покупать пасты, содержащие фтор;
- полоскать рот раствором хлоргексидина и специальными ополаскивателями;
- посещать стоматолога два раза в год;
- употреблять ежедневно клисит в виде жевательных резинок.
Важное место в профилактике кариеса занимает правильное питание. Обусловлено это тем, что основной причиной развития заболевания ученые считают чрезмерное потребление сахаров. Поэтому с ранних лет необходимо ограничить количество углеводов в рационе и заменить сахар продуктами, которые не вызывают кариес (ксилит и сорбит).
Показано также ежедневное использование жевательных резинок, которые удаляют частицы пищи и зубной налет, стимулируют выработку слюны, улучшают реминерализацию эмали, поскольку содержат в своем составе лактат кальция и пирофосфат.
Для профилактики кариеса полезно также отказаться от употребления сладких продуктов на десерт, пить сладкие или кислые напитки через соломинку, не есть конфеты на ночь. Большое значение в профилактике заболевания играет также фторирование зубов, поскольку фтор обладает сильным противокариозным эффектом. Для этого рекомендовано пить фторированную воду, а также чистить зубы пастой, в состав которой входит фтор.
Помогают в профилактике также и следующие меры: закупорка щелей и зубных ямок герметиками, использование гелий-неоновых лазеров, применение местных минерализующих растворов. Для предотвращения кариеса необходимо также вовремя лечить инфекционные болезни (особенно воспаления ротовой полости и миндалин), а также повышать иммунитет.
Причины развития кариеса зубов
Появление кариеса провоцирует локальное изменение pH, которое возникает на поверхности зуба из-за такого патологического процесса, как брожение углеводов, вызванное микроорганизмами. Возбудителями патологического процесса в зубах являются болезнетворные микробы и продукты ферментирования углеводов:
- Болезнетворные микробы. Во рту постоянно находится множество самых разных микробов, однако кариогенными свойствами обладают всего два их вида — лактобактерии (превращают лактозу в молочную кислоту) и кислотообразующие стрептококки (провоцируют анаэробное брожение). Оба вида бактерий в процессе своей жизнедеятельности образовывают специфические кислые продукты, которые оказывают разрушающее воздействие на зубы.
- Продукты ферментирования углеводов. Сахар, который попадает в организм с пищей, затем ферментируется в кислоты: муравьиную, пропионовую, масляную. Эти кислоты вредны для зубов, так как именно они способны воздействовать на эмаль зуба и приводить к ее разрушению. Стоит отметить, что различные виды сахара по-разному воздействуют на зубы.
Например, в большей степени процессу брожения подвержена сахароза, поэтому именно из нее и получается больше всего кислот, способных менять уровень pH в ротовой полости. Глюкоза и фруктоза гораздо в меньшей степени подвержены процессу брожения, поэтому воздействуют на зубы не настолько плохо, как сахароза. В свою очередь такие сахара, как сорбит, ксилит и маннит, практически не способны провоцировать кариес.
Клинические проявления кариеса
Процесс развития заболевания очень длительный, поэтому клиническая картина зависит от стадии кариеса зубов.
Стадия пятна
Развитие кариеса начинается с потери эмалью естественного блеска и появления на ней пятен. Затем зависимо от остроты патологического процесса пятно может развиваться двумя способами: превратиться в поверхностный кариес из-за повреждения эмали или перейти ненадолго в стадию стабилизации. Однако стоит помнить, что замедление процесса временное, поэтому рано или поздно пятно спровоцирует дефект тканей зуба. На этой стадии кариес протекает без выраженных симптомов, однако в случае острого течения может появляться чувствительность к термическим и химическим раздражителям.
Поверхностный кариес
Больные с поверхностным кариесом жалуются на резкую боль, которая появляется из-за воздействия на зубы сладкого, кислого и соленого. Боль обычно исчезает сразу же после того, как заканчивается воздействие раздражителя. Возникает болевой синдром и при механическом воздействии — пережевывании жесткой пищи или надавливании на зуб.
Средний кариес
Больной, у которого диагностирована средняя стадия кариеса, обычно жалуется на боль, которая может появляться из-за слишком холодной либо горячей еды. При этом болевые приступы обычно кратковременные и проходят после устранения возбудителя. Если поражение зуба оказалось настолько сильным, что разрушилась граница между дентином и эмалью, пациент может вовсе не чувствовать боли. Симптомами среднего кариеса являются также резкий запах изо рта и кариозная полость.
Глубокий кариес
Наиболее выраженным симптомом этой разновидности кариеса является сильная боль, которая появляется от воздействия самых разных раздражителей. Даже небольшие частицы пищи могут вызывать резкую боль. Кариозная полость хорошо просматривается на эмали зуба. При глубоком кариесе у больных наблюдается неприятный, резкий запах изо рта.
Обнаружили симптомы данного заболевания? Звоните +7 (495) 989-42-42 Наши специалисты проконсультируют Вас!
Диагностика кариеса
Успешное лечение кариеса зубов напрямую связано с его своевременной диагностикой. В обратном случае патология может спровоцировать тяжелые осложнения вроде пульпита или периодонтита, стать причиной потери зубов или возникновения заболеваний, опасных для всего организма (абсцесс, флегмона).
Для точной диагностики кариеса стоматологи используют целый набор разнообразных методик. Разумеется, начинается диагностика с внешнего осмотра зубов пациента. Для этой цели врач использует зонд и стоматологическое зеркало, которые позволяют ему хорошо осмотреть зубы, оценить их состояние и внешний вид.
Рентгенография
Для уточнения диагноза назначается рентгенография. В зависимости от подозрения врача может быть сделан снимок только пораженного зуба или панорамный снимок зубов. Данная методика считается эффективной, поскольку позволяет обнаружить даже скрытую форму заболевания, когда дефект присутствует только внутри зуба, а снаружи не проявляется.
Рансиллюминация
Хорошо рассмотреть все трещины и кариозные полости можно под фотополимеризационными лампами в ходе рансиллюминации.
Лазерная диагностика
Скрытые формы патологии, а также ее начальную стадию можно обнаружить во время лазерной диагностики. Проводится процедура следующим образом: аппарат выпускает лазерный пучок, который при наличии кариозной полости меняет свои свойства, о чем врач узнает по звуковому сигналу. Этот метод совершенно безопасен, поэтому применяется даже для подтверждения диагноза у детей.
Электроодонтометрия
Еще одним эффективным диагностическим методом является электроодонтометрия, с помощью которой исследуется чувствительность зубов путем воздействия на них слабого электрического тока. В некоторых случаях врач может назначить витальное окрашивание, которое предусматривает нанесение на зуб раствора красителя метиленового синего: пораженные участки твердых тканей приобретут синий оттенок. На начальной стадии выявить кариес иногда оказывается непросто из-за слоя слюны, поэтому врачи прибегают к методике высушивания.
Лечение кариеса
Проще всего избавиться от кариеса, если он находится в стадии пятна. Врач сначала удаляет весь зубной налет, а затем наносит на зубы реминерализующие препараты: раствор натрия фторида или кальция глюконата. Лечение более сложных стадий кариеса предполагает удаление пораженной ткани и пломбирование кариозной полости.
Процедура обработки кариозной полости осуществляется следующим образом. Для начала врач осматривает ротовую полость и зубы, чтобы определить места поражения. Затем производится анестезия — инфильтрационная, аппликационная, проводниковая или наркоз. На следующем этапе процедуры врач тщательно очищает зубной налет с помощью стоматологических пескоструев и накладывает изолирующую систему.
После подготовки зубов осуществляется удаление кариозной полости с помощью бормашины, а также создание новой полости для хорошей фиксации пломбы. После удаления пораженных тканей врач проводит обработку кариозной полости раствором хлоргексидина. Затем осуществляется обработка полости адгезивом или праймером, а также ее пломбирование (вкладкой из керамики, металлокомпозиций, композитных материалов). На завершающем этапе процедуры врач полирует пломбы. К сожалению, в наиболее сложных случаях кариеса данная процедура оказывается неэффективной, поэтому приходится прибегать к депульпации — удалению зуба с нервом.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Статья выпускницы Школы Стоматологического Искусства при Группе стоматологических центров «ТИП-ТОП» Кесельман Наиры Сергеевны
(диагностика клиновидного дефекта под микроскопом)
Клиновидный дефект — некариозное поражение, возникающее на твёрдых тканях зубов. Внешне поражение проявляется как «ступенька» в виде клина (отсюда — «клиновидный дефект»), образуется она в пришеечной области.
В течении болезни стоматологи выделяют две фазы:
- обострения — ткань убывает стремительно
- стабилизации — динамика патологических изменений замедляется, на протяжении 9–10 месяцев расширение углубления практически незаметно.
Выделяют несколько факторов, вызывающих клиновидное повреждение зубов.
Теории возникновения клиновидных дефектов:
- Механическая абразия. Патология развивается вследствие влияния на ткани зуба абразивных материалов. К таким агрессивным факторам в первую очередь нужно отнести пасты с высоким коэффициентом абразивности (отбеливающие). Не меньше вреда приносят зубные щётки с очень жёсткой щетиной и неправильная техника очищения зубов.
- Химическая эрозия. В этом случае причиной болезни выступают химические агенты — кислоты, содержащиеся в большом количестве в некоторых пищевых продуктах, вине, соках и фруктах, сладкой газировке. Химическая эрозия как причина патологии выступает у людей с повышенной кислотностью, изжогой и гастроэзофагеальным рефлюксом (забросом кислого желудочного содержимого в ротовую полость). Страдать от болезни могут также работники, задействованные в химической промышленности.
- Абфракция или повреждение в результате неправильной, избыточной нагрузки на зубы. В данном случае речь идёт о патологическом взаимодействии между противостоящими зубами во время их смыкания, что приводит к возникновению атипичной нагрузки на них. Такие процессы происходят при неправильном прикусе. Не менее значимым фактором появления дефектов абфракционного типа является бруксизм — явление, обусловленное избыточным тонусом жевательной мускулатуры. При этом у человека происходит сильное длительное смыкание челюстей и скрежетание зубами. Повышенная нагрузка на жевательные поверхности зубов приводит к деструкции эмали в самом слабом месте — пришеечной области. Парафункция языка, то есть избыточное давление им на зубы с внутренней стороны — ещё одна причина абфракции. Такое явление бывает при малом объёме полости рта, например, при анатомических аномалиях — глубоком прикусе или суженых челюстях. Отсутствие некоторых зубов в ряду также играет роль в создании неправильной нагрузки на зубы, которые вынуждены брать на себя двойную работу.
Помимо этого, предрасполагающие факторы к развитию патологии — это недостаточный гигиенический уход за зубами, наличие твёрдых и мягких отложений на них.
В постановке диагноза врач руководствуется объективными данными — учитывает локализацию повреждений, их конусовидную форму, изменение цвета эмали, её плотность. Углубление всегда имеет ровные края, полированные боковые поверхности и твёрдое дно.
Отличие клиновидного дефекта от пришеечного кариеса, эрозии и кислотного некроза
Применение высокотехнологичного оборудования микроскопа позволяет существенно улучшить визуализацию с помощью многократного увеличения. Тем самым улучшается эффективность и качество лечения,восстановления коронковой части зуба при кариозных и некариозных поражениях.
Лечение паталогии «Клиновидный дефект»
Терапия должна быть комплексной, в ней могут принимать участие ортодонты, терапевты, ортопеды. Если не устранить основную причину, вызвавшую деструкцию эмали, например, не учитывать нарушение окклюзии при неправильном прикусе, а просто запломбировать дефект, то лечение успешным не будет — пломба просто выпадет, а выемка продолжит углубляться.
Абфракционный тип заболевания лечит стоматолог-ортопед. Врач может провести избирательное пришлифовывание зубов для нормализации контактов между ними. Иногда применяют установку искусственных коронок на отдельные зубы или брекет-систем. Процесс такого ортодонтического или ортопедического лечения небыстрый, однако усилия и временные затраты себя оправдывают. После устранения патологии окклюзии можно приступать к стоматологической терапии.
Пломбирование дефектов
Средние и выраженные повреждения нуждаются в пломбировании. Стоит сказать, что восстановление целостности зубов с помощью постановки пломб далеко не всегда эффективно.Если не устранить причину возникновения дефекта, а только поставить пломбу (что часто и происходит), она быстро теряет эстетичность на границах прилегания к ткани зуба из-за образования микротрещин и проникновения в них красителей и нередко держится не дольше года.Оптимальным является использование жидкотекучих композитов, обладающих высокой эластичностью, которая позволяет частично компенсировать нарушение окклюзионной нагрузки.Для того чтобы пломба держалась дольше, перед её постановкой проводится препарирование твёрдой ткани зуба. Так же дефект расширяется за счёт иссечения неизменённой эмали по периферии до 2–5 мм в зависимости от выраженности деструктивного процесса.
(пломбирование клиновидного дефекта с помощью «сэндвич» 44,45,46 зубов)
После пломбирования пациенту не рекомендуется употреблять красящие напитки и продукты в течение суток. Во время процедуры особое внимание уделяется изоляции пломбировочных материалов от слюны, при попадании влаги на подготовленную поверхность зуба срок службы пломбы может значительно снизиться.
Современным методом пломбирования клиновидных дефектов является «сэндвич-техника», при которой повреждённый участок пломбируется двумя разными материалами — плотным и эластичным. Такая техника позволяет сделать пломбу более качественной и не допустить её преждевременного выпадения.
(пломбирование клиновидного дефекта с помощью «сэндвич» техники с реставрацией режущего края центрального резца)
После пломбирования дефектов 3–4 степени стоматолог может посоветовать установку виниров — керамических пластинок, закрывающих переднюю и жевательную поверхности зубов. Метод обладает высокой эстетичностью. Помимо этого, виниры могут служить профилактикой дальнейшего прогрессирования заболевания, так как при жевании основная нагрузка приходится на них.
Протезирование
При обширных дефектах приходится прибегнуть к установке цельнокерамических или металлокерамических коронок. Это радикальное средство работает, если коронка перекрывает дефект с запасом. Но часто этого запаса как раз и нет, так как повреждение расположено в пришеечной области, практически на одном уровне с десной. К тому же, защищая одни зубы, коронки приносят вред соседним зубам, которые необходимо обтачивать для установки конструкции.
Дополнительные меры
Для того чтобы остановить процесс деструкции эмали, нужен комплексный подход. Помимо лечения у стоматолога или ортодонта и реминерализации эмали в домашних условиях, необходимо придерживаться определённых правил:
- подбирать зубную щётку оптимальной жёсткости — рекомендуется мягкая или средней жёсткости;
- чистить зубы не менее 2 раз в день специально подобранными пастами с последующим полосканием. Движения при чистке зубов должны быть вертикальными;
- полноценно питаться, употреблять витаминно-минеральные добавки (по назначению врача);
- избавиться от вредных пищевых привычек — разгрызания семечек, твёрдых орехов, злоупотребления кислотосодержащими напитками (сладкими газированными, слабоалкогольными), увлечения температурными контрастами — горячее после холодного и наоборот;
- имеющиеся эндокринологические и желудочно-кишечные заболевания, способствующие деструкции зубной эмали, необходимо вылечить.
*Имеются противопоказания. Требуется консультация специалиста