Содержание
При гормональных и метаболических заболеваниях пациентам часто нужна поддерживающая терапия, направленная на компенсацию определенных функций и восстановление постоянства внутренней среды организма.
Так, больным сахарным диабетом первого типа важно знать как можно больше про расчет и введение инсулина. Правильная медикаментозная терапия позволяет минимизировать симптоматику и значительно улучшить качество жизни пациента.
Важно понимать, что самые тяжелые осложнения при диабете связаны с неправильным лечением и поздним обращением к врачу. Предварительная консультация эндокринолога поможет подобрать нужную терапию.
Что такое инсулин
Инсулин — пептидный гормон
Инсулином называют гормон пептидного строения, отвечающий за ряд метаболических функций в организме.
Общая направленность действия этого вещества связана с усилением энергетических процессов во всех тканях организма с помощью переработки углеводов.
Разные ткани обладают неодинаковой чувствительностью к инсулину, зависящей от количества рецепторов, взаимодействующих с гормоном. Наибольшее количество рецепторов расположено в жировой и мышечной ткани.
Благодаря взаимодействию инсулина и тканей в организме поддерживаются функции дыхания, кровообращения и обмена веществ.
Основные функции инсулина:
- Уменьшение концентрации глюкозы в крови.
- Поступление глюкозы в клетки.
- Активация энергетических процессов в клетках путем использования глюкозы.
- Улучшение производства белков и жиров в организме.
- Запасание углеводов в печеночной ткани.
- Подавление образования новых молекул глюкозы из других веществ.
- Усиление внутренних процессов в клетках, связанных с транспортом и поглощением веществ.
Глюкоза является главной энергетической валютой в организме. Это простой углевод, поступающий во внутреннюю среду вместе с продуктами питания или образующийся из других веществ в клетках печени.
Из кровотока глюкоза транспортируется в клетки, где происходит последовательное расщепление вещества с участием кислорода и ряда ферментов. В результате таких процессов в клетках образуются своеобразные энергоносители, необходимые для обеспечения всех необходимых функций.
Недостаток глюкозы в организме приводит к нарушению обмена веществ и даже повреждению тканей. Также на функциях органов тяжело сказывается недостаток инсулина, поскольку без этого гормона невозможно использование углеводов.
Важно также знать механизм действия инсулина на ткани. Это химическое соединение способно связываться с белками-рецепторами, расположенными на поверхности цитоплазматической мембраны клеток. Это действие приводит к запуску сложных ферментных реакций.
Результатом такого взаимодействия является усиление проницаемости оболочки клеток для глюкозы. По мере поступления вещества во внутриклеточную среду концентрация глюкозы в крови уменьшается, чем и обуславливается основной эффект гормона.
Наибольшее количество инсулина поступает в кровь после приема пищи, поскольку в желудочно-кишечном тракте глюкоза всасывается в кровеносную систему.
Образование вещества
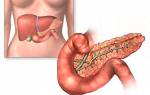
Инсулин продуцируется поджелудочной
Инсулин является одним из гормонов, продуцируемых клетками поджелудочной железы. Стимуляция рецепторов этого органа приводит к выбросу гормона в кровь, в результате чего происходит запасание глюкозы в клетках.
Поскольку инсулин синтезируется лишь в незначительной части поджелудочной железы, различные заболевания органа могут сказаться на возникновении инсулиновой недостаточности. В частности, это аутоиммунные, воспалительные и злокачественные процессы.
Поджелудочная железа – это орган смешанной секреции. Основной частью органа является экзокринная железа, вырабатывающая пищеварительные ферменты, необходимые для расщепления углеводов, белков и жиров.
Из клеток поджелудочной железы ферменты выделяются в тонкий кишечник. Также небольшая часть органа, представленная островками Лангерганса, является эндокринной железой, транспортирующей вещества непосредственно в кровеносные сосуды.
В этой части железы происходит образование инсулина, глюкагона, соматостатина и других веществ. Непосредственно за синтез инсулина отвечают бета-клетки.
Регуляция деятельности эндокринной части поджелудочной железы обеспечивается нервной системой и гуморальными влияниями. Главным стимулом для высвобождения инсулина является повышение концентрации глюкозы в крови после пищеварения.
Побочным стимулом можно назвать влиянием парасимпатической нервной системы на орган в покое. Напротив, во время стресса симпатическая система отвечает за общую активацию организма, что также включает подавление синтеза инсулина.
Баланс перечисленных влияний важен для поддержания постоянной концентрации глюкозы в плазме крови.
Сахарный диабет
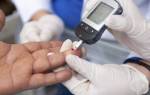
Измерение уровня глюкозы в крови
Сахарный диабет – это гормональное заболевание, обусловленное нарушением регуляции глюкозы в организме. Основным клиническим проявлением патологии является увеличение концентрации сахара в крови.
Патогенез диабета зависит от типа болезни. Если при первом типе в организме человека нарушается синтез инсулина, то при втором типе возникает расстройство на уровне взаимодействия гормона и клеток.
Лечение также зависит от конкретной формы патологии. Говоря про расчет и введение инсулина, необходимо заострить внимание именно на первом типе заболевания.
К сожалению, на данный момент второй тип сахарного диабета является неизлечимым заболеванием. Пациентам назначается поддерживающая терапия, направленная на облегчение клинических проявлений болезни, однако врачи не могу устранить первопричину расстройства.
Важной частью профилактики тяжелых осложнений болезни является оздоровительная диета, исключающая употребление сладостей, алкоголя и других вредных продуктов. Также пациентам необходимо тщательно следить за своим здоровьем и регулярно проходить обследования.
Осложнения патологии:
- Заболевания сердца и кровеносных сосудов. Так, наличие сахарного диабета значительно увеличивает риск таких сердечно-сосудистых патологий, как ишемическая болезнь сердца, инфаркт миокарда, инсульт, атеросклероз и артериальная гипертензия. Также повышенная концентрация глюкозы повреждает стенки кровеносных сосудов.
- Повреждение тканей нервной системы. Избыток сахара в плазме ослабляет стенки мелких кровеносных сосудов (капилляров), питающих нервные волокна. Этот процесс сопровождается покалыванием, онемением, жжением и болью. Длительное течение патологии может привести к тяжелым последствиям.
- Повреждение нервных волокон в области желудочно-кишечного тракта, сопровождающееся тошнотой, рвотой, диареей или запором. Также у мужчин на фоне расстройства вегетативной нервной системы может возникнуть эректильная дисфункция.
- Повреждение почечной ткани (нефропатия). Эти органы содержат миллионы крошечных кровеносных сосудов, которые фильтруют плазму крови и выводят из организма вредные вещества.
- При сахарном диабете возникает повреждение почечных сосудов. К возможным осложнениям диабета относят почечную недостаточность. Пациентам на поздних стадиях патологий почек может потребоваться пожизненный диализ или пересадка органа.
- Повреждение органов зрения. Высокая концентрация сахара повреждает мелкие сосуды, питающие сетчатку. Возникающая диабетическая ретинопатия может привести к полной потере зрения.
- Повреждение нижних конечностей в результате нарушения кровоснабжения. У пациентов с диабетом часто возникают язвы, волдыри и другие патологии кожных покровов в области ног.
- Восприимчивость к бактериальным, вирусным и грибковым инфекциям.
- Тяжелые осложнения беременности, включая врожденные дефекты у ребенка и даже смерть плода.
Важно понимать, что грамотное лечение помогает предотвратить развитие всех осложнений.
Причины и симптомы

Замаскированный инсулиновый шприц
Основной причиной возникновения сахарного диабета первого типа является повреждение клеток поджелудочной железы, синтезирующих инсулин.
Такой процесс может возникать при аутоиммунных заболеваниях, характеризующихся атакой защитных систем организма на здоровые ткани, или воспалении.
Инфекции и токсические воздействия на фоне приема лекарственных средств также могут повлиять на состояние органа. При этом клетки все еще взаимодействуют с инсулином, поэтому главным этиологическим фактором является недостаток гормона.
Возможные факторы риска:
- Отягощенный семейный анамнез. Выявление сахарного диабета у матери, отца, брата или сестры пациента значительно увеличивает личную предрасположенность к заболеванию.
- Генетика. Многочисленные исследования помогли выявить гены, ответственные за высокий риск возникновения сахарного диабета.
- Возраст. Сахарный диабет первого типа встречается у пациентов любого возраста, однако характерным периодом проявления патологии является детский возраст от 4 до 14 лет.
Симптоматика заболевания зависит от многих факторов, включая индивидуальную чувствительность организма пациента к негативным влияниям и степень увеличения концентрации сахара в крови.
Большинство пациентов имеет следующие жалобы:
- Сильная жажда.
- Частое мочеиспускание.
- Непроизвольное мочеиспускание у детей после 5-7 лет.
- Сильный голод даже при недавнем приеме пищи.
- Сильная потеря веса.
- Раздражительность и другие изменения настроения.
- Усталость и слабость.
- Помутнение зрения.
Следует обратиться к врачу как можно раньше. Симптомы болезни интенсифицируются по мере увеличения содержания глюкозы в крови.
Методы диагностики
Для прохождения диагностики необходимо обратиться к терапевту или эндокринологу. Во время приема врач спросит пациента о жалобах, изучит анамнестические данные и проведет физикальное обследование.
Основным способом постановки диагноза является анализ результатов лабораторной диагностики.
Назначаемые обследования:
- Уровень гликированного гемоглобина (A1C) – биохимическое значение крови, позволяющее оценить среднюю концентрацию сахара в крови в течение последних 2-3 месяцев. Анализ измеряет процент содержания сахара в крови, связанного с кислородосодержащим белком в эритроцитах (гемоглобином). Чем выше уровень глюкозы, тем больше A1C в крови. Так, уровень A1C 6,5% в нескольких тестах указывает на наличие сахарного диабета у пациентов.
- Анализ капиллярной крови на сахар – тест, проводимый при недоступности A1C-анализа. Специалист подсчитывает концентрацию глюкозы в одном образце крови. Важно понимать, что точность такого анализа гораздо ниже, однако не всем пациентам подходит диагностика белка A1C.
- Инструментальное обследование органов для выявления осложнений сахарного диабета. Важно исследовать почки, орган зрения и сердечно-сосудистую систему.
- Анализ на антитела для исключения сахарного диабета второго типа.
После проведения диагностики врач назначит схему приема инсулина. Повторный контроль A1C помогает оценить результативность лечения.
Использование инсулина

Зачастую больные самостоятельно проводят инъекции инсулина
Только врач может назначить конкретную дозировку препарата, поскольку медикаментозное лечение сахарного диабета зависит от показателей здоровья пациента.
Как правило, цель состоит в том, чтобы сохранить дневную концентрацию сахара в крови натощак в пределах 4,4-7,2 ммоль/л.
Виды инсулина:
- Препарат короткой активности.
- Быстродействующий препарат.
- Инсулин промежуточного действия.
- Инсулин длительного действия.
Для подсчета дозировки препарата необходимо учитывать показатель крови в конкретный момент (оценивается с помощью глюкометра), углеводного коэффициента и других показателей.
Ориентировочной схемой стандартизированного приема является введение 2/3 суточной нормы препарат до завтрака и обеда и дополнительное введение 1/3 лекарства перед ужином или сном.
Методы введения:
- Одноразовые подкожные инъекции с помощью специальных шприцов.
- Инсулиновые помпы для постоянной инъекции медикамента.
Важно своевременно обратиться к эндокринологу для расчета дозировки и проведения необходимого обследования. Если на фоне приема инсулина сохраняются симптомы болезни, следует также пройти диагностику.
Ищете информацию о техниках введения инсулина? Видео вас ними ознакомит: