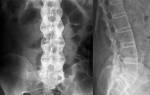
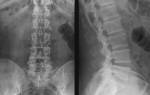
Рентгенография – это метод неинвазивной диагностики, позволяющий получить изображение анатомических структур организма при помощи рентгеновского излучения. Впервые рентгенография была описана и применена в 1895 году немецким физиком Вильгельмом Рентгеном, после чего данный способ диагностики стал массово применяться во всех медицинских учреждениях мира для выявления патологий опорно-двигательной системы. С развитием рентгенологии стала возможной и диагностика полых органов, для которой использовался метод рентгенографии с применением контрастных веществ. Рентген поясничного отдела позвоночника на сегодняшний день является основным способом диагностики остеохондроза и других заболеваний крестцово-поясничного сегмента, сопровождающихся дегенеративно-дистрофическими изменениями в костных структурах и суставах.
Описание метода и его преимущества
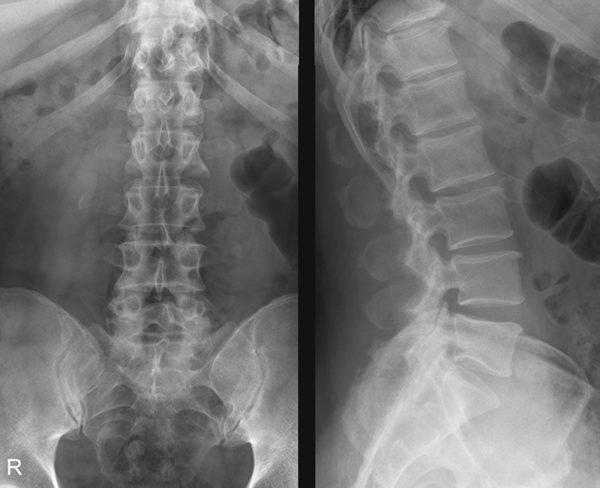
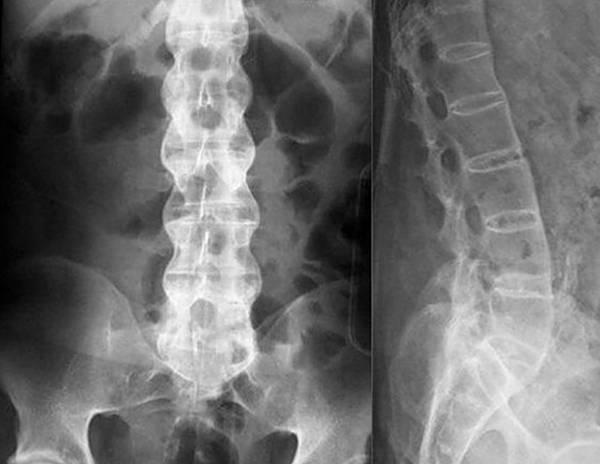
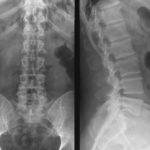
Рентгенография поясничного отдела позвоночника основана на прохождении рентгеновских лучей через ткани и объекты (анатомические структуры) с последующей фиксацией на специальную пленку. Регистрация излучения может проводиться в электронном виде, после чего полученные данные заносятся в базу данных или выводятся на монитор для печати. При классической диагностической рентгенографии целесообразно выполнять исследование в двух-трех, так как на снимке будет выведено плоское изображение объекта, которого недостаточно для выявления очага поражения.
Качество полученного снимка зависит не только от силы тока и длительности рентгеновского облучения, но и напряжения, которое оказывается на рентгеновскую трубку, поэтому большое значение для достоверной диагностики имеет масса тела больного. У пациентов с ожирением 3-4 степени во время расшифровки полученных результатов всегда учитывается возможная индивидуальная погрешность, связанная с изменением пиковой мощности рентгеновской трубки. Для повышения динамической резкости снимка больной в течение нескольких секунд должен находиться неподвижном состоянии.
Рентгенография поясничного отдела остается самым востребованным и популярным способом выявления опорно-двигательных патологий данного сегмента позвоночника, так как имеет несколько преимуществ перед другими методами диагностики. К ним относятся:
- легкость в проведении исследования. Проведение рентгенографии не требует дополнительного оборудования и особых навыков, выходящих за рамки основного медицинского образования;
- доступность. Рентгенологические кабинеты есть во всех государственных медицинских учреждениях;
- Отсутствие специальной подготовки перед исследованием (исключение составляет рентгенография органов желудочно-кишечного тракта);
- низкая стоимость. Даже если пациент захочет воспользоваться услугой на платной основе (например, при отсутствии талонов на ближайшее время), ее стоимость будет в несколько раз ниже по сравнению с другими методами диагностики.
Немаловажно и то, что рентген позволяет получить обширную консультационную помощь от специалистов разного профиля, если это необходимо, так как имеется возможность записи изображения на электронные носители или специальную бумагу для печати с рентгеночувствительной пленки.
Абсолютные и относительные показания
Основным клиническим симптомом, являющимся основанием для назначения рентгенографии позвоночника, является болевой синдром. Врач может отправить пациента на исследование при хронических, интенсивных или внезапных болях, связанных с механическим воздействием на позвоночник (например, при ударе или падении) для исключения травм и переломов.
Другими показаниями для рентгенологического исследования являются:
- периодическое онемение в нижних конечностях, сопровождающееся ощущением «мурашек», покалыванием, пощипыванием и другими проявлениями парестезии (нарушения чувствительности);
- жгучие и иные боли в ногах, не связанные с варикозной болезнью;
- тазовые боли неуточненного генеза;
- осложнения в виде болевого синдрома после хирургических вмешательств или эпидуральной анестезии (включая состояния после родов с применением эпидурального обезболивания);
- чувство перенапряжения и повышенная утомляемость в нижней части спины;
- выраженное искривление позвоночника (независимо от локализации пораженного сегмента).
Рентгенография при прогрессирующих болях в пояснице также может применяться в качестве метода дифференциальной диагностики с заболеваниями почек, женских репродуктивных органов (маточных труб, яичников), спаечными процессами.
Важно! Не проходящая в течение длительного времени и плохо купируемая лекарственными препаратами боль в области крестцово-копчикового сегмента может быть признаком злокачественных заболеваний позвоночного столба, поэтому при отсутствии улучшений в течение 2-4 недель (при условии рационального питания и достаточной двигательной активности) необходимо обратиться к специалисту и пройти комплексное обследование позвоночника.
Что показывает рентгенография поясницы?
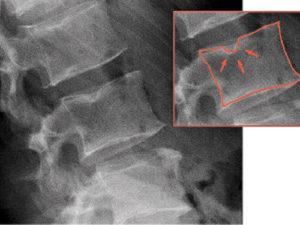
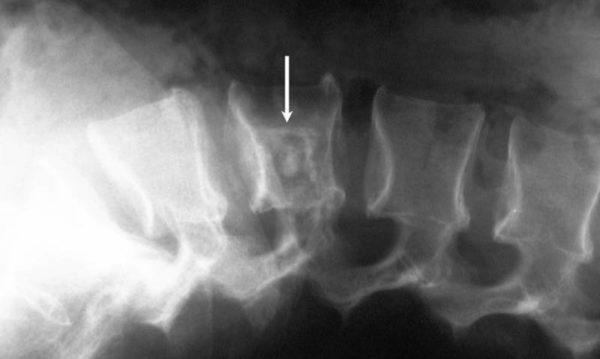
Главная цель рентгенологического исследования поясничной области – получение достоверных данных о состоянии костной ткани, наличии воспалительной жидкости (экссудата) или ликвора (спинномозговой жидкости, заполняющей эпидуральной пространство), которая может указывать на воспалительные и инфекционные процессы. Скопление жидкости также может указывать на повреждение мозговых оболочек, являющееся осложнением неудачно проведенной паравертебральной блокады позвоночника или эпидурального обезболивания. Рентгенография также позволяет выявить врожденные аномалии позвоночника и оценить степень деформации и дистрофии межпозвоночных дисков при остеохондрозе.
Заболевания, которые можно выявить при помощи рентгенологического исследования пояснично-крестцового сегмента, перечислены в таблице.
Какие заболевания можно выявить при помощи рентгенографии?
| Заболевание | Что это такое? |
|---|---|
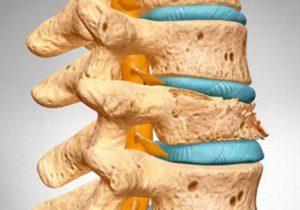
| Дистрофия и деформация межпозвоночных дисков, развивающаяся в результате патологического сжимания позвоночника и сопровождающаяся смещением пульпозного ядра за пределы фиброзной оболочки. | |
| Воспаление позвоночника, характеризующееся деформацией позвонков, снижением плотности костей и образованием гнойных очагов (на снимке заметны признаки скопления гнойного экссудата). | |
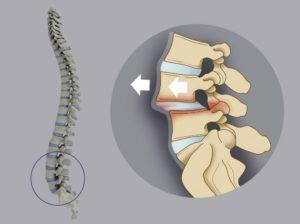
| Выпячивание студенистой пульпы, заполняющей пространство между позвонками, за пределы фиброзного кольца. | |
| Одно из осложнений тяжелой сутулости, проявляющееся прорывом хрящевой ткани из межпозвоночного диска в тело позвонка. | |
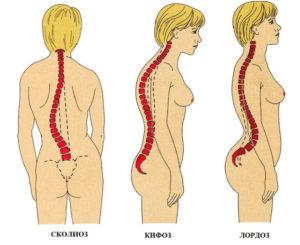
| Патологические изгибы позвоночника. | |
| Заболевание, развивающееся на фоне нарушения обменных процессов и активного вымывания ионов кальция из костных структур. Характеризуется снижением плотности костей и повышением их хрупкости и ломкости (риск переломов даже е небольшом падении увеличивается на 35-50%). | |
| Смещение позвонков. | |
| Воспаление корешков спинномозговых нервов. | |
| Патологическое сужение (сдавливание) центрального позвоночного канала. Возникает в результате сдавливания костными и хрящевыми структурами, которые могут проникать в пространство спинного мозга. |
Рентгенография поясницы помогает выявить признаки инфекционных процессов, грыжи, протрузии, оценить степень «износа» и стирания костей и хрящевых волокон.
Важно! Рентген является одним из основных методов диагностики злокачественных опухолей позвоночника, одиночных и множественных метастаз. Пациентам, входящим в группу риска по вертебральному раку, рекомендуется делать рентген не реже 1 раза в 1-2 года для раннего выявления возможных опухолевых процессов.
Как проходит исследование?
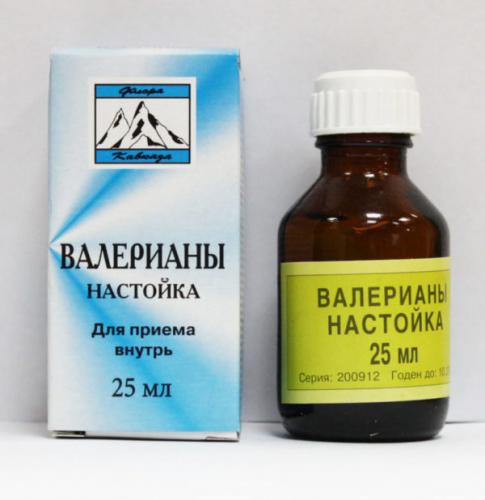
Рентген – абсолютно безболезненная процедура, поэтому она не требует дополнительной премедикации (медикаментозной подготовки) седативными лекарствами. Тем не менее, примерно у 2,7% пациентов имеется страх перед исследованием, особенно если они проходят его впервые. Таким пациентам рекомендуется за три дня до процедуры начать прием легких успокоительных препаратов на растительной основе. Это может быть корень валерианы, пустырника, плоды боярышника, шишки хмеля. Спиртовую настойку валерианы необходимо принимать 3 раза в день, разводя по 10-15 капель в 50 мл кипяченой воды.
Хорошим успокаивающим действием обладает ромашковый и мятный чай – его можно пить 3-4 раза в день. Чай из ромашки также помогает устранить избыточное газообразование, которое может стать причиной дискомфорта во время исследования.
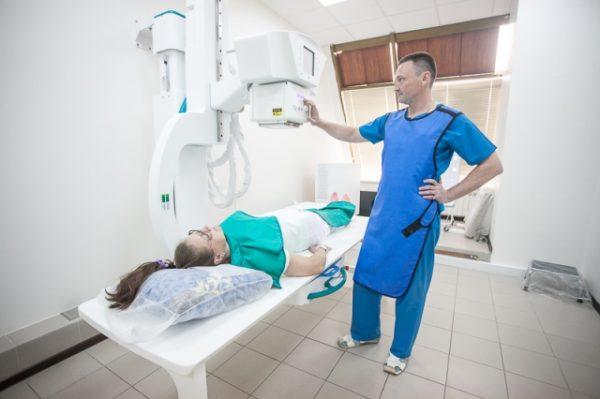
Какая-либо специальная подготовка (диета, клизмы и т.д.) перед рентгеном данной области не требуется, но во время исследования и за несколько минут до него пациент должен придерживаться определенных правил.
- С тела необходимо удалить все металлические украшения, браслеты, ремни, часы. При наличии пирсинга в ноздрях, ротовой полости, в области пупочного кольца его также необходимо на время снять.
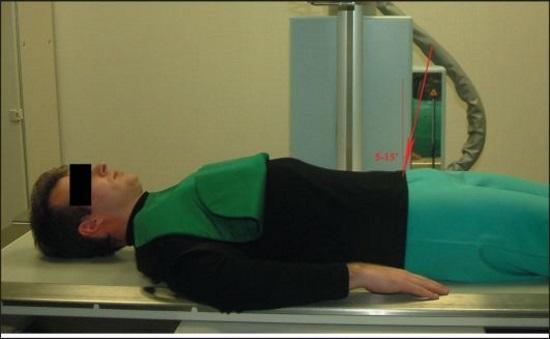
- Традиционное положение для исследования – лежа на спине. В зависимости от цели исследования и предварительного диагноза врач может попросить принять наклонное положение, лечь на бок или встать прямо.
- Если рентген необходимо сделать маленькому ребенку, родители или сопровождающие его лица должны надеть специальный фартук, который защищает жизненно важные органы от радиационного облучения.
Отказываться от курения перед процедурой не нужно (исключение составляет рентгенография органов грудной клетки).
Если вы хотите более подробно узнать, как проходит подготовка к рентгену пояснично-крестцового отдела позвоночника, а также рассмотреть инструкции и советы, вы можете прочитать статью об этом на нашем портале.
Видео — Рентген. Как это работает
Противопоказания и последствия
Рентген считается довольно безопасным методом исследования позвоночника и внутренних органов, но существуют определенные риски, связанные с воздействием радиации на организм. Противопоказаниями для проведения процедуры считаются:
- чрезмерное нервное напряжение;
- шоковое или подавленное состояние;
- тяжелые неврологические патологии и невротические расстройства (эпилепсия, шизофрения и т.д.);
- ожирение 4 степени.
Если больному проводилось рентгенологическое исследование с применением контрастных растворов, содержащих барий, интервал между процедурами должен составлять 2 до 6 недель.
Наиболее вероятным побочным эффектом при частом рентгенологическом облучении специалисты считают высокую вероятность роста раковых опухолей, но на сегодняшний день в медицинских учреждениях применяются современные аппараты с низкочастотными лучами. По этой причине рентген сегодня принято считать безопасным методом диагностики опорно-двигательных патологий.
Рентген во время беременности и лактации
Беременность, хоть и не является абсолютным противопоказанием для проведения рентгенологического исследования, должна воспринимать как сдерживающий фактор при решении вопроса о возможности применения данного диагностического метода. Особенно опасно радиационное облучение на сроке до 8 недель беременности, так как в этот период происходит закладка всех жизненно важных органов: сердца, легких, головного мозга, позвоночника. Специалисты, изучающие влияние рентгеновского излучения на организм развивающегося плода, пришли к выводу, что рентген, проведенный на ранних сроках гестации, значительно повышает риск врожденных пороков развития и дефектов плода.
Наиболее вероятными последствиями для плода (риск составляет около 9,1%) при выполнении рентгеновского снимка позвоночника в этот период могут быть:
- детский церебральный паралич (ДЦП);
- гидроцефалия (водянка головного мозга);
- врожденные уродства, например, расщелины верхней губы и неба (волчья пасть, заячья губа);
- эпилепсия;
- врожденные аномалии позвоночника;
- пороки сердца и т.д.
Рентген поясничного отдела и других сегментов позвоночника беременным женщинам назначается только по экстренным показаниям. Оптимальным периодом для проведения рентгена является середина второго и третий триместр, когда формирование жизненно важных органов находится на завершающей стадии, и идет активное развитие и рост плода.
Кормящим мамам также следует воздержаться от прохождения рентгена, так как микроскопические дозы облучения могут проникать в грудное молоко и с ним попадать в организм ребенка. Если отложить процедуру до окончания лактации нельзя, следует воздержаться от кормления ребенка хотя бы в течение суток после исследования (можно заранее сцедить молоко и заморозить его в стерильных пакетах).
Важно! При прохождении рентгена беременным и кормящим женщинам необходимо использовать специальные свинцовые фартуки, защищающие область груди и живота от вредного радиационного излучения.
Популярные вопросы
Для повышения информированности пациентов о рентгенографии поясничного отдела и ее особенностях ниже собраны самые популярные вопросы о данной процедуре.
Можно ли делать рентген во время месячных?
Много споров вызывает возможность проведения рентгенографии во время менструаций у женщин. Пациентки, которым назначен рентген поясничного отдела, должны знать, что месячные не являются противопоказанием для прохождения процедуры. Отложить исследование рекомендуется лишь в том случае, если менструальные выделения у женщины слишком интенсивные или сопровождаются интенсивным болевым синдромом.
Можно ли исследовать несколько сегментов позвоночника за один раз?
При наличии экстренных показаний или подозрении на повреждение нескольких отделов позвоночника исследование может быть проведено за один раз, при этом врачу потребуется сделать около 10-15 снимков.
Сколько длится процедура?
Средняя продолжительность рентгенографии поясницы составляет 15 минут.
Можно ли совмещать физиопроцедуры и рентген в один день?
Мнения специалистов о возможности совмещения физиотерапевтического лечения (электрофорез, магнитотерапия и т.д.) и рентгенологического исследования в один день расходятся. Несмотря на то, что многие специалисты допускают сочетание этих процедур, традиционно рекомендуется выдерживать интервал в 1-2 дня.
Рентген – безопасный, достаточно информативный и легкий в применении метод диагностирования опорно-двигательных патологий, опухолей поясничного отдела и других заболеваний, проявляющихся хронической болью в нижней части спины. Рентгенография удобна тем, что не требует медикаментозной подготовки, не доставляет неприятных и болезненных ощущений и при необходимости может применяться во время беременности (по строгим показаниям).
Несмотря на это, метод имеет и недостатки, главным из которых является невозможность достаточной визуализации мягких тканей без применения контрастных растворов. Принимать окончательное решение о необходимости и целесообразности использования именно этого способа диагностики должен врач, исходя из имеющихся клинических симптомов, общего состояния больного, его возраста, массы тела и других факторов, способных повлиять на эффективность и безопасность процедуры.