Содержание
Беременность, сопровождаемая хроническими заболеваниям женщины, зачастую является немалым риском для самой роженицы и ее будущего ребенка. Однако большинство диагнозов уже не считаются абсолютным противопоказанием к зачатию и родам. Так, на сегодняшний день беременность и сахарный диабет 1 типа считаются совместимыми. Главное условие — правильное планирование зачатия и последующее выполнение медицинских предписаний.
Как протекает беременность при сахарном диабете 1 типа
Беременной зачастую противопоказан прием практически любых медикаментов. Это правило, однако, не относится к будущим роженицам, страдающим от сахарного диабета 1 степени. Особенности протекания беременности таких пациенток напрямую зависят от состояния их здоровья. Чтобы поддержать его показатели в норме, каждодневно нужно получать нужное количество инсулина.
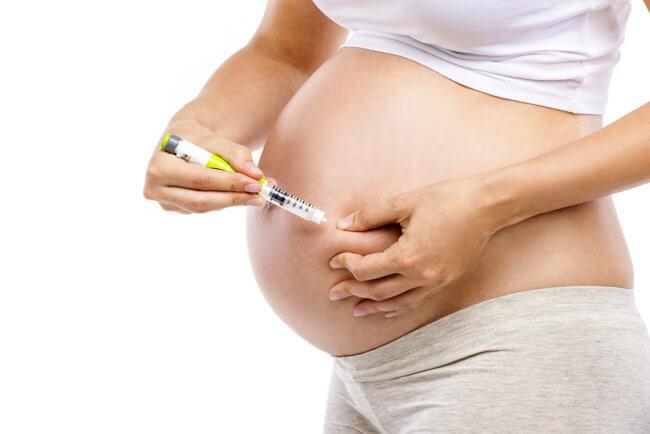
Если специалисты смогли стабилизировать состояние пациентки в начале беременности, осложнения будут минимальными или же их не будет вообще. При условии нормального содержания сахара в крови, беременность протекает легко, а если диабетом больна только беременная, вероятность передачи патологи ребёнку невелика — не более 4%.
Но когда больны оба родителя, риск передачи диабета малышу резко вырастает до 20%.
Беременность при диабете должна протекать с соблюдением следующих правил:
- регулярное посещение назначенных специалистов;
- каждодневный контроль сахара в крови;
- регулярное отслеживание кетонов в моче;
- строгое выполнение врачебных рекомендаций;
- регулярное введение инсулина;
- периодическое посещение стационара больницы под наблюдением медиков.
Возможные риски для мамы и малыша
Диабет часто провоцирует осложнения в организмах беременной и плода, например:
- Увеличивается нагрузка на женский организм , что может вызвать осложнения сердечно-сосудистой системы, нарушения работы почек.
- Отсутствие контроля над концентрацией сахара в крови способно спровоцировать гипогликемическую кому.
- Инфекционные болезни очень опасны для здоровья женщины-диабетика. Для ослабленного организма эти патологии могут обернуться тяжелыми пороками развития младенца или выкидышем. Вакцинация от гриппа, разрешенная беременным, противопоказана при диабете.
- Высокая концентрация сахара в крови матери создает чрезмерные нагрузки на поджелудочную железу развивающегося плода. Организм младенца вынужден синтезировать высокие дозы инсулина. Этот гормон является стимулятором роста, а потому плод может быть крупным (более 4,5 кг).
- Организм женщины, ослабленный болезнью, тяжелее переносит беременность. У таких женщин чаще развиваются осложнения. Они хуже переносят токсикоз и сталкиваются с выраженным гестозом.
В 1 триместре плацентарный барьер ещё не сформирован и не работает. Одновременно происходит закладка органов плода. По этой причине очень важно стабилизировать показатели глюкозы именно в первые месяцы беременности. Иначе у ребёнка могут отслеживаться нарушения развития в виде позвоночной грыжи, волчьей пасти, неправильного размещения органов или вовсе их отсутствие.
Опасен диабет и для новорождённого ребёнка. Патология матери способна спровоцировать метаболические нарушения у плода. У новорождённого может отмечаться высокая потребность в магнии или кальции, гипогликемия или желтушка новорождённых.
Анализы
Даже если самочувствие беременной в норме, она поддерживает нормальные показатели сахара в крови, ее не тревожат типичные осложнения диабета , следует регулярно сдавать необходимые анализы (ежемесячный общий анализ крови и мочи, анализ на антитела, если резусы матери и ребенка отличаются и проч.).
Также нужен каждодневный контроль кетонов в моче и глюкозы в крови. Эти показатели отслеживаются специальными тест-полосками. Результаты нужно заносить в специальную таблицу.

Питание насколько важна диета
Соблюдение диеты — важное условие успешной беременности. Будущим мамам достаточно придерживаться обычной диеты диабетика, назначенной специалистом ранее. Самое главное — это контролировать свой вес. Последний не должен резко колебаться, а суммарный его объем к концу гестации не должен быть большим.
Ориентировочные цифры набора веса:
- 1 триместр — + 2 -3 кг;
- 2 триместр — + 240-300 г/нед.;
- 3 триместр — + 350-400 г/ нед.
Если беременная набирает больше указанного веса, ей стоит пересмотреть калорийность употребляемых продуктов.
Беременной женщине, страдающей диабетом, полезно соблюдать следующие рекомендации:
- Между инъекциями инсулина и приемами пищи следует выдерживать бОльшие паузы, чем до зачатия. Так, например, между утренней инъекцией и завтраком может пройти около 1 часа.
- Минимизировать поступление быстрых углеводов (если речь не идет о гипогликемии): соков, конфет, печенья и проч.
- Учитывать правильное соотношение БЖУ — 1:1:2.
- Есть небольшими порциями 5-8 раз в день.
- Употребляемая пища должна быть полноценной, включать в состав микроэлементы и витамины.
- Выпивать 1.5-2 л жидкости в сутки (травяные чаи, негазированная вода, натуральные овощные соки).
Продукты, разрешенные к употреблению:
Нежирное мясо;
- овощи: огурцы, кабачки, капуста , помидоры (немного);
- морепродукты;
- рыба;
- яйца;
- сыр, творог;
- йогурт (натуральный).

Продукты, запрещенные к употреблению:
- жирные бульоны, мясо;
- злаковые (рожь, пшеница, рис, );
- мучные изделия;
- фрукты;
- сахар;
- томатный сок;
- овощи: картофель, перец, морковь, тыква;
- сладкие десерты;
- цельное молоко;
- бобовые;
- полуфабрикаты, консервы;
- арбузы;
- фаст-фуд;
- шоколад, конфеты;
- соленья, копчености.
Потребность в инсулине
Потребность в инсулине у беременных разнится в зависимости от срока гестации. Доза принимаемого лекарства обычно отличается от той нормы, что была рекомендована до беременности.
Чтобы предотвратить гипогликемию, беременной следует быть осторожной с дозировкой инсулина и контролем сахара в крови.
«Беременные» дозы инсулина женщине должен определять эндокринолог.
Период пониженной потребности в инсулине продлится недолго, буквально первые три месяца беременности. С переходом во 2 триместр необходимость в препарате, напротив, часто сильно возрастает.
Средняя доза инсулина в сутки во 2 триместре составляет примерно 100 единиц. Как правильно распределять короткую и длинную форму препарата, пациентка должна обсудить с врачом.
С началом третьего семестра количество употребляемого инсулина следует немного понизить.
Состояние беременной может повлиять на колебания сахара в крови. Поэтому женщине следует позаботиться о создании эмоционального комфорта и предотвращении возможного стресса. Переживания повышают уровень глюкозы в крови, что способно осложнить беременность. Если беременной не под силу справиться с тревогами самой, ей назначаются облегченные седативные препараты.

Возможные осложнения сахарного диабета
Беременные женщины-диабетики подвержены рискам развития осложнений. Среди самых опасных состояний выделяют следующие:
- врождённые патологии плода;
- тяжелая гипогликемия;
- риск прерывания беременности;
- болезни мочеполовой системы;
- Преждевременные роды и, как результат, рождение недоношенного ребенка.
Сахарный диабет 1 типа зачастую провоцирует патологии почек беременной. В тяжелых случаях орган может перестать работать вовсе, что представляет угрозу для плода и матери.
Плановая госпитализация
Для контроля состояния беременной и плода при сахарном диабете 1 типа положена плановая госпитализация. Она требуется даже если у женщины отмечается хорошее самочувствие, а показатели глюкозы строго контролируются.
Первая госпитализация показана, когда беременность только была выявлена. Обследование беременной поможет отследить реакцию организма на гормональные изменения, выяснить, можно ли сохранять беременность и есть ли угрозы здоровью беременной и малыша.
На заметку. Как правило, в клиниках проходят специальные занятия так называемой «Школы диабета». Эти лекции женщина может посетить во время первой госпитализации и задать все волнующие вопросы относительно ее нового положения.
Следующая госпитализация происходит в 20-24 недели. Сейчас следует изменить дозировку инсулина и скорректировать диету. Показатели УЗИ помогают определить, как развивается ребёнок, нет ли оснований для прерывания беременности.
Заключительная госпитализация показана в 32-34 недели. Сейчас следует определиться с датой родов и способом родоразрешения.
https://youtu.be/lPgv3uyZ9jA
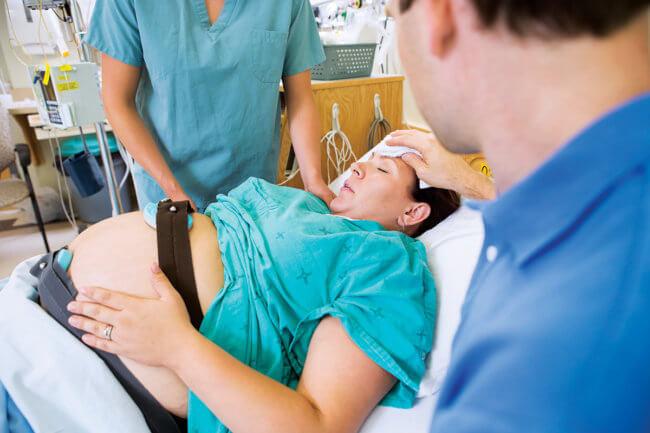
Естественные роды или кесарево сечение
Вопрос с периодом родоразрешения женщин с диабетом 1 типа решается врачом. Специалисты оценивают осложнения организма плода и матери. Непременно отслеживается зрелость организма плода, контролируются все жизненно важные показатели. Если у матери наблюдается ухудшение зрения или функциональности почек, специалисты рекомендуют роды в 37 недель.
Если беременность протекает нормально, но масса плода превышает 4 кг, это является показателем досрочному рождению посредством кесарева сечения. Если беременная и младенец ещё не готовы к родам и вес ребёнка не превышает 3,7 кг, беременность допустимо продлить до 39 недели.
Наилучшим вариантом считается рождение младенца естественным путем. Если роженица больна диабетом, это не считается противопоказанием к естественному родоразрешению. Однако роды должны протекать под контролем показателей глюкозы в крови и сопровождаться инъекциями инсулина.
Если родовые пути женщины подготовлены, врачи прокалывают амниотический пузырь. Начало родовой деятельности помогает ребенку появиться естественным путем. При необходимости беременной вводят окситоцин. Последний помогает стимулировать сокращение матки.
Кесарево сечение необходимо случаях ,когда имеют место следующие состояния:
- макросомия;
- неправильное предлежание плода;
- учащенное сердцебиение и дыхательные ребенка.
Беременная должна подготовиться к предстоящей операции. Начиная с полуночи в «день Х» ей запрещено употреблять пищу и воду. За сутки до проведения сечения пациентке отменяют инъекции пролонгированного инсулина. Ранним утром проверяется уровень гликемии тест-полосками. Данная процедура повторяется каждый час.
Если показатели глюкозы выше 6 .1 моль /литр женщину переводят на непрерывный внутривенный раствор инсулина и отслеживают динамику показателей глюкозы. Саму процедуру кесарева сечения рекомендуется осуществлять утром.
Послеродовой период
После родов специалист отменяет роженице инъекции инсулина. Первые несколько дней обязательно должна проводиться коррекция показателей сахара в крови. Это делается , чтобы при необходимости можно было провести коррекцию обменных процессов роженицы.
Спустя 1,5 и 3 месяца после родоразрешения женщине нужно сдать кровь, чтобы отследить показатели гликемии. Когда результаты сомнительны, проводится тест с сахарной нагрузкой. Специалисты рекомендуют роженице придерживаться диеты и вести активный образ жизни.
Пристальное внимание уделяется вопросам грудного вскармливания женщинами, страдающими от сахарного диабета 1 типа. Согласно наблюдениям, кормящая женщина с таким диагнозом испытывает значительное снижение потребности в инсулине. Эта особенность объясняется тем, что выработка молока требует значительных энергозатрат. Это улучшает углеводного обмена и снижает потребность в инсулине.
Типичной особенностью послеродового периода считается гипогалактия (недостаточная выработка молока у женщин с диабетом). Между длительностью и тяжестью основного заболевания и нарушением лактации есть четкая связь. Роженица с подобным диагнозом должна быть готова бороться за грудное или смешанное вскармливание хотя бы первые месяцы жизни ребенка.
Еще менее 30 лет назад сахарный диабет 1 типа считался противопоказанием к беременности и вынашиванию ребенка. Но достижения современной медицины позволяют женщинам с диабетом стать мамами здорового младенца. При условии грамотно подобранной инсулинотерапии риск смерти матери в родах стремится к нулю. Вместе с тем, угроза для жизни младенца остается, но профессиональные и своевременные действия акушеров минимизируют возможные риски.