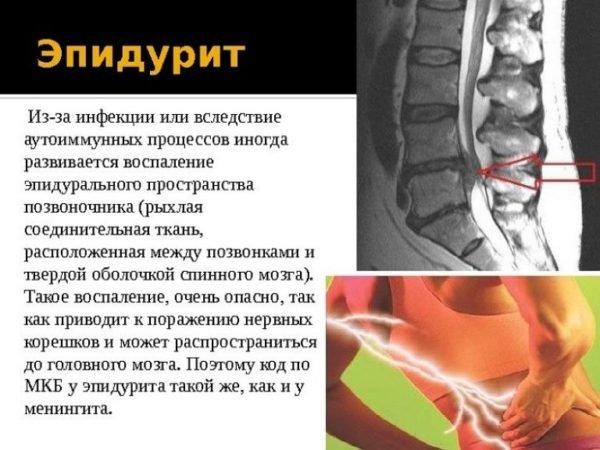
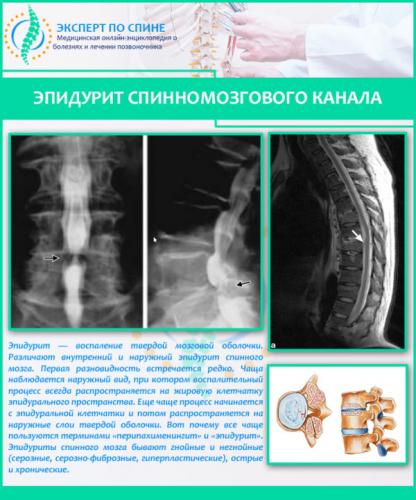
Эпидурит позвоночника – одно из наиболее тяжелых заболеваний опорно-двигательной системы, имеющее инфекционную природу и характеризующееся острым гнойно-воспалительным процессом в эпидуральном пространстве костного мозга. Эпидуральным пространством позвоночного столба называется часть спинномозгового канала, расположенная между твердыми мозговыми оболочками, головным и спинным мозгом от большого затылочного отверстия до крестца. Это пространство заполнено жировой клетчаткой, которая ограничивается связками и надкостницей (соединительной пленочной тканью, окружающей кость снаружи) и содержит большое количество кровеносных сосудов и нервных окончаний.
Этиология и патогенез
Эпидурит спинномозгового канала почти всегда является вторичным заболеванием на фоне имеющихся очагов бактериальной или грибковой инфекции. Около 80% случаев образования гнойного спинального абсцесса связаны с инфицированием стафилококком – неподвижных грамположительных бактерий шарообразной формы. Стафилококк является представителем условно-патогенной флоры человека и может в больших количествах обнаруживаться (в латентной форме) на кожных покровах и слизистых оболочках, включая эпителиальные оболочки внутренних органов. Широко распространен стафилококк в медицинских учреждениях, поэтому первичная профилактика стафилококковой инфекции направлена на уничтожение данного возбудителя в больницах и роддомах при помощи регулярной дезинфекции помещений и поверхностей.
Специалисты полагают, что вызвать воспаление эпидуральной клетчатки могут хронические очаги инфекции. Инфекционные патологии, протекающие в острой форме, не вызывают таких тяжелых последствий при условии правильного и своевременного лечения, так как основной путь инфицирования головного и спинного мозга – гематогенный, то есть, через кровь. В таблице ниже перечислены основные группы заболеваний, которые чаще всего оказываются причиной вторичного инфицирования позвоночного пространства.
Таблица. Какие заболевания могут быть причиной эпидурита?
| Орган или группа органов | Возможные заболевания (инфекционной этиологии) |
|---|---|
 Дыхательные пути (верхние и нижние)
|
Синуситы (фронтит, гайморит, этмоидит). Ринит. Бронхит. Тонзиллит (ангина). Ларингит. Фарингит. Пневмония. Туберкулез легких. |
 Полость рта
|
Кариес. Стоматит. Гингивит. Пародонтит. Глоссит. Периодонтит. |
 Пищеварительная система
|
Гастрит. Колит и энтерит. Язва желудка и двенадцатиперстной кишки. |
 Гепатобилиарная система
|
Цирроз. Гепатит. Панкреатит. Холецистит. |
 Мочевыделительная система
|
Пиелонефрит. Нефроз. Гломерулонефрит. Цистит. |
 Опорно-двигательный аппарат
|
Остеомиелит. Периостит. |
Риск эпидурита на 22,9% выше у больных с травмами и дегенеративно-дистрофическими заболеваниями позвоночника, межпозвоночной грыжей, хроническим медиастинитом (воспалением средостения – анатомического пространства среднего отдела грудной клетки, ограниченного позвонками и грудиной). Некоторые врачи полагают, что в группу риска входят и больные с аутоиммунными расстройствами, например, муковисцидозом, рассеянным склерозом, аллергией.
Важно! Примерно у 4,7% женщин эпидурит позвоночника возникает в первые дни после родов. Причиной воспаления в этом случае является занесение инфекции с катетером, который вводится в эпидуральное пространство для местного обезболивания (эпидуральная анестезия). Привести к проникновению бактерий в спинномозговой канал может недостаточная стерильность используемых материалов или неправильная обработка места прокола антисептиками.
Как проявляется заболевание?
Симптомы эпидурита зависят от формы, в которой протекает заболевание. У подавляющего большинства пациентов воспалительный процесс удается выявить в острой форме, так как острый спинально-эпидуральный абсцесс протекает с ярко выраженной симптоматикой и часто приводит не только к ограничению подвижности, но и параличу конечностей. Основным признаком гнойного эпидурита является радикулопатия (корешковый синдром). Корешковый синдром представляет собой комплекс невралгических симптомов, возникающих на фоне компрессии спинномозговых корешков, на конце которых находится большое количество нервных рецепторов. Корешковый синдром при эпидурите включает в себя следующие признаки:
- интенсивная боль и прострелы, которые могут возникать в любых отделах позвоночного столба и усиливаются при подъеме тяжестей, резких движениях, кашле и других видах нагрузки;
- нарушение чувствительности нервов в области воспаления (если в нерв ткнуть иглой, больной ничего не почувствует);
- атрофия и слабость мышечного корсета, поддерживающего позвоночник;
- нарушение функционирования органов, расположенных в полости малого таза;
- онемение верхних и нижних конечностей.
Острая форма эпидурита сопровождается сильной интоксикацией: у больного поднимается температура (до 39-40°С), появляется сонливость, слабость, возникают интенсивные головные боли. У некоторых пациентов наблюдается сильная тошнота, отсутствие аппетита, возможна многократная рвота.
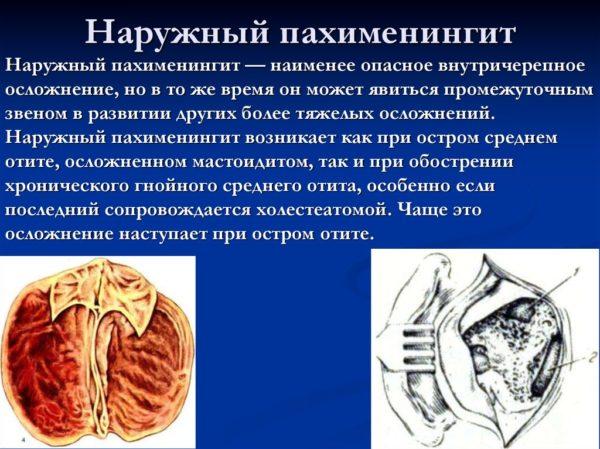
Обратите внимание! Если в патологический процесс вовлекается мозговая оболочка, пациенту ставится диагноз «пахименингит наружный». В этом случае у больного будут проявляться все симптомы бактериального менингита: светобоязнь, повышенная чувствительность к громким звукам и иным раздражителям, снижение эластичности мышечной ткани, расположенной в области затылка.
Хроническая форма: симптомы и признаки
Проявления лихорадочного синдрома при спинальном эпидурите могут сохраняться от 5-7 дней до нескольких недель. Если больной не получил адекватного лечения, процесс перейдет в хроническую форму, которая в 35% случаев приводит к инвалидности. Хронический эпидурит позвоночника может проявляться периодическим повышением температуры (обычно показатели не превышают верхней границы субфебрилитета), ознобом, потливостью, локальной гиперемией. Боли при хроническом воспалении имеют среднюю, умеренную интенсивность, но во время пальпации и перкуссии (простукивания) отмечается повышенная болезненность отдельных участков позвоночника.
К другим клиническим проявлениям заболевания можно отнести:
- отечность тканей в месте скопления гнойного экссудата;
- онемение и покалывание в ногах и руках, которое может возникать на протяжении 3-5 дней подряд (частота возникновения – до 10-12 раз в сутки);
- слабость нижних конечностей (может меняться походка, периодически подворачивается нога и т. д.).
Лечение хронической формы требует более тщательного подбора терапии с предварительным исследованием на выявление первичного очага инфекции, типа возбудителя и его чувствительности к антибиотикам различного спектра.
Анализы и обследования
Первичная диагностика включает в себя лабораторное исследование крови (развернутый анализ) и мочи. Прямыми признаками воспалительного процесса являются увеличение скорости оседания эритроцитов (СОЭ), сдвиг лейкоцитарной формулы влево, повышение числа нейтрофильных гранулоцитов в общем объеме периферической крови. Инструментальная диагностика (пункция эпидурального пространства) позволяет выявить следующие изменения:
- наличие гнойного экссудата в очаге воспаления;
- повышение уровня белка в спинномозговой жидкости (ликворе), постоянно циркулирующей в желудочках головного мозга и субарахноидальной области;
- нарушение циркуляции ликвора в полости, расположенной между мягкими паутинными оболочками спинного и головного мозга.
При выявлении симптомов инфекционно-воспалительного процесса больному назначается посев крови на стерильность – специальный тест, позволяющий выявить наличие инфекционного возбудителя и его тип.
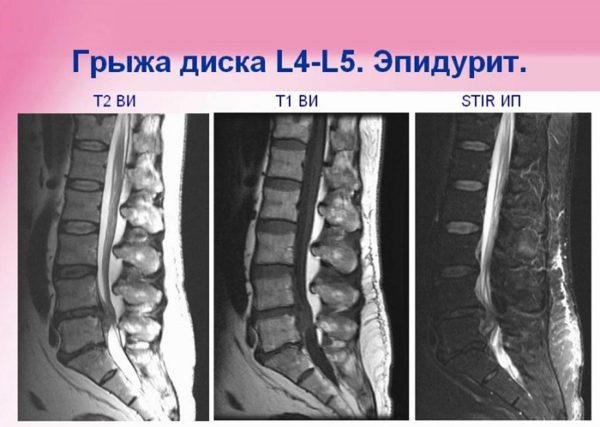
Из аппаратных методов диагностики наиболее информативными являются магнитно-резонансная томография и компьютерная томография.
Если вы хотите более подробно узнать, как проходит процедура МРТ позвоночника, вы можете прочитать статью об этом на нашем портале pmedc.ru.
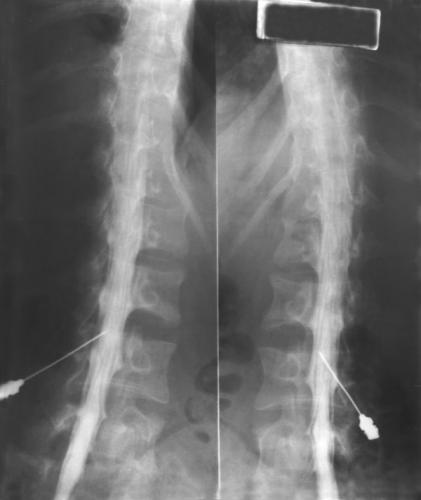
Эти способы диагностики позволяют выявить другие патологии позвоночника с похожими симптомами, например, острое нарушение спинального кровообращения, опухоли и травмы головного и костного мозга. При необходимости врач может назначить дополнительные обследования: рентгенографию позвоночника или миелографию – рентгенологическое исследование субарахноидальных каналов с применением контрастных растворов.
Чем лечить?
При неосложненном течении эпидурита лечение может проводиться в амбулаторных условиях консервативными методами. Если воспаление привело к развитию осложнений (например, образованию абсцесса), показана терапия в условиях стационара.
Основными препаратами, которые используются для лечения острого и хронического эпидурита, являются антибиотики. Следует отметить, что препараты амоксициллина не показали достаточную эффективность в лечении гнойных воспалительных процессов в позвоночнике, поэтому большинство лечебных схем включают в качестве основного лекарственного препарата антибиотики из группы цефалоспоринов. Это могут быть:
- «Цефепим»;
- «Мовизар»;
- «Цепим»;
- «Эфилим»;
- «Максипим».
Достаточно эффективны при различных формах эпидурита препараты на основе цефтазидима: «Фортум», «Цефтидин», «Бестум».
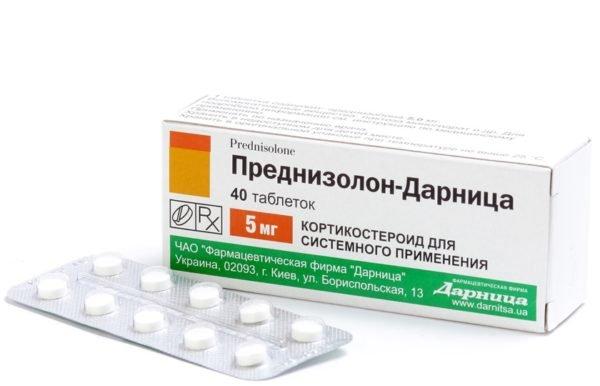
Для купирования воспалительного процесса и уменьшения болей используются глюкокортикостероидные гормоны («Преднизолон», «Гидрокортизон», «Кортизон»). Применять эти лекарства следует только по назначению врача, так как они имеют большой список противопоказаний и ограничений для использования. Не рекомендуется длительный (дольше двух недель) прием стероидных гормонов, так как они увеличивают риск снижения плотности костной ткани и развития остеомиелита – гнойно-некротического поражения костей позвоночника, костного мозга и окружающих его мягких тканей.
Для купирования спазмов и парезов больному подбираются препараты, снижающие тонус скелетной мускулатуры (миорелаксанты). Препаратами выбора являются лекарства на основе толперизона гидрохлорида («Толперизон», «Мидокалм», «Толизор», «Калмирекс»). Это миорелаксанты центрального действия, которые не только блокируют спинномозговые рефлексы, но и ингибируют медиаторы воспаления за счет торможения положительно-заряженных ионов кальция в синапсы.
Восстановительная терапия обязательно включает прием витаминов и минеральных добавок (после проведения биохимического исследования крови), гормональную терапию и применение хондропротекторов – стимуляторов хрящевого обмена и препаратов, повышающих плотность костной ткани и подвижность суставов.
Важно! При отсутствии эффекта от консервативного лечения, стремительном прогрессировании заболевания или наличии осложнений показано хирургическое вскрытие абсцесса с последующим дренажем, а также параллельным удалением позвоночных грыж – одного из главных провоцирующих факторов воспалительных процессов в позвоночнике.
Рекомендации по режиму
Во время лечения больной должен максимально ограничить двигательную активность. В этот период пациентам рекомендуется постельный режим, усиленное питание с повышенным содержанием витаминов и продуктов, богатых кальцием и фосфором (рыба, яйца, творог, сыр). Полезно включать в меню блюда, в составе которых присутствует желатин (желе, холодец, пудинг): он укрепляет хрящи и снижает риск дистрофии и дегенерации позвонков.
После окончания терапии больному рекомендуется восстановительное санаторное лечение с применением физиопроцедур, грязелечения и лечения минеральными водами. Для поддержания и восстановления нормального кровообращения в сосудах позвоночника рекомендуется регулярно выполнять упражнения ЛФК, подобранные врачом. Заниматься можно через 2-4 недели после окончания лечения.











-150x95.jpg)