Боль в спине – ведущий (основной) клинический симптом заболеваний позвоночника, диагностируемый почти у 90% пациентов. Такая боль может возникать в верхней, центральной или нижней части спины, иметь умеренную или высокую интенсивность и сопровождаться другими тревожными признаками, например, мышечной скованностью или нарушением подвижности в определенном сегменте позвоночника.
При первичном физикальном осмотре врач обращает внимание не только на наличие болевых и триггерных точек, но и на связь болевого синдрома с двигательной активностью больного. Например, если боль в спине усиливается во время движения, следует исключить дегенеративно-дистрофические патологии (остеохондроз, межпозвонковая грыжа) и травмы, а в случаях, когда провоцирующим фактором выступает длительное сидение, врач может предположить множественные грыжи Шморля.
Если вы хотите более подробно узнать, как лечить грыжу Шморля поясничного отдела позвоночника, а также рассмотреть признаки проявления и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Боль в спине при наклонах может возникать не только в результате механических повреждений костно-мышечного корсета и заболеваний опорно-двигательной системы, но и при воспалительных процессах, а также патологиях мышечной ткани, поэтому комплекс первичной диагностики обычно состоит из нескольких видов обследования.
Возможные причины
Боль в спине относится к неспецифическим клиническим симптомам, то есть, она может возникать не только при заболеваниях позвоночника, но и при других патологиях, например, воспалительных процессах в тазовых органах. Чтобы точно определить, что именно спровоцировало болезненные ощущения при наклонах и поворотах, необходимо пройти комплексное обследование, в которое помимо рентгенографии позвоночника входит также МРТ, миелография и ультразвуковая диагностика. В некоторых случаях может потребоваться консультация узких специалистов: кардиолога, уролога, пульмонолога, гастроэнтеролога или онколога (при подозрении на злокачественные опухоли).
Наиболее вероятными причинами болевого синдрома при наклонах могут быть:
- травмы осевого и добавочного костно-мышечного скелета;
- воспалительные и инфекционные процессы в области позвоночника (эпидурит, спондилит);
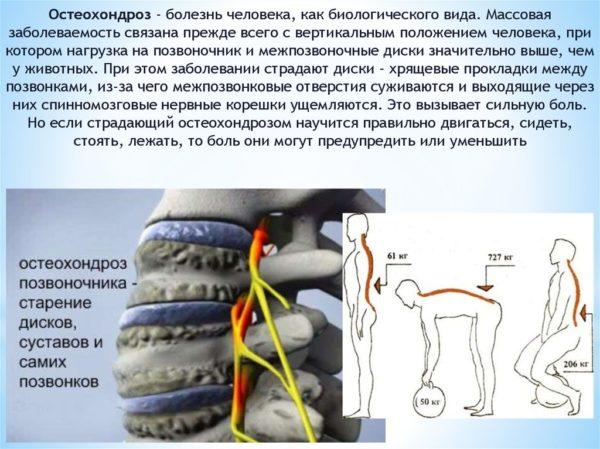
- дегенеративно-дистрофические заболевания опорно-двигательной системы (остеохондроз, спондилез, болезнь Бехтерева, межпозвоночные грыжи);
- смещение межпозвонковых дисков и тел позвонков;
- миофасциальный синдром и воспалительные заболевания мышечной ткани (миозит);
- корешковый синдром;
- патологии внутренних органов (отраженная боль), например, мочекаменной болезни, пиелонефрите, гломерулонефрите, цистите, аднексите и т.д.
Боль при наклонах также может быть спровоцирована злокачественными опухолями и метастазами в области позвоночника, поэтому если болевой синдром имеет хроническое течение и не проходит, несмотря на применение обезболивающих средств, необходимо обратиться к врачу и выяснить причину его возникновения.
Травмы костно-мышечного каркаса
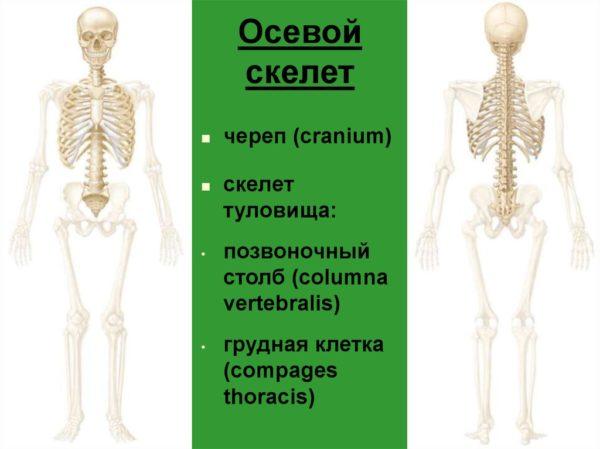
Одна из основных причин сильных болей в спине, возникающих, когда человек наклоняется или поворачивает корпус, – это травмы и механические повреждения осевого скелета. К осевому (вертикальному) скелету относится не только позвоночник, но и кости черепа, ребер и грудины.
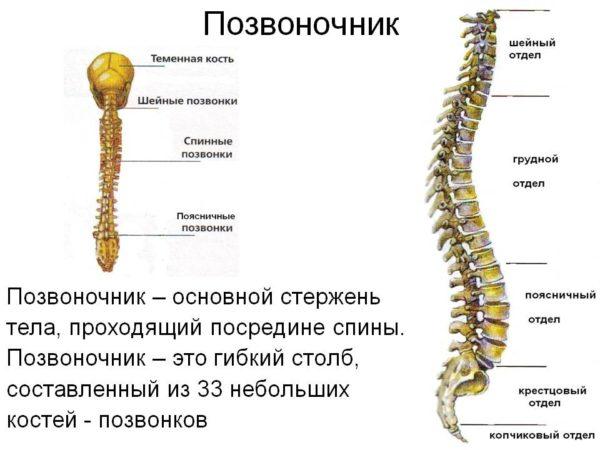
Позвоночник является центральным сегментом вертикального скелета человека и состоит из 33 (у некоторых людей – из 34) позвонков, соединенных между собой при помощи межпозвоночных дисков.
Спровоцировать боль при наклонах и движении могут не только переломы и вывихи суставов, но и повреждения мягких паравертебральных (околопозвоночных) тканей, например, растяжения мышц и связок. Отличительными особенностями подобных болей являются высокая интенсивность и острое течение. В некоторых случаях боль при травмах спины может возникать только спустя несколько часов. «Отложенное» течение болевого синдрома характерно для повреждений, сопровождающихся шоковым состоянием.
Проявляются травмы костно-мышечного скелета по-разному, но в большинстве случаев прослеживается типичная для данного типа патологий симптоматика.
Дополнительные (вспомогательные) симптомы при травмах костно-мышечного скелета
| Локализация повреждений | Возможные симптомы |
|---|---|
| Резкая, кинжаловидная или пульсирующая боль при наклонах и поворотах шеи (часто больной не может повернуть голову в определенную сторону), головокружение, головная боль, тошнота, патологии зрения (расплывчатость контуров).
Важно! Рвота и мелькание «мушек» перед глазами после травм головы являются типичными симптомами повреждения головного мозга. |
|
| Боль при наклонах вперед, невозможность сделать глубокий вдох из-за выраженного болевого синдрома, поверхностное, частое дыхание. У части пациентов травмы грудного отдела позвоночника проявляются болями в области эпигастрия и могут неверно ассоциироваться с заболеваниями желудочно-кишечного тракта. | |
| Боль в спине при наклонах в любую сторону, усиление болевого синдрома во время сидения или вставания с твердых поверхностей, нарушение работы органов малого таза. В тяжелых случаях наблюдается недержание кала и мочи. |
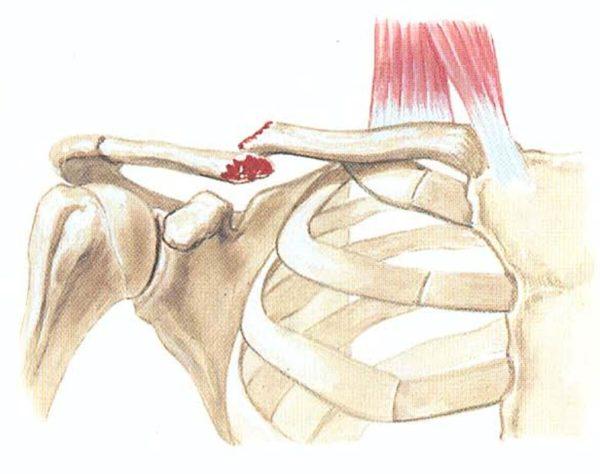
Болезненные ощущения при наклонах также могут возникать в случае повреждения некоторых элементов добавочного скелета, например, ключицы или костей таза. Такая боль называется отраженной, а ее интенсивность зависит от вида травмы и ее локализации.
Обратите внимание! Одной из разновидностей травм является смещение позвонков и межпозвоночных дисков, которое может возникать при подъеме тяжестей, а также систематическом выполнении тяжелой физической работы. Симптомами смещения позвонков и дисков могу быть не только сильные боли при наклонах, но и «прострелы» в области поясницы и нижних конечностей (люмбаго с ишиасом).
Дегенеративно-дистрофические патологии
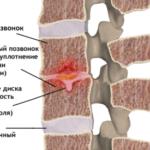
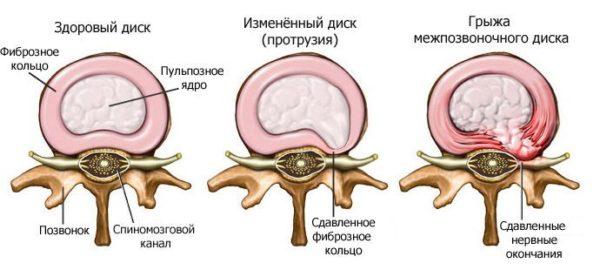
К данной группе заболеваний относятся патологии, при которых у больного диагностируется дистрофия межпозвоночных дисков. Межпозвоночные диски выполняют функцию амортизатора и состоят из фиброзно-соединительной ткани. Внутри дисковое пространство заполнено студенистой, желеобразной пульпой (ядром), в которой содержится коллаген и небольшое количество хондроцитов. Пульпа заключена в соединительнотканную круговую оболочку, которая называется фиброзное кольцо.
Для сохранения нормальной эластичности и упругости дисков необходимо достаточное поступление минеральных солей (магния, фосфора, железа, кальция), витаминов (в первую очередь, токоферола), белков и аминокислот. Если хрящевое питание нарушается, хрящ высыхает, и фиброзная оболочка теряет свою упругость, что приводит к смещению пульпы и образованию выпячиваний и выпираний (грыж и протрузий).
Питание пульпозного ядра и хрящевых дисковых пластинок осуществляется за счет кровеносных сосудов позвоночника, поэтому одним из факторов дистрофических изменений в дисковой структуре является нарушение кровообращения. Другими причинами патологии также могут быть:
- остеохондроз;
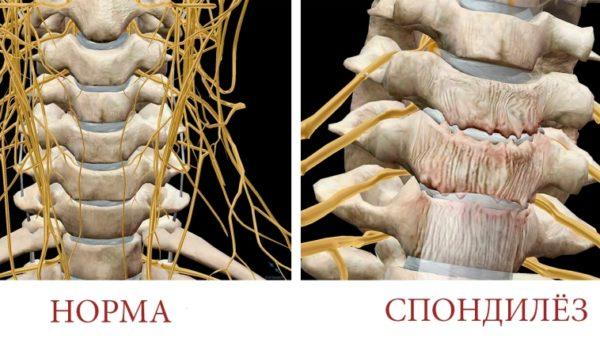
- спондилез;
- спондилолистез;
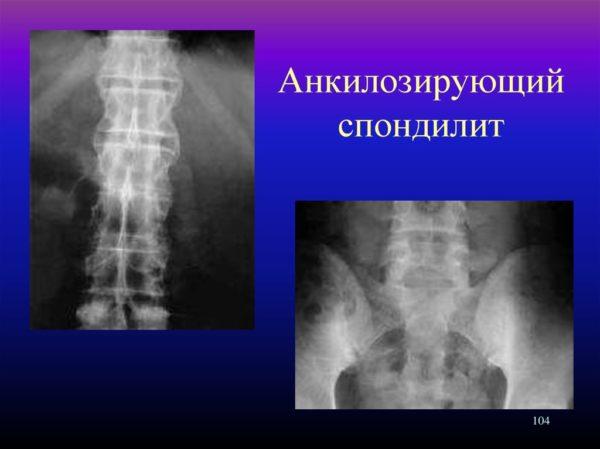
- анкилозирующий спондилоартрит.
Все эти заболевания могут проявляться не только болями при наклонах, но и частичными парестезиями (нарушением чувствительности) в нижних конечностях, парезами и нарушением нервно-мышечной передачи.
Обратите внимание! Боль при дегенеративных изменениях в позвоночнике может не иметь четкой локализации и иррадиировать в смежные отделы позвоночного столба.
Инфекционно-воспалительные процессы
Наиболее распространенными заболеваниями позвоночника воспалительной природы являются эпидурит и спондилит.
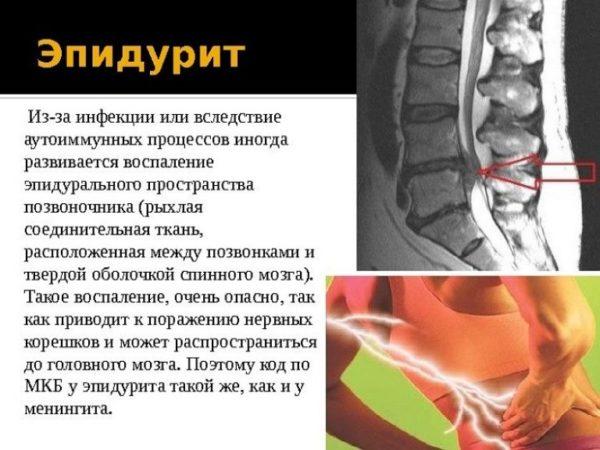
Эпидурит
Эпидурит – это гнойное воспаление клетчатки, которая заполняет эпидуральное пространство.
Эпидуральное пространство представляет собой продолговатую щель между надкостницей позвоночного канала и твердой спинномозговой оболочкой, в которой содержится большое количество венозных сплетений и эпидуральная клетчатка. При тяжелом течении и отсутствии своевременной терапии эпидурит приводит к возникновению спинального эпидурального абсцесса, лечение которого проводится преимущественно хирургическим путем с последующей антибиотикотерапией.
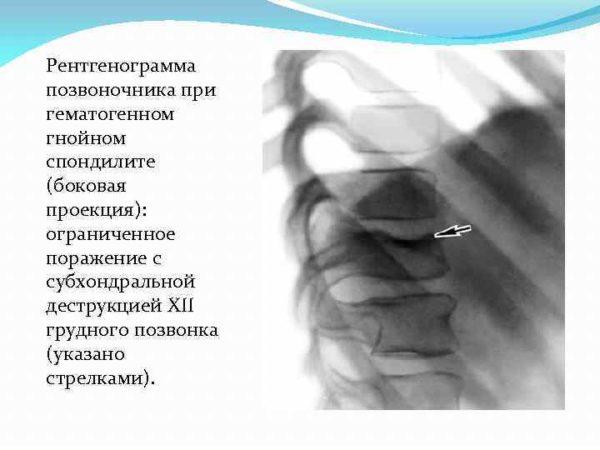
Спондилит
Спондилит относится к хроническим воспалительным заболеваниям и характеризуется снижением плотности костной ткани и прогрессирующей деформацией позвоночника. Если причиной воспаления являются болезнетворные бактерии, в пораженном сегменте образуются множественные гнойные очаги, что может привести к развитию системной воспалительной реакции (сепсису).
Оба заболевания имеют схожую клиническую картину, которая может проявляться следующими признаками:
- сильная боль (жгучая, режущая, колющая) при движении, наклонах и поворотах;
- повышение температуры до 38,5°C и выше (на фоне общего интоксикационного и лихорадочного синдрома);
- нарушение чувствительности в конечностях (онемение, покалывание, «мурашки»);
- повышенная физическая утомляемость;
- мышечная скованность (усиливается в утренние часы).
При раннем выявлении спондилита и эпидурита прогноз в большинстве случаев условно благоприятный (при условии, что больной прошел необходимое лечение в стационаре и соблюдал назначенный врачом режим в восстановительном периоде).
Если вы хотите более подробно узнать, что такое спондилит поясничного отдела позвоночника, а также рассмотреть эффективные методы лечения, вы можете прочитать статью об этом на нашем портале.
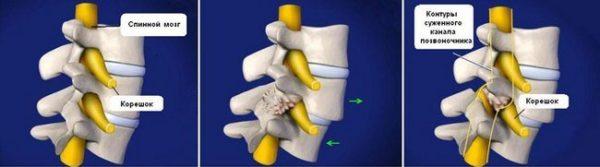
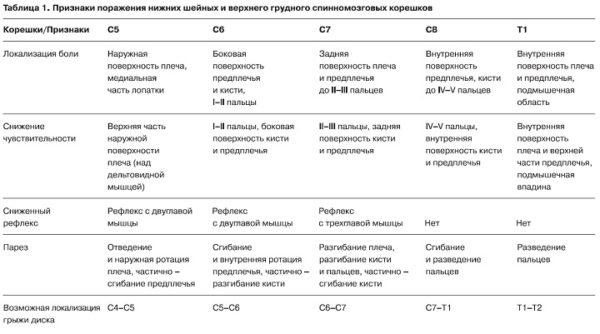
Корешковый синдром
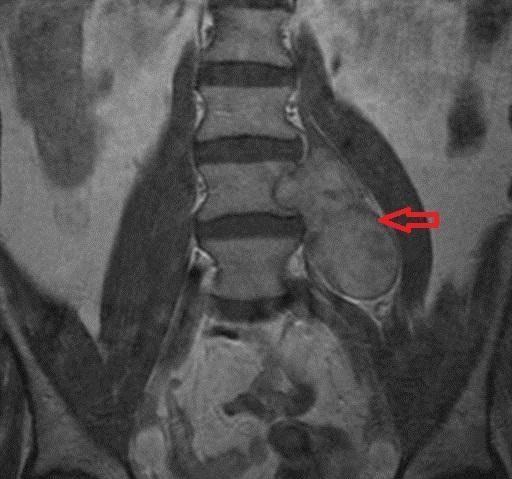
Корешковый синдром – это совокупность симптомов (не только болевых), возникающих при сдавливании или защемлении спинномозговых нервов и их окончаний. Главной причиной корешкового синдрома (второе название – радикулопатия) является остеохондроз и его осложнения (межпозвоночные грыжи и протрузии).
Примерно у 11% пациентов компрессия спинномозговых нервов провоцируется другими факторами и заболеваниями, среди которых:
- инфекционные заболевания (сифилис, внелегочный туберкулез);
- остеопороз;
- компрессионный перелом позвоночника;
- шваннома (невринома) позвоночного столба;
- остеомиелит и т.д.
Опухоли
Шваннома осевого скелета представляет собой доброкачественное образование, которое локализуется в нервах периферической нервной системы, а также черепных и спинномозговых нервах. Такое название опухоль получила из-за своей структуры, так как она представляет собой скопление шванновских клеток (леммоцитов) – вспомогательных клеток, которую выстилают миелиновую оболочку нейронов. При образовании невриномы леммоциты, наоборот, способны разрушать нервную оболочку и провоцировать ряд серьезных неврологических заболеваний, некоторые из которых могут иметь необратимое течение.
Боль при невриноме сначала имеет слабую или умеренную интенсивность, но по мере развития корешкового синдрома и повреждения периферических нервов происходит усиление болезненных ощущений. Они могут возникать как в состоянии покоя, так и при движении, достигая максимальной выраженности при наклонах вперед и назад (реже в бок), поворотах и разгибании позвоночника из положения сидя.
Другие возможные симптомы радикулопатии
К другим признакам корешкового синдрома (защемления нерва) также можно отнести:
- отечность и изменение цвета кожи в области пораженного сегмента;
- повышенная потливость;
- стреляющие боли в области шеи, поясницы или грудного отдела позвоночника с возможной иррадиацией в нижние и верхние конечности;
- атрофия и слабость мышц, проявляющаяся нарушением двигательной активности;
- появление неприятных ощущений, болей и покалывания в ночное время суток.
Важно! Чтобы определить наличие корешкового синдрома в домашних условиях, необходимо взять иголку и надавить на пораженную область, после чего провести такие же действия на противоположной стороне. При поражении нервов чувствительность на здоровом участке будет в несколько раз выше. В тяжелых случаях больной может вообще не почувствовать боли, что является неблагоприятным диагностическим признаком и требует экстренного врачебного вмешательства.
Что делать, если болит спина при наклонах?
Схема лечения при возникновении болевого синдрома в спине зависит, в первую очередь, от выявленного заболевания и сопутствующих патологий и нарушений. Традиционная медикаментозная схема лечения наиболее распространенных заболеваний позвоночника приведена в таблице ниже.
Схема лечения болей в спине в зависимости от их причины
| Заболевание | Лечение в остром периоде | Лечение в восстановительном периоде |
|---|---|---|
| Остеохондроз | Анальгетики и нестероидные противовоспалительные средства («Метамизол натрия», «Анальгин», «Нимесулид», «Кеторол»), миорелаксанты («Сирдалуд»).
Для восстановления разрушенной костно-хрящевой ткани показано применение хондропротекторов («Терафлекс», «Дона»). Для нормализации кровотока подбираются сосудорасширяющие средства. Также проводится иммуностимулирующая терапия витаминными препаратами («Мильгамма»). |
Мануальная терапия, лечебно-оздоровительная физкультура, методы альтернативной медицины (гирудотерапия, акупунктура).
Физиотерапевтическое воздействие током, ультразвуком и магнитными полями ускоряет процесс восстановления разрушенных структур и избавляет от хронических болей в спине. |
| Болезнь Бехтерева | Глюкокортикоидные гормоны для устранения отечности и воспаления (гидрокортизон), НПВС («Индометацин», «Ибупрофен»), иммунодепрессанты («Метотрексат»).
Некоторым больным показана терапия биологическими модификаторами иммунного ответа («Инфликсимаб»). |
Лечебная физкультура, ежегодное санаторно-курортное лечение, физиотерапия, мануальная терапия. Полезен лечебный и точечный массаж, закаливающие процедуры. Важным условием профилактики рецидивов и быстрого восстановления является полноценный и комфортный сон, поэтому таким больным необходимо подобрать анатомический матрац и подушку. Психоэмоциональное состояние корректируется методиками для релаксации и седативными препаратами (по назначению врача). |
| Межпозвоночная грыжа | Противовоспалительная терапия с применением нестероидных препаратов («Кеторолак», «Нимесил», «Ибупрофен»), а также местное введение глюкокортикоидов в виде лекарственных блокад.
При отсутствии положительной динамики в течение 3-4 месяцев решается вопрос о возможности и целесообразности хирургического лечения. |
ЛФК, тракционная терапия (вытяжение позвоночника). |
| Остеопороз | Препараты кальция и витамина D (1200 мг + 800 МЕ), эстрогены («Ралоксифен»), бисфосфонаты (золедроновая кислота), препараты стронция.
Для угнетения активности остеокластов и стимулирования образования остеобластов применяется белок оссеин в комбинации с гидроксиапатитом. Стимулирование костеобразования достигается за счет применения соматотропных и паратиреоидных гормонов, а также солей фтора. |
Полноценный сон, поддержание нормальной массы тела, коррекция рациона (важно следить за поступлением достаточного количества кальция с продуктами питания – не менее 1200-1500 мг в сутки).
Для снижения нарастающих факторов риска рекомендовано достаточное пребывание на солнце, умеренная физическая активность и отказ от вредных привычек (курение и злоупотребление алкоголем). |
| Миозит (воспаление мышечной ткани) | Местно применяются противовоспалительные обезболивающие препараты в форме мазей («Диклофенак», «Кетопрофен»).
При повышенной температуре используются комбинированные препараты из группы НПВС на основе ибупрофена и парацетамола («Ибуклин», «Некст»). Для купирования мышечных спазмов и восстановления нормальной подвижности мышц показано использование гелей и мазей на основе пчелиного или змеиного яда («Випросал»). |
Физиопроцедуры (электрофорез, иглорефлексотерапия, ультразвук). |
Если причиной болей в спине стали инфекционные заболевания позвоночника, показано лечение антибиотиками, например, средствами пенициллинового ряда или цефалоспоринами. В ряде случаев антибиотики необходимо комбинировать с противопротозойными и противомикробными средствами («Метронидазол», «Трихопол»).
При внелегочных формах туберкулеза проводится терапия рифампицином и стрептомицином.
При травмах позвоночника может потребоваться иммобилизация позвоночника (устранение подвижности) или отдельных его сегментов. С этой целью используются специальные ортопедические приспособления: бандажи, корсеты с жесткими или полужесткими металлическими вставками, гипсовая кроватка (кровать Лоренца), воротник Шанца.
В тяжелых случаях проводится хирургическое лечение с последующим реабилитационно-восстановительным периодом.
Особенности питания
Питание лиц, испытывающих боли в спине при наклонах или движении, должно содержать достаточное количество белка, так как именно белок является главным строительным материалом для мышечной ткани.
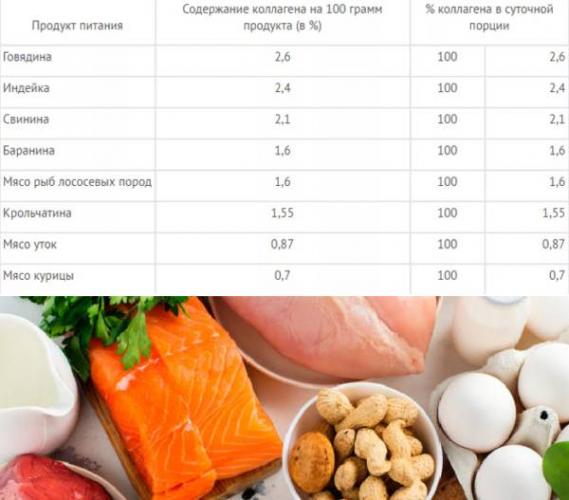
Коллаген, который составляет основную массу межпозвоночного диска и хрящевых пластин, в большом количестве содержится в молочных продуктах, мясе, рыбе и субпродуктах.
Витамины A и E, поддерживающие упругость и эластичность фиброзно-соединительной оболочки и студенистой дисковой пульпы, содержатся в болгарском перце, зелени, печени, яйцах.
Ягоды, овощи и фрукты содержат необходимые для поддержания хрящевого метаболизма витамины и минеральные соли, поэтому должны присутствовать в рационе данной группы пациентов ежедневно. Чтобы получать достаточное количество кальция, рекомендуется обогащать меню больных с заболеваниями спины кунжутом, рыбой и продуктами из цельного или пастеризованного молока (включая нежирные сорта сыра).
Как справиться с хронической болью при помощи упражнений?
Если боль в спине при наклонах появляется регулярно, речь может идти о хроническом остеохондрозе или межпозвоночной грыже (включая грыжу Шморля). Одним из методов лечения данных патологий в период ремиссии является лечебная физкультура. Выполняя приведенный ниже комплекс упражнений, можно существенно снизить интенсивность болевого синдрома, а также повысить подвижность позвоночника и укрепить мышечный корсет.
Выполнять данный комплекс рекомендуется не реже 4-5 раз в неделю. Рекомендуемая продолжительность занятий – 15-20 минут.
Видео – Как снять острую боль при наклонах?
Боль в спине при наклонах – достаточно распространенная жалоба людей, страдающих хроническими заболеваниями позвоночника, ведущих асоциальный или малоподвижный образ жизни и не соблюдающих принципы здорового и сбалансированного питания. Чтобы выяснить причину боли, необходимо пройти обследование и получить консультацию невропатолога или вертебролога. Справиться с болью в спине можно не только при помощи лекарств, но и используя другие консервативные методы лечения: ЛФК, мануальную терапию, лечение пиявками или физиопроцедуры.