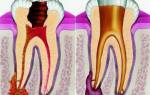
От врача требуется большое внимание и ответственность при определении показаний, и выборе тактики проведения лечебных мероприятий, поскольку от этого зависит возможность дальнейшего роста и формирования корней. В настоящее время не вызывает сомнений целесообразность применения методик, сохраняющих пульпу жизнеспособной, при лечении осложненного кариеса постоянных зубов с незаконченным формированием корней у детей.
Метод лечения пульпита, заключающийся в удалении коронковой пульпы и сохранении жизнеспособности корневой пульпы, носит название витальной пульпотомии. Теоретическим обоснованием возможности применения метода витальной пульпотомии при лечении патологии пульпы постоянных зубов с незаконченным формированием корней является то, что воспалительный процесс в ряде случаев может затрагивать лишь коронковую пульпу без существенных изменений ткани в корневых каналах. В то же время, обширная сеть кровеносных сосудов апикальной трети формирующегося корня с большим количеством анастомозов и клеточных элементов обеспечивает защитную функцию пульпы и окружающих зуб тканей, способствуют предотвращению развития острых воспалительных процессов в формирующихся тканях.
Сохранение жизнеспособности корневой пульпы обеспечивает дальнейшее формирование корней в длину и толщину за счет образования дентина корня и стимуляции цементогенеза, благодаря чему обеспечивается апексогенез и сохраняется функциональность зуба. Способности к репаративным процессам и образованию вторичного дентина являются характерными свойствами пульпы. Заживление пульпы произойдет, подобно любой другой соединительной ткани.
Однако, без точного рентгенологического исследования, знания локализации и протяженности воспалительного процесса не может быть и речи о правильной и эффективной терапии пульпита.
Так же в нашей детской стоматологической клинике внедрена в практику методика лечения травматических отломов коронок передней группы зубов у детей методом частичной пульпотомии. Обоснован выбор частичной пульпотомии для лечения пульпита при травматических отломах коронок зубов, обладающей минимально травматичным воздействием на ткани сосудисто-нервного пучка (пульпы зуба). Современная детская стоматология имеет в своем распоряжении большой арсенал биосовместимых с тканями зуба материалов. Наши детские доктора используют лучшие стоматологические материалы мировых лидеров в своей практике, что позволяет им добиваться наилучших результатов.
Гипоплазия — это врожденная некариозная патология зубов, при которой наблюдается частичное либо полное отсутствие эмали. Состояние характеризуется изменением внешнего вида зубных единиц: на них появляются депигментированные или белые пятна, углубления, бороздки.
Гипоплазия связана с неправильным строением твердых зубных тканей. Патологическое недоразвитие эмалевого слоя нередко сопровождается стремительным кариесом и повышенной чувствительностью зубов.
Причины
Гипоплазия зубов возникает из-за нарушения метаболизма в организме плода на стадии внутриутробного развития, а также при воздействии негативных внешних факторов. У детей гипоплазия нередко вызвана:
-
резус-конфликтом между матерью и ребенком;
-
инфекционными заболеваниями, ОРВИ, перенесенными матерью в период беременности;
-
токсикозами, гестозами, родовыми травмами, преждевременными родами;
-
несбалансированным питанием матери, приемом лекарственных препаратов при вынашивании ребенка.
Аномалии развития эмали детских зубов зачастую возникают на фоне рахита, энцефалопатии, атопического дерматита. Гипоплазия поражает и постоянные зубы: нарушения появляются при формировании зачатков постоянных зубных единиц.
Причины зубных патологии у подростков и взрослых:
-
травмы челюстно-лицевой области;
-
эндокринные заболевания, малокровие;
-
патологии органов пищеварения, мочевыделительной или нервной системы.
Также на состояние зубов влияет недостаток витаминов и микроэлементов, применение лекарств тетрациклинового ряда, избыточное содержание фтора в питьевой воде и другие факторы.
Характерная симптоматика
К основным симптомам патологии относится изменение цвета эмали: на внешней поверхности появляются белые пятна. Такие перемены не вызывают неприятных ощущений. Кроме того, поверхность зубов в области пораженных участках гладкая, непигментированная.
Для более тяжелых форм гипоплазии характерно наличие выраженных углублений. На начальных этапах очаги поражения имеют естественный оттенок, но с течением времени они пигментируются. Иногда на таких зубах можно заметить глубокие бороздки, расположенные горизонтально или вертикально. Несмотря на гиперпигментированность отдельных участков целостность эмали не нарушается.
Для аплазии (полного отсутствия эмали) характерен болевой синдром при контакте с каким-либо раздражителем. Помимо этого, аплазия связана с недоразвитием дентина. Это приводит к тому, что зубы постепенно начинают менять форму.
Виды, особенности гипоплазии зубов
По клиническим проявлениям выделяют несколько форм патологии:
-
Эрозивная. На поверхности зубных единиц появляются дефекты овальной или круглой формы. Повреждения бывают разных размеров. Нередко они покрыты тонким слоем эмали, а внутри углублений можно увидеть дентин.
-
Волнистая. Появление множественных горизонтальных линий на внешней поверхности зубов.
-
Пятнистая. Сама структура эмали не меняется, но на ней появляются белые или желтоватые пятна.
-
Бороздчатая. Борозды различной глубины, параллельные режущему краю зуба.
-
Апластическая. Практически полное отсутствие зубной эмали — ей покрыты лишь небольшие участки зубов.
-
Смешанная. Сочетание нескольких форм, например, эрозивной и волнистой.
По степени выраженности заболевание бывает системным и местным. В первом случае эрозивная патология поражает множество зубов на верхней и нижней челюсти. Во втором — поражения носят точечный характер и появляются на одном или двух зубах.
Системная гипоплазия
Патологические изменения системного характера отражаются на форме зубных единиц. Их классифицируют на несколько типов:
-
Зубы Гетчинсона. Аномалия затрагивает центральные верхние резцы — при патологии они имеют бочкообразную форму. На режущем крае наблюдается полукруглая выемка.
-
Зубы Пфлюгера. Как правило, изменениям подвержены постоянные моляры. Они имеют бочкообразную форму и плохо развитую жевательную поверхность. По форме моляры Пфлюгера очень похожи на конусы.
-
Зубы Фурнье. Зубные единицы выглядят как при симптоме Гетчинсона, но внизу нет характерных выемок.
Местная гипоплазия
Локальная гипоплазия зубной эмали возникает из-за проблем с молочными зубами, воспалительных процессов при формировании зачатков постоянных зубов, механических травм челюсти, инфекций. Патология часто проявляется в виде неглубоких полосок либо пятен.
Тактика лечения
Гипоплазия эмали молочных или постоянных зубов имеет необратимый характер. Поэтому все терапевтические мероприятия направлены на защиту измененных участков зубного ряда и восстановление эмалевого покрытия. Слабовыраженная патология не нуждается в специальном лечении, а требует лишь постоянного наблюдения. В большинстве случаев человек не испытывает болей: некариозные изменения зубных тканей не мешают в повседневной жизни.
При тяжелых формах гипоплазии, к примеру, глубоких поражениях эмали или обширных пятнах проводится специальная терапия. Без своевременного лечения существует риск развития различных осложнений:
-
пульпита, периодонтита;
-
аномалий прикуса;
-
патологической стираемости;
-
повышенной чувствительности зубов.
Гипоплазия также может привести к разрушению дентина и полной потере зубов. Существует несколько методик устранения проявлений гипоплазии. Лечебная тактика подбирается стоматологом в зависимости от тяжести патологии. Врач учитывает состояние зубных тканей пациента.
Реминерализация
Реминерализирующая терапия предусматривает насыщение эмали зубов фторидом, кальцием. Искусственную минерализацию проводят с помощью стоматологических гелей, паст, лаков и других средств. Лечение можно проводить в клинике или дома.
Реминерализация в условиях клиники состоит из нескольких этапов:
-
Профессиональная гигиена полости рта.
-
Нанесение восстанавливающего геля.
-
Покрытие фторсодержащим составом при помощи каппы или кисти.
Частоту проведения процедур, тип препарата стоматолог подбирает индивидуально. Помимо этого, врач часто назначает прием витаминов и минералов внутрь в качестве дополнительной поддержки организма.
Отбеливание
Отбеливание проводят после профессиональной гигиены, реминерализирующей терапии. Такой метод эффективен, если дефекты расположены в поверхностных слоях эмали или наблюдается незначительное помутнение эмалевого слоя. Наиболее выраженный результат дает химическое отбеливание.
При сильных поражениях эмалевого слоя и многочисленных очагах гипоплазии химическое отбеливание растворами пероксида карбамида, перекиси водорода противопоказано.
Пломибирование и протезирование
Пломбирование применяют при выраженных эрозивных углублениях, а также смешанных формах гипоплазии, когда нарушена целостность зубных единиц. Для восстановления зубов используют композитные материалы. В некоторых случаях вестибулярную поверхность закрывают винирами. Такая методика помогает придать зубам эстетичный вид и предотвратить их разрушение.
Протезирование применяют при сильных повреждениях эмали молочных или постоянных зубов. Коронки помогают сохранить здоровье, а также эстетику зубного ряда. Установка коронок при гипоплазии в детском возрасте способствует формированию правильного прикуса и развитию нормальной дикции.
В зависимости от степени поражения, состояния мягких и твердых тканей может потребоваться удаление пораженного зуба с последующей имплантацией.
Профилактические мероприятия
Чтобы предотвратить появление патологии, нужно:
-
следить за рационом. Это касается женщин во время беременности, а также детей. Пища должна содержать кальций, витамины группы B, а также A, D, E;
-
проводить профилактику стоматологических заболеваний, травм молочных зубов у детей;
-
вести здоровый образ жизни, соблюдать гигиену полости рта. Приучать ребенка ухаживать за зубами с раннего возраста;
-
своевременно лечить/удалять молочные зубы с хроническими апикальными воспалениями. Воспалительные процессы в тканях временных зубов могут вызвать гипоплазию постоянных.
Немаловажным фактором предупреждения гипоплазии является ранняя диагностика. Важно посещать стоматолога не реже раза в год. Регулярные осмотры у детского стоматолога рекомендуется проходить с 12 месяцев.
Гипоплазия вызывает не только эстетические дефекты, но и может спровоцировать более серьезные патологии зубов и челюсти. Поэтому этот порок эмали нужно лечить.
Клиники «СТОМА» в Санкт-Петербурге предлагают современные методы лечения гипоплазии у детей и взрослых. Запишитесь на консультацию к стоматологу по телефону или с помощью стандартной формы на сайте.
Оглавление Гранулема зуба Молочница во рту Адентия
Смотреть все
Акции Подробности Записаться –> Записаться
Содержание
Красивые и здоровые, не доставляющие проблем своему обладателю, зубы – мечта каждого! При этом очень важно тщательно следить за их гигиеной и состоянием, чтобы вовремя заметить любые неприятные изменения, происходящие с ними. Ведь большинство зубных заболеваний связано не с наследственностью, а именно несвоевременным лечением.
Что такое периодонт зуба?
Периодонт – это комплекс тканей, окружающих каждый зуб. Это и кость вокруг каждого корня, и связки зуба, занимающие пространство между цементом зубного корня и костной лункой. Таким образом, зубу обеспечивается некоторая подвижность, что очень важно для правильного распределения жевательной нагрузки. Во время активного жевания каждый зуб «пружинит» внутри лунки; благодаря этому свойству твёрдые ткани защищаются от чрезмерного истирания.
Жизнедеятельность периодонта поддерживается разветвленной сетью кровеносных и лимфатических сосудов, а также нервных волокон. Интересно, что периодонтальная ткань обладает достаточно высокой скоростью обновления, которая постепенно снижается с возрастом (при этом происходит и истончение волокон периодонта), вследствие чего у некоторых лиц преклонного возраста может наблюдаться выраженная подвижность, вплоть до выпадения, особенно при неправильном положении и чрезмерной нагрузке.
Важнейшими функциями периодонта можно считать:
- анатомическую (механостатическую) – благодаря периодонтальным связкам зуб надежно удерживается в костной лунке или альвеоле;
- распределительно-регулирующую – благодаря основному веществу периодонта с волокнами происходит равномерное распределение нагрузки на зуб при жевании;
- трофическую – благодаря развитой сети сосудов и нервных волокон;
- защитную создание антимикробного барьера и поддержания здорового тканевого равновесия;
- пластическую – благодаря способности периодонта восстанавливать собственную и окружающие ткани;
- сенсорную – благодаря разветвленной сети нервных волокон и окончаний.
Как проявляет себя периодонтит?
Воспалительный процесс, развивающийся сначала в твёрдых тканях зуба – эмали и дентине, постепенно распространяется на пульпу – внутреннюю структуру зуба; а пульпа неразрывна связана с периодонтом. В связи с особенностями строения тканей, окружающих зубы, признаки начальной воспалительной реакции периодонта обнаруживаются уже при кариесе. Однако, благодаря защитным свойствам клеток пульпы и периодонта – фибробластам, после устранения инфекции довольно быстро может произойти восстановление тканей периодонта. При отсутствии лечения наблюдается деструкция зубного связочного аппарата. В некоторых случаях отмечается гнойное расплавление кости, на языке профессионалов это называется костная резорбция и формирование кист. При таких проявлениях врач стоматолог уже диагностирует заболевание – периодонтит зуба.
Характер клинических проявлений периодонтита напрямую зависит от стадии и формы развития заболевания.
Стадии течения периодонтита следующие:
Острый периодонтит может длиться до 2 недель. В первые 2-3 дня нарастает уровень токсинов (интоксикация); может проявляться болью зуба, особенно при механической нагрузке и болевым синдромом ноющего характера средней интенсивности, без изменения внешнего вида десны. Через 2-3 дня происходит приток защитных клеток к месту воспаления и начинается стадия выраженной экссудации, т.е. отёк; болевой синдром становится более интенсивным, при механической нагрузке – резким, отдающим в рядом стоящие зубы. У зуба может усилиться подвижность. Через 5-7 дней на десне может формироваться свищ в проекции верхушки корня, неприятный запах изо рта. Может измениться общее состояние организма: ощущение слабости, головная боль, повышение температуры тела до 370-380. Известны случаи слабо выраженной острой формы периодонтита, когда боль и дискомфорт продолжаются несколько дней и носят периодический характер.
Хроническая форма периодонтита сменяет острую стадию. В этот период может уже быть сформирован свищевой ход или грануляционная киста, и далее воспалительный процесс может протекать бессимптомно, либо проявляться различными неприятными ощущениями и небольшой болезненностью при жевательной нагрузке на больной зуб и неприятным гнилостным запахом изо рта при обострении хронического гранулирующего периодонтита.
Различают следующие формы периодонтита:
Фиброзный периодонтит – воспаление локализуется в области верхушки корня зуба. Чаще всего возникает в области зубов, ранее леченных по поводу кариеса; протекает бессимптомно и выявляется на рентгенологическом исследовании.
Гранулирующий периодонтит – от верхушки корневого канала формируется свищевой ход, через который периодически выделяется серозный или серозно-гнойный экссудат. На десне при этом определяется отверстие около 1-2 мм.
Гранулематозный периодонтит характеризуется формированием очага разрежения костной ткани округлой формы с четкими границами у верхушки корня.
Кто в наибольшей степени подвержен периодонтиту?
Чаще всего периодонтит развивается вследствие:
- бактериального инфицирования: например, пульпита зуба, либо вследствие неполного удаления пульпового распада из трудно проходимых коневых каналов;
- попадание инфекции возможно из окружающих периодонт тканей, как, например, при гайморите;
- травмы: чаще – ударов, некорректно поставленных и сильно завышающих пломб или коронок;
- медикаментозного воздействия: попадания в периодонт сильнодействующих и токсичных лекарственных средств при лечении пульпита, таких, как, например, мышьяк или формалин.
Что делать, если периодонтит внезапно себя проявил?
При любых тревожных проявлениях, включая зубную боль и внезапно возникший отек десен, или подозрениях на периодонтит необходимо срочно обратиться в стоматологическую клинику для точной диагностики и своевременного квалифицированного лечения. В противном случае возможны тяжелые осложнения, связанные с распространением очага инфицирования.
Плановое лечение периодонтита, прогноз лечения
Комплексная терапия периодонтита заключается в ликвидации воспалительного процесса в периодонте, для чего применяют медикаментозную терапию. Огромное значение для успешного лечения также имеет квалификация и опыт доктора.
Обычно плановое лечение периодонтита состоит из следующих этапов:
- рентгенологическое исследование зуба и периодонта;
- местное обезболивание;
- ликвидация кариозного распада, раскрытие полости зуба и последующая механическая и медикаментозная обработка зубных каналов;
- наложения лечебной пасты, способствующей рассасыванию кист и гранулем, а также последующему восстановлению костной ткани;
- герметичное закрытие зуба временной пломбой на срок около 2 недель;
- при устранении болевого синдрома и признаков острого воспаления – обтурация или пломбирование корневых каналов;
- постановка постоянной пломбы.
В случае неэффективности данной схемы лечения доктор может ставить вопрос о лечении зуба так называемым ретроградным доступом. Этапы рентроградного лечения периодонтита:
- выполнение анестезии;
- создание доступа к корню через десну, раскрытие верхушки корня,
- промывание костной зоны вокруг корня воспаленного зуба;
- пломбирование корня через верхушечное отверстие.
Для обеспечения качественного лечения требуется оснащение клиники дентальным микроскопом, который позволяет изучить топографию корневых каналов и выполнить медикаментозную и механическую обработку, спасти зуб с таким серьёзным воспалением.
Осложнения хронического периодонтита и их последствия
Большая опасность хронического периодонтита кроется в его практически бессимптомном течении, когда пациент может даже не подозревать о проблеме с зубами. Однако при этом могут возникать и развиваться следующие осложнения хронического периодонтита:
- образование свищей, а также кист, которые являются очагом инфицирования других органов и систем организма вследствие распространения инфекции по кровеносным и лимфатическим сосудам, вызывая, в свою очередь, заболевания суставов, сердца, одонтогенный сепсис);
- патологические челюстные переломы вследствие ослабления и истончения кости (чаще нижней челюсти);
- гайморит (воспаление придаточной пазухи носа);
- остеомиелит (гнойное расплавление кости у ослабленных пациентов).
Профилактика периодонтита
В качестве профилактических мероприятий по предупреждению периодонтита можно рекомендовать:
- регулярный осмотр у стоматолога каждые полгода;
- своевременное и качественное лечение кариеса и пульпита;
- восстановление зубного ряда для уменьшения и правильного распределения нагрузки на другие зубы при жевании;
- проведение всех лечебно-профилактических процедур только в отлично зарекомендовавших себя стоматологических клиниках.
Вас беспокоят неприятные ощущения в зубах и деснах? Не имеет смысла терять драгоценное время, испытывая дискомфорт! Опытные доктора медицинского центра «Шифа» быстро и профессионально определят причину Вашего недомогания, а также помогут спасти зубы с хроническим воспалением.
Периодонти́т — это воспаление периодонта, характеризующееся нарушением целостности связок, удерживающих зуб в альвеоле, кортикальной пластинки кости, окружающей зуб, и резорбцией костной ткани от незначительных размеров до образования кист больших размеров.
Классификация.
По этиологии различают следующие виды периодонтитов:
- Инфекционный.
- Травматический.
- Медикаментозный.
- Ятрогенный.
Данная классификация принята в России, зарубежная классификация отличается.
- Острый периодонтит:
- острый серозный,
- острый гнойный.
Хронический периодонтит:
- фиброзный,
- гранулирующий,
- гранулематозный.
Обострение хронического периодонтита.
Этиология.
- Инфекционный периодонтит в основном является осложнением кариеса. Как первичным (когда процесс является следствием нелеченного кариеса, а затем пульпита или заболевания пародонта), так и вторичным (когда у процесса ятрогенная причина). По способу проникновения бактерий периодонтит делят на интрадентальный и экстрадентальный (внутризубной и внезубной). К последнему можно отнести периодонтиты, которые развиваются вследствие перехода воспалительного процесса из окружающих тканей (остеомиелит, гайморит).
- Травматический периодонтит возникает в результате как значительного однократного воздействия (удар при падении или попадании в лицо твердых тяжелых предметов), так и вследствие незначительной, но хронической травмы (завышенная пломба, откусывание проволоки или нитки, при отсутствии рядом стоящих зубов). При травме процесс обычно протекает остро.
- Медикаментозный периодонтит развивается чаще всего при неправильном лечении пульпита, когда сильнодействующие препараты попадают в периодонт (например паста, содержащая мышьяк, формалин, фенол) или раздражающие материалы (фосфат-цемент, штифты). Также к медикаментозным относят периодонтиты, возникающие вследствие аллергических реакций, которые могут вызвать местную иммунологическую реакцию.
Основной причиной развития периодонтита у детей является инфекция, когда микроорганизмы, их токсины, биогенные амины, поступающие из воспаленной некротизированной пульпы, распространяются в периодонт.
Вероятность развития периодонтита увеличивается у курящих людей. Согласно данным исследователей, сигаретный дым и его компоненты способствуют образованию биопленки, в состав которой входят различные патогенные микроорганизмы, такие как Staphylococcus aureus, Streptococcus mutans, Klebsiella pneumonia и Pseudomonas aeruginosa.
Острый апикальный периодонтит
Для острого периодонтита характерно наличие резкой локализованной боли постоянного характера. Вначале при остром периодонтите отмечается нерезко выраженная ноющая боль, которая локализована и соответствует области поражённого зуба.
Позднее боль становится более интенсивной, рвущей и пульсирующей, иногда иррадирует, что свидетельствует о переходе в гнойное воспаление. Острый апикальный процесс длится от 2-3 суток до 2 недель. Условно удаётся выявить 2 стадии или фазы течения острого воспаления периодонта:
- Первая стадия. Фаза интоксикации периодонта возникает в самом начале воспаления. Характерно для неё возникновение длительных, непрерывных болей ноющего характера. Иногда к этому присоединяется повышенная чувствительность при накусывании на больной зуб. Со стороны тканей, окружающих зуб, видимых изменений не определяется, при вертикальной перкуссии отмечается повышенная чувствительность периодонта.
- Вторая стадия. Фаза выраженного экссудативного процесса характеризуется непрерывными болевыми ощущениями. Отмечается болезненность при накусывании на зуб; вызывает боль даже лёгкое прикосновение языка к больному зубу. Появляется ощущение выдвижения больного зуба из зубной дуги (симптом выросшего зуба). Перкуссия зуба резко болезненна. Отмечается иррадиация болей. Появление экссудата и воспалительный ацидоз способствуют набуханию и расплавлению коллагеновых волокон периодонта, что сказывается на фиксации зуба, он становится подвижным. Распространение серозного и серозно-гнойного инфильтрата сопровождается появлением отёка мягких тканей и реакцией регионарных лимфатических узлов.
Общее состояние больных страдает: отмечаются недомогание, головная боль, температура тела повышается до 37-38 °C, наблюдается лейкоцитоз, повышенная СОЭ.
Рентгенологически при остром периодонтите изменений в периодонте не отмечается.
Хронический апикальный периодонтит.
- Хронический фиброзный периодонтит. Диагностика этой формы сложна, так как больные не предъявляют жалоб и ещё потому, что сходную клиническую картину может давать, например, хронический гангренозный пульпит.
Объективно, при хроническом фиброзном периодонтите отмечаются изменения цвета зуба, коронка зуба может быть интактной, глубокая кариозная полость, зондирование безболезненно. Перкуссия зуба чаще безболезненна, реакции на холод и тепло отсутствуют. В полости зуба нередко обнаруживается некротически изменённая пульпа с гангренозным запахом.
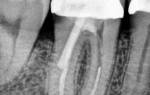
В клинике диагноз хронического фиброзного периодонтита ставится на основании рентгеновского снимка, на котором видна деформация периодонтальной щели в виде расширения её у верхушки корня, что обычно не сопровождается резорбцией костной стенки альвеолы, а также цемента корня зуба.
Фиброзный периодонтит может возникать как исход острого воспаления периодонта и как результат излечения других форм хронического периодонтита, пульпита или возникает в результате перегрузки при утрате большого числа зубов или травматической артикуляции.
- Хронический гранулирующий периодонтит. Нередко проявляется в виде неприятных, иногда слабых болевых ощущений (чувство тяжести, распирания, неловкости); может быть незначительная болезненность при накусывании на больной зуб, эти ощущения возникают периодически и часто сопровождаются появлением свища с гнойным отделяемым и выбрасыванием грануляционной ткани, который через некоторое время исчезает.
Определяется гиперемия десны у заболевшего зуба; при надавливании на этот участок десны тупым концом инструмента возникает углубление, которое после удаления инструмента исчезает не сразу (симптом вазопареза). При пальпации десны больной испытывает неприятные ощущения или боль. Перкуссия нелеченого зуба вызывает повышенную чувствительность, а иногда и болевую реакцию.
Нередко наблюдается увеличение и болезненность регионарных лимфатических узлов.
Рентгенологически при хроническом гранулирующем периодонтите обнаруживают очаг разрежения кости в области верхушки корня с нечёткими контурами или неровной линией, деструкцией цемента и дентина в области верхушки зуба.
- Хронический гранулематозный периодонтит чаще проникает бессимптомно, реже больные жалуются на неприятные ощущения и незначительную болезненность при накусывании.
Анамнестически имеются указания на перенесённую в прошлом травму периодонта или болевые ощущения, связанные с развитием пульпита. При локализации гранулёмы в области щёчных корней верхних моляров и премоляров больные нередко указывают на выбухание кости соответственно проекции верхушек корней.
Объективно, причинный зуб может не иметь кариозной полости, коронка в цвете нередко изменена, отмечается наличие кариозной полости с распадом пульпы в каналах, и наконец, зуб может быть леченым, но с некачественно запломбированными каналами. Перкуссия зуба часто безболезненна, при пальпации на десне с вестибулярной поверхности может отмечаться болезненное выбухание соответственно проекции гранулёмы.
При рентгенологическом обследовании выявляется картина чётко очерченного разрежения костной ткани округлой формы. Иногда можно видеть деструкцию тканей зуба в области верхушки и гиперцементоз в боковых отделах корня.
Благоприятным исходом гранулематозного периодонтита при своевременно и правильно проведенном лечении является переход в фиброзную форму. При отсутствии лечения или неполном пломбировании корневого канала происходит превращение гранулёмы в кистогранулёму или корневую кисту зуба.
- Обострившийся хронический периодонтит. Чаще даёт обострение гранулирующий и гранулематозный периодонтит, реже — фиброзный. Так как обострение протекает при наличии деструктивных изменений в периодонте, то болезненность при накусывании на зуб не бывает такой резкой, как при остром гнойном периодонтите. Что касается остальных симптомов (постоянная боль, коллатеральный отёк мягких тканей, реакция лимфоузлов), то они могут нарастать в такой же последовательности, как и при остром гнойном периодонтите.
Объективно, отмечаются наличие глубокой кариозной полости (зуб может быть нелеченым или пломбированным), отсутствие болезненности при зондировании, резкая боль при перкуссии, как вертикальной, так и горизонтальной, в меньшей степени. Зуб может быть изменён в цвете, подвижен. При осмотре определяется отёк, гиперемия слизистой оболочки и нередко кожи, над областью причинного зуба сглаженность переходной складки, пальпация этой области болезненна. Реакция тканей зуба на температурные раздражители отсутствует.
Обострение хронического фиброзного периодонтита рентгенологически сопровождается уменьшением чёткости границ разрежения костной ткани, появлением новых очагов разрежения и остеопороза соответственно воспалительному фокусу. Рентгенологическая картина гранулематозного периодонтита в стадии обострения характеризуется потерей чёткости границ разрежения костной ткани в апикальной части зуба, нечёткостью линии периодонта в боковых отделах периодонта и просветлением костномозговых пространств по периферии от гранулёмы. Обострившийся хронический гранулирующий периодонтит рентгенологически характеризуется более выраженной изъеденностью контуров очага разрежения на фоне общей смазанности рисунка.
Электрометрическая реакция со стороны периодонта при всех формах периодонтита — свыше 100 мкА или вовсе отсутствует. Лечебные мероприятия при периодонтитах выходят за рамки лечения только причинного зуба и состоят в активном высвобождении организма от инфекционного очага, чем достигаются предупреждение сенсибилизации организма, предотвращение развития воспалительных процессов челюстно-лицевой области и заболеваний внутренних органов.
Патогенез.
Микроорганизмы проникают в периодонт чаще всего через корневой канал при пульпите. При проникновении инфекции возникает воспаление. Справедливости ради следует отметить, что периодонтит возможен также при других состояниях: травмах, трещине корня зуба, длительном воздействии мышьяка на зубную полость, сепсисе. Периодонтальная щель заполнена межтканевой жидкостью и наряду со связочным аппаратом зуба играет роль амортизатора при жевательных нагрузках. Периодонт, входящие в него элементы богаты рецепторами, реагирующими на давление, которое увеличивается при периодонтите, поэтому воспаление даёт выраженный болевой синдром. При воспалении происходит экссудация (пропотевание жидкости). Отёк и экссудация отвечают за главный, но не единственный признак заболевания — боль. При наличии оттока этой жидкости через корневой канал зуба боль менее выражена и создаются условия для развития хронического периодонтита. В противном случае развивается острый периодонтит — сначала серозный, а затем и гнойный.
В диагностике хронического воспалительного процесса в периодонте определяющее значение имеют данные рентгенологического исследования. При этом рентгенологическая картина периапикальных изменений у каждого из корней многокорневого зуба может быть различной. Рентгенологически при остром периодонтите не отмечается. При хроническом фиброзном сужение или чаще расширение периодонта. При хроническом гранулематозном картина четко очерченного разрежения костной ткани округлой формы. Иногда можно видеть деструкцию тканей зуба в области верхушки и гиперцементоз в боковых отделах корня. Хронический гранулирующий — очаг разрежения с изъеденными контурами, деструкцией цемента и дентина в области верхушки зуба. Обострение хронического периодонтита определяется формой воспаления предшествующему обострению, длительностью и остротой воспалительного процесса.
Лечение.
Лечение поэтапное у врача-стоматолога, заканчивающееся пломбированием зуба и его корней. Сначала для устранения воспаления необходимо хирургически дать широкий отток экссудату (гнойному или серозному). Назначаются антибиотики широкого спектра действия. При неэффективности лечения, а также, если зуб не выдерживает герметичности, он подлежит удалению.
Лечение хронического периодонтита включает три основных этапа:
- механическую подготовку (расширение, очистку),
- антисептическую обработку (дезинфекцию),
- пломбирование каналов.
Механическая обработка проводится с целью полного удаления распавшейся корневой пульпы и слоя инфицированного дентина со стенок канала. Дезинфекцию канала часто завершают применением внутриканального ультразвукового воздействия.
Затем проводят процедуры, борющиеся с воспалением в челюсти и стимулирующие репаративные процессы в кости. В корень зуба закладывают пасты на основе гидроокиси Ca, с добавлением йодоформа (“Metapex”).
После купирования воспаления в периодонте каналы очень аккуратно тщательно пломбируют. В 85 % случаев комплексное лечение периодонтита оказывается эффективным и наступает излечение.
Если после проведённого комбинированного терапевтического воздействия не удается ликвидировать гранулёмы, прибегают к верхушечной резекции корня зуба. Иногда все проводимые мероприятия безрезультатны, в этом случае поражённый зуб приходится удалять. После купирования воспалительного процесса в кости решают вопрос о протезировании или имплантации зуба.
Профилактика.
Полностью исключить вероятность развития кариеса и таких его осложнений, как пульпит и апикальный периодонтит, невозможно, однако, при соблюдении простых советов легко снизить частоту обращения к стоматологу с болями в зубах.
- Ежедневное очищение ротовой полости с применением зубной щётки и пасты. Помимо этого, рекомендуется использовать флосс (зубная нить), который позволяет устранять пищевые частицы и микробный налёт с контактных поверхностей и прочих труднодоступных мест.
- Для гигиенического ухода стоматологи советуют выбирать зубные пасты, обогащённые фтористыми соединениями. Однако следует обращать внимание на дозировку этого вещества: для взрослых профилактическая концентрация фтора составляет 1.5 тыс. ppm, а детям, которые не достигли ещё 12 лет, требуется доза, не превышающая 1 тыс. ppm.
- Уменьшение углеводистых продуктов в ежедневном рационе, в особенности содержащих сахарозу.
- Своевременное очищение зубного камня.
- При развитии кариозного процесса необходимо обращение к стоматологу для лечения, чтобы заболевание не распространилось вглубь зуба.
- Регулярные визиты к стоматологу для диагностических осмотров.
Поддержание стоматологического здоровья на высоком уровне позволит избежать возникновения верхушечного периодонтита.