ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПЕРИОДОНТИТА
Периодонтит острый и в стадии обострения дифференцируют с острым диффузным пульпитом, невралгией тройничного нерва, острым гайморитом, острым остеомиелитом.
Острый диффузный пульпит
Общее: сильная боль с иррадиацией по ходу соответствующих ветвей тройничного нерва. Различие: при остром и обострившемся периодонтите — постоянная боль, усиливающаяся при дотрагивании и накусывании на зуб, ощущение «выросшего» зуба. Перкуссия (вертикальная и горизонтальная) вызывает острую боль; при зондировании определяется сообщение кариозной полости с полостью зуба, отсутствие болезненности в полости зуба и корневых каналах; зуб патологически подвижен; пальпация болезненна в области проекции верхушки корня. На рентгенограмме при остром периодонтите изменений в периапикальных тканях нет или рисунок губчатого вещества кости смазан; при хроническом в стадии обострения — изменения, характерные для хронических форм периодонтита. При остром диффузном пульпите боль приступообразная с короткими интермиссиями, усиливающаяся при воздействии механических, химических и термических раздражителей. Перкуссия безболезненна или слегка болезненна; зондирование дна кариозной полости вызывает усиление боли; сообщения с полостью зуба нет; он неподвижен; пальпация в области проекции верхушки корня безболезненна. На рентгенограмме изменений в периапикальных тканях не обнаруживается.
Невралгия тройничного нерва
Общее: сильная боль с иррадиацией по ходу соответствующих ветвей тройничного нерва. Различие: при невралгии тройничного нерва боль приступообразная со значительными безболевыми промежутками; может
возникнуть при раздражении определенных участков кожи лица или слизистой оболочки рта. Перкуссия зубов безболезненна, они могут быть интактными или запломбированными, неподвижными; пальпация в области проекции верхушек корней безболезненна. Электровозбудимость пульпы зубов в пределах нормы (2—6 мкА). На рентгенограмме изменений в периапикальных тканях нет.
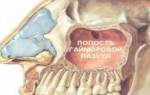
Острый гайморит
Общее: сильная иррадиирующая боль. Различие: при остром гайморите боль локализуется в области премоляров и моляров верхней челюсти, отмечаются тяжесть в половине лица, заложенность половины носа, выделения из него, головная боль. Перкуссия зубов слегка или умеренно болезненна; зубы могут быть интактными или запломбированными, неподвижными; пальпация вызывает болезненность в области передней стенки гайморовой полости. Электровозбудимость пульпы зубов снижена. На внутриротовой рентгенограмме изменений периапикальных тканей нет; при обзорной рентгенографии обнаруживаются воспалительные изменения в гайморовой полости.
Острый остеомиелит
Общее: сильная иррадиирующая боль. Различие: боль локализуется в области нескольких зубов, имеются отек и гиперемия переходной складки и слизистой оболочки альвеолярного отростка в области этих зубов. Перкуссия зубов резко болезненна; они могут быть кариозными, интактными или запломбированными, патологически подвижными; пальпация вызывает болезненность в области проекции верхушек корней нескольких зубов. Электровозбудимость пульпы зубов снижена. На рентгенограмме изменений в периапикальных тканях не выявляется.
Хронические формы периодонтита дифференцируют с хроническим гангренозным пульпитом. Общее: кариозная полость, сообщающаяся с полостью зуба. Различие: зондирование пульпы в полости зуба или корневых каналах болезненно, зуб реагирует на температурные раздражители (теплое и горячее) медленно проходящей болью. Электроодонтометрия — 60—90 мкА. На
рентгенограмме изменений в периапикальных тканях, как правило, нет, но возможны изменения, характерные для хронического периодонтита.
Контрольные вопросы
- 1. Причины воспаления периодонта.
- 2. Классификация периодонтита.
- 3. Общие признаки острого и хронического периодонтита.
- 4. Клиника острого периодонтита.
- 5. Клиника хронических форм периодонтита.
- 6. Дифференциальная диагностика острого периодонтита.
- 7. Дифференциальная диагностика хронических форм периодонтита.
Что такое периодонт зуба?
Периодонт – это комплекс тканей, окружающих каждый зуб. Это и кость вокруг каждого корня, и связки зуба, занимающие пространство между цементом зубного корня и костной лункой. Таким образом, зубу обеспечивается некоторая подвижность, что очень важно для правильного распределения жевательной нагрузки. Во время активного жевания каждый зуб «пружинит» внутри лунки; благодаря этому свойству твёрдые ткани защищаются от чрезмерного истирания.
Жизнедеятельность периодонта поддерживается разветвленной сетью кровеносных и лимфатических сосудов, а также нервных волокон. Интересно, что периодонтальная ткань обладает достаточно высокой скоростью обновления, которая постепенно снижается с возрастом (при этом происходит и истончение волокон периодонта), вследствие чего у некоторых лиц преклонного возраста может наблюдаться выраженная подвижность, вплоть до выпадения, особенно при неправильном положении и чрезмерной нагрузке.
Важнейшими функциями периодонта можно считать:
- анатомическую (механостатическую) – благодаря периодонтальным связкам зуб надежно удерживается в костной лунке или альвеоле;
- распределительно-регулирующую – благодаря основному веществу периодонта с волокнами происходит равномерное распределение нагрузки на зуб при жевании;
- трофическую – благодаря развитой сети сосудов и нервных волокон;
- защитную создание антимикробного барьера и поддержания здорового тканевого равновесия;
- пластическую – благодаря способности периодонта восстанавливать собственную и окружающие ткани;
- сенсорную – благодаря разветвленной сети нервных волокон и окончаний.
Как проявляет себя периодонтит?
Воспалительный процесс, развивающийся сначала в твёрдых тканях зуба – эмали и дентине, постепенно распространяется на пульпу – внутреннюю структуру зуба; а пульпа неразрывна связана с периодонтом. В связи с особенностями строения тканей, окружающих зубы, признаки начальной воспалительной реакции периодонта обнаруживаются уже при кариесе. Однако, благодаря защитным свойствам клеток пульпы и периодонта – фибробластам, после устранения инфекции довольно быстро может произойти восстановление тканей периодонта. При отсутствии лечения наблюдается деструкция зубного связочного аппарата. В некоторых случаях отмечается гнойное расплавление кости, на языке профессионалов это называется костная резорбция и формирование кист. При таких проявлениях врач стоматолог уже диагностирует заболевание – периодонтит зуба.
Характер клинических проявлений периодонтита напрямую зависит от стадии и формы развития заболевания.
Стадии течения периодонтита следующие:
Острый периодонтит может длиться до 2 недель. В первые 2-3 дня нарастает уровень токсинов (интоксикация); может проявляться болью зуба, особенно при механической нагрузке и болевым синдромом ноющего характера средней интенсивности, без изменения внешнего вида десны. Через 2-3 дня происходит приток защитных клеток к месту воспаления и начинается стадия выраженной экссудации, т.е. отёк; болевой синдром становится более интенсивным, при механической нагрузке – резким, отдающим в рядом стоящие зубы. У зуба может усилиться подвижность. Через 5-7 дней на десне может формироваться свищ в проекции верхушки корня, неприятный запах изо рта. Может измениться общее состояние организма: ощущение слабости, головная боль, повышение температуры тела до 370-380. Известны случаи слабо выраженной острой формы периодонтита, когда боль и дискомфорт продолжаются несколько дней и носят периодический характер.
Хроническая форма периодонтита сменяет острую стадию. В этот период может уже быть сформирован свищевой ход или грануляционная киста, и далее воспалительный процесс может протекать бессимптомно, либо проявляться различными неприятными ощущениями и небольшой болезненностью при жевательной нагрузке на больной зуб и неприятным гнилостным запахом изо рта при обострении хронического гранулирующего периодонтита.
Различают следующие формы периодонтита:
Фиброзный периодонтит – воспаление локализуется в области верхушки корня зуба. Чаще всего возникает в области зубов, ранее леченных по поводу кариеса; протекает бессимптомно и выявляется на рентгенологическом исследовании.
Гранулирующий периодонтит – от верхушки корневого канала формируется свищевой ход, через который периодически выделяется серозный или серозно-гнойный экссудат. На десне при этом определяется отверстие около 1-2 мм.
Гранулематозный периодонтит характеризуется формированием очага разрежения костной ткани округлой формы с четкими границами у верхушки корня.
Кто в наибольшей степени подвержен периодонтиту?
Чаще всего периодонтит развивается вследствие:
- бактериального инфицирования: например, пульпита зуба, либо вследствие неполного удаления пульпового распада из трудно проходимых коневых каналов;
- попадание инфекции возможно из окружающих периодонт тканей, как, например, при гайморите;
- травмы: чаще – ударов, некорректно поставленных и сильно завышающих пломб или коронок;
- медикаментозного воздействия: попадания в периодонт сильнодействующих и токсичных лекарственных средств при лечении пульпита, таких, как, например, мышьяк или формалин.
Что делать, если периодонтит внезапно себя проявил?
При любых тревожных проявлениях, включая зубную боль и внезапно возникший отек десен, или подозрениях на периодонтит необходимо срочно обратиться в стоматологическую клинику для точной диагностики и своевременного квалифицированного лечения. В противном случае возможны тяжелые осложнения, связанные с распространением очага инфицирования.
Плановое лечение периодонтита, прогноз лечения
Комплексная терапия периодонтита заключается в ликвидации воспалительного процесса в периодонте, для чего применяют медикаментозную терапию. Огромное значение для успешного лечения также имеет квалификация и опыт доктора.
Обычно плановое лечение периодонтита состоит из следующих этапов:
- рентгенологическое исследование зуба и периодонта;
- местное обезболивание;
- ликвидация кариозного распада, раскрытие полости зуба и последующая механическая и медикаментозная обработка зубных каналов;
- наложения лечебной пасты, способствующей рассасыванию кист и гранулем, а также последующему восстановлению костной ткани;
- герметичное закрытие зуба временной пломбой на срок около 2 недель;
- при устранении болевого синдрома и признаков острого воспаления – обтурация или пломбирование корневых каналов;
- постановка постоянной пломбы.
В случае неэффективности данной схемы лечения доктор может ставить вопрос о лечении зуба так называемым ретроградным доступом. Этапы рентроградного лечения периодонтита:
- выполнение анестезии;
- создание доступа к корню через десну, раскрытие верхушки корня,
- промывание костной зоны вокруг корня воспаленного зуба;
- пломбирование корня через верхушечное отверстие.
Для обеспечения качественного лечения требуется оснащение клиники дентальным микроскопом, который позволяет изучить топографию корневых каналов и выполнить медикаментозную и механическую обработку, спасти зуб с таким серьёзным воспалением.
Осложнения хронического периодонтита и их последствия
Большая опасность хронического периодонтита кроется в его практически бессимптомном течении, когда пациент может даже не подозревать о проблеме с зубами. Однако при этом могут возникать и развиваться следующие осложнения хронического периодонтита:
- образование свищей, а также кист, которые являются очагом инфицирования других органов и систем организма вследствие распространения инфекции по кровеносным и лимфатическим сосудам, вызывая, в свою очередь, заболевания суставов, сердца, одонтогенный сепсис);
- патологические челюстные переломы вследствие ослабления и истончения кости (чаще нижней челюсти);
- гайморит (воспаление придаточной пазухи носа);
- остеомиелит (гнойное расплавление кости у ослабленных пациентов).
Профилактика периодонтита
В качестве профилактических мероприятий по предупреждению периодонтита можно рекомендовать:
- регулярный осмотр у стоматолога каждые полгода;
- своевременное и качественное лечение кариеса и пульпита;
- восстановление зубного ряда для уменьшения и правильного распределения нагрузки на другие зубы при жевании;
- проведение всех лечебно-профилактических процедур только в отлично зарекомендовавших себя стоматологических клиниках.
Вас беспокоят неприятные ощущения в зубах и деснах? Не имеет смысла терять драгоценное время, испытывая дискомфорт! Опытные доктора медицинского центра «Шифа» быстро и профессионально определят причину Вашего недомогания, а также помогут спасти зубы с хроническим воспалением.

Периостит — это воспаление надкостницы, которое возникает сначала на ее поверхности, а затем проникает в остальные слои. Надкостница в виде мягкой соединительной ткани тонкой пленкой обволакивает всю поверхность кости. Она служит связующим звеном между зубом и всеми окружающими его мышцами, а также выполняет защитную функцию для кости. Первый признак периостита — небольшое опухание десны, которое сопровождается болью.
Заболевание может носить как инфекционный, так и асептический характер (без участия патогенных микроорганизмов). Отсутствие своевременного лечения может привести к развитию остеопериостита, когда воспаление проникает в костную ткань, и другим опасным осложнениям.
Симптомы периостита
Многие не знают, что такое периостит, потому что в народе его принято называть проще — флюсом. Эта болезнь не появляется внезапно. Ей могут предшествовать различные перенесенные инфекционные или стоматологические заболевания, повреждения челюсти.
Симптомы периостита отличаются в зависимости от разных факторов. Однако можно выделить несколько общих симптомов, которые свидетельствуют о развитии заболевания:
- припухлость и покраснение;
- болевые ощущения при надавливании;
- усиление боли в ночное время;
- патологическая подвижность зуба;
- повышенная общая и местная температура;
- увеличение лимфатических узлов;
- недомогание, слабость, отсутствие аппетита.
Следует помнить, что периостит зуба имеет свойство быстро прогрессировать. С течением времени симптомы все больше усиливаются и пополняются новыми. Отечность тканей может захватывать область губ, шеи, щек, височную и ушную зоны. Боль становится пульсирующей, что свидетельствует о формировании гнойного абсцесса.
Диагностика периостита
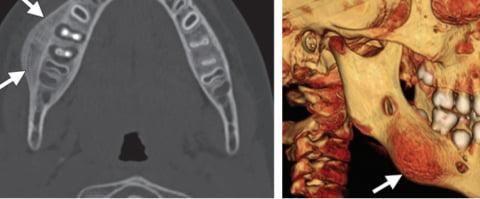
Выраженная симптоматика воспалительного процесса в надкостнице, позволяет с высокой точностью диагностировать его даже во время визуального осмотра.
Для уточнения диагноза врач может назначить дополнительное обследование:
- развернутый анализ крови;
- рентгенография пораженного участка;
- ортопантомограмма (снимок зубов, на котором представлена челюсть целиком);
- компьютерная томография и МРТ.
На основании клинических данных и лабораторных исследований проводится дифференциальная диагностика, поскольку есть вероятность спутать периостит с другими болезнями, такими как острый остеомиелит, периодонтит, различного вида абсцессы, флегмоны, лимфадениты и другие патологии челюстно-лицевой области.
Классификация периоститов
Большая медицинская энциклопедия классифицирует разновидности болезни по нескольким критериям.
По причине возникновения
В большинстве случаев флюс возникает вследствие невылеченных стоматологических болезней. Но существует ряд иных причин возникновения заболевания, поэтому выделяют следующие его виды:
- Одонтогенный (воспалительный) — возникает при прогрессирующем воспалительном процессе в надкостнице и ротовой полости.
- Гематогенный — развивается вследствие попадания инфекции через кровеносную систему.
- Травматический — возникает при травмировании челюсти и других повреждениях, затрагивающих надкостницу.
- Лимфогенный — является результатом распространения инфекции в лимфатических путях и попадания ее в надкостницу.
Аллергический форма встречается достаточно редко.
По степени распространения
В зависимости от площади распространения болезни различают такие ее виды:
- Очаговый — пораженная область имеет четкие границы и затрагивает один или несколько зубов.
- Диффузный — болезнь поражает практически всю надкостницу челюсти.
Диффузный острый периостит проявляется симптомами сильной интоксикации организма, сопровождается высокой температурой тела и общим недомоганием.
По локализации
Более чем у 60% пациентов, которые обращаются в стоматологические клиники с симптомами периостита, болезнь локализуется в нижней челюсти. Это объясняется тем, что под воздействием силы тяжести патогенным микроорганизмам легче распространяться нисходящим путем.
Медицинская практика показывает, что периостит на нижней челюсти протекает сложнее, нежели на верхней.
По течению болезни
Для периостита характерно быстрое развитие. Буквально за один день он достигает острой стадии с проявлением всех характерных симптомов. Иногда болезнь переходит в хроническую форму.
Острый периостит лечится практически за неделю. Выделяют 2 формы:
- Серозная — в соединительной ткани надкостницы накапливается умеренное количество практически прозрачной жидкости. Общее состояние — удовлетворительное.
- Гнойная — развивается стремительно и характеризуется формированием гнойных очагов. С увеличением поднадкостничного абсцесса образуется свищ, через который происходит отток гноя наружу.
В 5% случаев развивается хронический периостит. Чаще всего он является следствием недолеченного острого периостита и характеризуется активным новообразованием костной ткани. У него также имеется две формы:
- Простая — на поверхности кости наблюдается появление молодой костной ткани. В этом случае процесс является обратимым.
- Оссифицирующая — происходит патологическое увеличение костного вещества. Процесс быстро развивается и сопровождается воспалением как внутреннего, так и наружного слоя надкостницы. Вследствие этого наблюдается деформация челюсти.
Лечение периостита
Периостит — это серьезное заболевание, которое требует незамедлительной врачебной помощи. Эффективность лечения болезни зависит от того, на какой стадии оно начато. В начале развития заболевания, когда еще не образовался гнойный абсцесс, достаточно вскрыть полость пораженного зуба и очистить канал от серозного экссудата.
Если заболевание перешло в гнойную форму, необходимо хирургическое вмешательство с рассечением надкостницы в области воспаления. Для обезболивания используется местная анестезия. При помощи тонкой иглы препарат вводится в слизистую оболочку по предполагаемой линии разреза. После вскрытия гнойника ротовую полость и рану промывают антисептическими растворами.
Для полного выздоровления пациента иногда требуется удаление зуба. Это необходимо в том случае, если он сильно разрушен и не представляет функциональной ценности. При этом отток гноя происходит быстрее и воспалительный процесс стихает.
Если есть возможность сохранить зуб, то его необходимо тщательно обработать эндодонтически и запломбировать в соответствии с правилами асептики и антисептики.
На следующий день после операции пациента осматривают и определяют степень стихания процесса воспаления. Также назначают лечебные и физиотерапевтические процедуры:
- светотеплолечение;
- промывание ротовой полости антисептическими растворами;
- повязки с различными мазями и маслами, способствующими заживлению;
- УВЧ и СВЧ терапия (воздействие на организм электромагнитных волн);
- лазерная терапия;
- флюктуоризация (применение электрического тока).
Лечение острой формы гнойного периостита помимо оперативного вмешательства включает консервативную терапию лекарственными препаратами.
Своевременность и правильный выбор методов лечения уже через 5 дней позволяет пациенту вернуть трудоспособность. И напротив — запущенная болезнь, так же как и недобросовестное ее лечение, способствуют возникновению осложнений и хронизации процесса.
Особенности лечения флюса у детей
Ввиду особенностей детского организма, болезнь в этом возрасте протекает активнее, с более выраженными симптомами и быстрым переходом одной формы в другую.
Этому способствует несколько факторов:
- недостаточная минерализация костной ткани;
- интенсивность кровообращения;
- большое количество губчатого костного вещества;
- недостаточно сформированный иммунитет;
- повышенная эластичность и активность периоста;
- гидрофильность мягких тканей.
Подход к лечению периостита в детском возрасте практически не отличается от терапии у взрослых. Если болезнь возникла у ребенка из-за кариозного зуба, то его удаляют, таким образом устраняя источник инфекции.
Если есть возможность сохранить зуб, то десна разрезается и устанавливается дренаж, который обеспечивает выход гноя. Одновременно назначаются антибактериальные препараты.
Периостит — это болезнь, острая форма которой у детей быстро переходит в хроническую при отсутствии своевременного лечения. Это приводит к гиперостозу — патологическому увеличению содержания костного вещества в тканях. Таким образом костная ткань реагирует на большую нагрузку. Если не удается добиться ликвидации участков гиперостоза, следует знать, что они рассасываются с возрастом.
Периодонтит – это острый или хронический воспалительный процесс корневой оболочки зуба и окружающих её тканей. Развивается на фоне проникновения инфекции из корневого канала через отверстие, которое находится на верхушке корня вследствие запущенного кариеса.
Для этого заболевания зубов свойственна локальная пульсирующая боль, которая постепенно нарастает. Обострения боли проявляются при сжатии челюсти, а также при попытках жевать на пораженную сторону. Также десна рядом с пораженным зубом может разбухнуть и покраснеть. При наличии периодонтита пациенту бывает сложно питаться даже жидкими супами и мягкой пищей. Иногда повышает температура тела. Заболевание непредсказуемо в плане вероятных возникающих осложнений, среди которых: острый сепсис, остеомиелит, воспалительный гнойный процесс. Поэтому при выявлении первых симптомов периодонтита необходимо сразу обратиться к врачу.
Формы периодонтита
В зависимости от локализации воспалительного процесса различают периодонтит:
- Апикальный (или верхушечный)
- Очаг инфекции располагается между стенкой зубной альвеолы и верхушкой зубного корня.
- Маргинальный (или краевой)
- Воспаление возникает от края травмированной десны.
Исходя из характера воспаления, выделяют следующие виды периодонтита:
- серозный
- гнойный,
- фиброзный,
- гранулематозный,
- гранулирующий.
Классификация периодонтита
Существует несколько классификаций периодонтита, которые имеют больше сходства, чем различий. Однако в нашей стране наибольшее распространение получила классификация И. Г. Лукомского, предусматривающая выделение острого (серозный и гнойный) и хронического (фиброзный, гранулирующий и гранулематозный) верхушечного периодонтитов, а также хронического обострившегося.
Классификация периодонтита по И. Г. Лукомскому
Острые формы:
- Острый серозный верхушечный периодонтит.
- Острый гнойный верхушечный периодонтит.
Хронические формы:
- Хронический верхушечный фиброзный периодонтит.
- Хронический верхушечный гранулирующий периодонтит.
- Хронический верхушечный гранулематозный периодонтит.
- Обострившийся хронический верхушечный периодонтит.
- Корневая киста.
Причины острого периодонтита
Среди основных причин развития острого периодонтита отмечают:
- острое воспаление пульпы, возникающее на фоне пораженных кариесом зубов, пульповая и периодонтальная ткани тесно связаны;
- использование мышьяка для девитализации пульпы, что провоцирует воспаление пульповой ткани из-за токсичного действия медикамента, проникающего в периодонт;
- применение сильных антисептиков и разных прижигающих средств, которые вводят в корневой канал, что провоцирует воспаление в расположенных рядом тканях;
- попадание большого количества пломбировочного материала в пространство периодонта.
Причины хронического периодонтита
Примерно через 1,5–2 недели с момента проявления первых симптомов заболевания, оно переходит в хроническую форму.
Факторами, которые также способствуют развитию хронического периодонтита, выступают:
- запущенная форма кариеса;
- пульпит;
- запущенный острый периодонтит – наиболее часто встречаемая причина.
Также хронический периодонтит может развиваться вследствие перегрузки тканей из-за травматической окклюзии или адентии.
Хронический периодонтит может быть инфекционного или неинфекционного характера.
Причины инфекционного периодонтита
Хронический инфекционный периодонтит может возникнуть в виду наличия множества бактерий в ротовой полости: стрептококки, стафилококки, порфиромонады, протей, дифтероиды, дрожжеподобные грибы и т.д. Возбудители инфекции попадают в ткани через дентинные канальцы или отверстия корневого канала, а также через костный тип альвеол. Вторым путем является экстрадентальный.
Среди прочих причин возникновения периодонтита инфекционного типа называют хронические одонтогенные инфекции, к которым относят: пародонтит, остеомиелит, пульпит (язвенный), перикоронарит. Нередко патогенные организмы попадают в ротовую полость в случае тонзиллита или скарлатины.
Причины неинфекционного периодонтита
Периодонтит неинфекционного происхождения может возникнуть вследствие травмы зуба с поврежденным пародонтом внутриканального штифта. Так, медикаментозный хронический периодонтит развивается как ответная реакция на использование резорцин-формалина или других препаратов, провоцирующий коагуляционный некроз.
Симптомы периодонтита
Симптомами острого периодонтита являются:
- острая боль в области зубов, усиливающаяся в момент перкуссии;
- припухлость губ и щек;
- отечность десен;
- подвижность зубов;
- субфебрильная температура (37,2-37,7 C);
- увеличение лимфоузлов.
Хроническому периодонтиту свойственны:
- боли при приемах пищи (особенно горячей);
- острые болевые ощущения при надкусывании;
- отечность слизистых тканей рядом с пораженным зубом;
- гиперемированность слизистой ротовой полости;
- появление подслизистой, подкожной гранулемы.
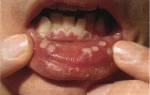
В период обострения рядом с пораженным зубом может появиться свищевой ход, из которого выделяется гной. Нередко открытие свищевого хода локализуется в районе щек, скул и подбородка. Из раны может изливаться серозно-гнойная жидкость. Как вариант, может набухнуть грануляционная ткань. После обострения наблюдается закрытие свища с образованием рубца на его месте.
Хронический тип гранулематозного периодонтита часто протекает бессимптомно. В результате сильно увеличенная гранулема видоизменяется в кисту, что характеризуется следующими клиническими проявлениями:
- отечность десны;
- сильная боль в зубе;
- изменения цвета эмали;
- гиперемия;
- флюс.
При критическом увеличении кисты в размере вероятен даже перелом челюсти.
Фиброзный хронический периодонтит характеризуется слабовыраженными симптомами. При этой форме заболевания боль даже может вовсе отсутствовать. Эта форма периодонтита является наименее опасной. Но в случае обострения боль может мгновенно усилиться, наблюдается отек мягких тканей коллатерального типа, проявляется расшатанность зубов и увеличение лимфоузлов.
В числе осложнений хронического периодонтита – абсцесс мягких тканей шеи и лица, менингит, остеомиелит челюстей, периостит, абсцесс головного мозга, гайморит гнойного вида и заражение крови.
Диагностика
Диагностика периодонтита проводится на основании клинического обследования, включающего в себя:
- опрос больного,
- визуальный осмотр полости рта,
- зондирование входа в полость зуба,
- определение степени подвижности зуба.
Для точной установки диагноза в стоматологии применяется:
- рентгенологическое обследование;
- радиовизиография;
- трансиллюминация;
- электроодонтодиагностика.
При остром воспалении на рентгеновском снимке еще не будет видно никаких изменений в периодонте, зато при хроническом течении болезни рентген просто необходим. С его помощью можно определить форму хронического периодонтита:
- при фиброзном периодонтите на снимке будут видны неравномерные изменения просвета периодонтальной щели, иногда встречается утолщение корня в верхушечной области. В некоторых случаях вокруг очага воспаления отмечается склерозирование костной ткани альвеолы.
- при гранулирующем периодонтите проявляются более или менее обширные грануляции (разрастания) в периодонте, обычно округлой формы с нечеткими границами. Также на снимке видна ярко выраженная деформация щели периодонта и уменьшенная плотность костных тканей.
- при гранулематозном периодонтите видно, что разрастающаяся гранулема (округлой формы с четкими границами) постепенно разрушает костную ткань альвеолы, перерастая в кистогранулему, а затем и в кисту, которая начинает расти от верхушки зуба в сторону костной ткани. Такой патологический процесс обычно требует хирургического вмешательства.
Лечение периодонтита
Схема лечения заболевания определяется стадией его протекания и конкретной клинической картиной. Особое внимание врач уделяет выяснению причины, которая спровоцировала периодонтит.
К традиционному способу лечения заболевания относится: использование паст, которые способствуют рассасыванию гранулем и кист, а также препаратов, активирующих восстановление костной ткани. Резекция верхушки корня зуба назначается только в том случае, если терапевтические методики не принесли ожидаемого результата. При любом раскладе врач стремится максимально сохранить целостность зуба.
Самым важным при лечении является купирование боли и ликвидация очага воспаления в целях распространения инфекции на другие участки челюстно-лицевой зоны. При слабо выраженном течении инфекционного периодонтита достаточно вычистить корневые каналы с применением антисептика.
Лечение острого периодонтита
При остром течении периодонтита необходимо дреннировать из канала экссудат через корневой или десневой канал или лунку, оставшуюся после удаления зуба. Затем врач назначает прием антибиотиков (сульфаниламидных медикаментов). Если боль сильная, то также назначаются анальгетики.
После снятия острого воспаления, врач приступает к чистке корневого канала и закладке медикаментов. При отсутствии выделений из корневых каналов и отсутствии боли каналы пломбируют. Если экссудат выделяется, тогда последует дренирование полости канала.
Если периодонтит развился вследствие действия сильных препаратов, то лечение начинается с ликвидации причины, которая спровоцировала заболевание. Сперва следует уменьшить интоксикацию периодонтита, сократив экссудацию, дреннировав содержимое из корневого канала. Сделать это можно посредством механической обработки или антидотов, сокращающих выделение экссудата.
Если периодонтит спровоцировала травма, то лечение будет направлено на ее устранение. Например, может потребоваться сошлифовывание пломбы, которая травмирует десну. Если же повреждение привело к смещению зуба или повреждению пучка сосудов, тогда необходима проверка зуба на электровозбудимость. Это обследование поможет выявить вероятно имеющийся перелом корня зуба.
Лечение хронического периодонтита
Лечение хронического периодонтита похоже на лечение гнойного типа. В этом случае проводится дренирование канала в целях оттока экссудата. Далее при помощи рентген-снимка уточняется место расположения очага воспаления, в частности, уточняется, какой из каналов подлежит первоочередной чистке. После купирования воспаления проводится антимикробно-инструментальная обработку корневых каналов, нередко с применением импрегнационными или физическими методами терапии.
Стоит понимать, что после периодонтита может возникнуть рецидив, если пациент в скором времени замерз на холоде или вновь перенес травму. Последнее неизбежно приведет к удалению зуба и имплантации.
Профилактика периодонтита
При отсутствии должного лечения периодонтит чреват такими осложнениями, как периостит, абсцесс, флегмона околочелюстной клетчатки, сепсис, остеомиелит челюсти. Постоянное наличие в организме очага инфекции может негативно сказаться на работе почек, сердца и других внутренних органов.
Для профилактики возникновения острого и хронического периодонтита необходимо своевременно обращаться за лечением в стоматологию при наличии малейших жалоб на зубную боль.
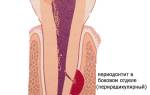
Хронический периодонтит — это воспалительный процесс стойкого характера в периапикальной зоне, сопровождается разрушением окружающих зубных тканей. Данное заболевание еще называют осложнением кариеса. Встречается у пациентов любых возрастных категорий, но наиболее распространено среди людей зрелого возраста после удаления зубов.
При хроническом периодонтите происходят следующие процессы:
- разрушение связок, которые служат основными держателями зуба в лунке;
- рассасывание костной ткани;
- разрушение кортикальной пластинки альвеольного отростка.
Заболевание имеет три формы, от них зависит дальнейшее лечение и прогноз.
Классификация хронического периодонтита
Хроническая форма периодонтита в зависимости от стадии воспалительного процесса и типа изменений делится на три следующих группы:
- Хронический гранулирующий периодонтит. В верхней части зуба происходит активное разрастание тканевого покрова грануляционного типа. При этом распространение грануляций сопровождается разрушением дентина, костной ткани, альвеолы и цементной пломбы.
- Хронический гранулематозный периодонтит. Эта форма характеризуется развитием гранулемы или кистогранулемы, также встречается рост кисты на костной ткани. В первом случае это будет новообразование круглой формы с диаметром 5 мм. Состоит оно из грануляций, которые окружены плотной капсулой. При дальнейших воспалительных и дистрофических процессах гранулема преобразуется в кистогранулему. Отличаются они особенностями структуры и размером. Второе образование достигает 1 см и покрыто жестким плоским эпителием. Запущенная стадия хронического гранулематозного периодонтита способна деформировать челюсть новообразованной кистой.
- Хронический фиброзный периодонтит. В данном случае коллагеновые волокна приобретают грубую структуру. Чаще всего он является следствием предыдущей формы хронического периодонтита.
Профилактика и прогноз при хроническом периодонтите
Положительный прогноз при хроническом периодонтите можно предполагать только при своевременном обращении за квалифицированной помощью, в противном случае — процесс может распространиться и на здоровые зубы. После чистки каналов и восстановления пораженного участка зуб сохранит свои функциональные способности. Основные рекомендации для профилактики этого заболевания:
- регулярные стоматологические осмотры;
- ежедневный гигиенический уход за полостью рта;
- своевременное лечение существующих дефектов зубного ряда и нейтрализация инфекционного процесса.
Причины хронического периодонтита
Исходя из этиологии хронического периодонтита, основные факторы, способствующие его возникновению, можно разделить на инфекционные, токсические и аллергические. В большинстве случаев развитие болезни связано со следующими причинами:
- отсутствие своевременного адекватного лечения острой формы периодонтита;
- множественная адентия;
- синусит;
- язвенный пульпит или пародонтит;
- травматическая окклюзия, которая сопровождается перегрузкой тканевого покрова периодонта;
- остеомиелит и т.д.
При хроническом периодонтите наблюдаются болезнетворные микробы, поэтому важно осуществлять надлежащий уход за полостью рта, так как полибактериальная флора лишь усугубит состояние пациента. Воспаление периапикальных тканей провоцируют одна или несколько бактерий, среди них:
- протеи;
- стафилококки;
- кишечная палочка;
- стрептококки;
- превотеллы;
- дрожжеподобные грибки;
- порфиромонады;
- клебсиеллы и т.д.
Их проникновение в корневой канал происходит через основное отверстие, дентинные канальцы, цементирующий стоматологический материал или костную альвеолу. Также инфицирование может происходить лимфогенным либо гематогенным путем.
Стойкое хроническое воспаление неинфекционной природы возникает чаще всего при травматизме. Травмой в данном случае считается ушиб зубочелюстного аппарата, неправильная постановка коронки или некорректная пломбировка. Во время стоматологического лечения внутриканальный штифт также может затронуть пародонт.
Хронический пародонтит изредка представляет собой реакцию на использование ряда медикаментозных средств, вызывающих некроз тканей периодонтальной зоны (мышьяковая паста, резорцин-формалин и т.д.). Иные препараты токсического воздействия не исключают негативных последствий, которые провоцируют данное заболевание.
Симптомы хронического периодонтита
Заболевание довольно продолжительное время может не проявлять себя, но в это же время оно может прогрессировать. Самыми первыми симптомами, на которые следует обратить внимание, будут такие:
- неприятный запах;
- кровоточивость десен при чистке.
Не исключается особая чувствительность зубов при употреблении горячих, холодных, соленых, кислых и сладких блюд. Иногда в клинической картине присутствуют свищи, они периодически выделяют гной. Имеет место и некоторая подвижность зубов, со временем она станет причиной появления щелей между зубами и кардинальных изменений в зубном ряде. Длительное течение хронического периодонтита сопровождается сильной зубной болью, абсцессами, постоянными кровяными и гнойными выделениями.
Обострение всегда чередуется с затиханием. В период ремиссии пациент может вовсе забыть о своей проблеме, а вот при усугублении проявляются следующие симптомы:
- боль в зубе (варьируется от слабой до выраженной с разной интенсивностью);
- усиление болевых ощущений при постукивании по зубам или при жевании;
- выдвижение из лунки зуба, что влияет на его высоту;
- чувство распирания и давления в пораженной области;
- сильное покраснение и отечность не только десны, но и щеки;
- увеличение лимфатических узлов, находящихся в зоне поражения.
Диагностика хронического периодонтита
Проявления хронического периодонтита можно перепутать со многими заболеваниями, поэтому комплексная диагностика необходима. При поверхностном обследовании стоматолог может поставить ошибочный диагноз, а соответственно, назначить и некорректный план лечения. При первом посещении врач анализирует все жалобы и сопоставляет их с полученными результатами осмотра. Поставить адекватную оценку помогают следующие методы:
- зондирование кариозной полости;
- определение уровня подвижности;
- пальпация периапикального тканевого покрова;
- перкуссия больного зуба;
- «температурное» тестирование.
Заключительными методиками диагностирования будут рентгенография и радиовизиография. В спорных ситуациях также понадобится фистулография. Изменения костной ткани хорошо прослеживаются на рентгеновских снимках. Если анализировать параметры электровозбудимости, то при показателе выше 100 мкА можно смело подтверждать диагноз.
Лечение хронического периодонтита
Избавиться от хронического периодонтита на ранних стадиях можно всего за 2–3 посещения стоматолога. Большую роль играет форма болезни, от нее зависят сроки выздоровления пациента. Фиброзный тип существенно не влияет на верхнюю часть корня зуба, поэтому в такой ситуации достаточно произвести чистку и временно запломбировать корневые каналы, а на втором приеме можно ставить постоянную пломбу.
Лечение хронического периодонтита грануляционной формы требует времени и строгого выполнения следующих этапов.
Первое посещение:
- проведение рентгенографии и анализ снимка;
- местная анестезия с помощью анестетиков, которые способны качественно обезболить;
- высверливание пораженных кариесом участков, что также обеспечит доступ к корневым каналам;
- устранение отмершего участка пульпы. Если ранее было оказано некачественное лечение, тогда потребуется высверлить поставленную пломбу и «распаковать» запломбированные каналы;
- измерение и оценка корневых каналов;
- обработка каналов специальными инструментами с параллельной медикаментозной обработкой;
- введение лекарственных антисептических средств;
- наложение временной пломбы;
- назначение антибиотиков, противовоспалительных нестероидных средств и антигистаминных препаратов до момента постановки постоянной пломбы.
Второе посещение. Если припухлость, отечность и боль не тревожат пациента, можно осуществлять такие действия:
- удаление пломбы и лекарственной прокладки;
- повторное промывание хлорогексидином либо гипохлоридом натрия;
- второй этап временной пломбировки. Лучше всего использовать пломбы на основе гидроксида кальция. Они стимулируют возобновление костной ткани и обладают антисептическим действием, нейтрализуя инфекцию.
Третье посещение:
- делается контрольный рентгеновский снимок, на его основе можно судить об эффективности терапии и отметить положительную динамику;
- удаление пломбы и промывание каналов антисептическими растворами;
- осуществление постоянного пломбирования гуттаперчей;
- повторный снимок (для того чтобы увериться в правильности стоматологических действий, поскольку каналы должны быть заполнены материалом до самой верхушки).
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.