Протрузия диска входит в перечень самых распространенных недугов и диагностируется почти у половины жителей планеты старше 30 лет. При условии своевременного лечения патология имеет обратимый характер, но в запущенной стадии она грозит развитием осложнений и существенным ухудшением здоровья. Что представляют собой протрузии позвоночника, чем они опасны, и как их лечить?
Что такое протрузии
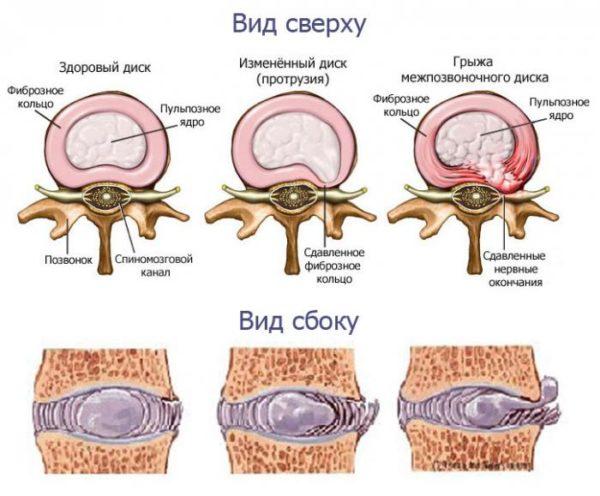
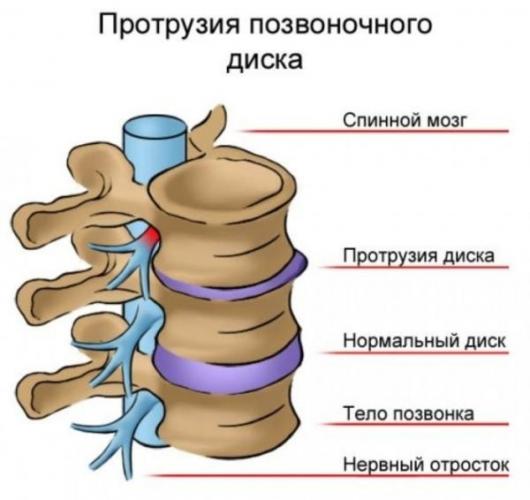
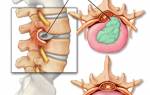
В норме межпозвонковые диски не выходят за края позвонков, но когда структура тканей изменяется, часть диска может выбухать в позвоночный канал. В процессе этого оболочка, или фиброзное кольцо, остается целым и продолжает удерживать содержимое диска, то есть ядро. Образовавшийся выступ, который обычно имеет размеры 1-5 мм, и называется протрузией диска.
Протрузия до 2 мм опасной не считается, да и определить ее без специального обследования очень сложно из-за отсутствия симптомов. Выступы большего размера уже имеют выраженную симптоматику и при отсутствии лечения приводят к серьезным осложнениям: компрессии нервных окончаний, нарушению кровоснабжения, сдавливанию спинного мозга. В отдельных случаях размер протрузии может достигать 9 мм, и тогда ее воздействие приравнивается к межпозвонковой грыже. В большинстве случаев выбухание диска происходит в области поясницы, реже – в шейном отделе, и очень редко в грудном.
В процессе формирования протрузия проходит три последовательных стадии:
- первая – изменения дегенеративного характера затрагивают около 70% структуры диска, ткани уплотняются, теряют свою упругость , в оболочке образуются микротрещины, повышается внутреннее сопротивление. Ядро диска начинает постепенно смещаться в сторону меньшего сопротивления;
- вторая – ядро смещается к краю оболочки, из-за чего давление на волокна фиброзного кольца повышается и они растягиваются. Формируется выбухание части диска на 1-2 мм за пределы анатомических границ;
- третья – выпячивание достигает максимальных размеров, волокна оболочки натягиваются до предела. На этом этапе даже незначительное усиление нагрузки на позвонки может спровоцировать разрыв фиброзного кольца и образование грыжи.
Выбухание диска может произойти в любом направлении, и это в значительной степени определяет симптоматику болезни. От того, в какую сторону смещается пульпозное ядро, зависит, насколько опасным является такое состояние, и как быстро получится восстановить нормальное положение диска.
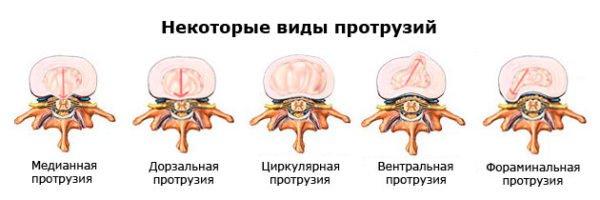
По направленности смещения выделяют четыре основных типа данной патологии.
| Тип протрузии | Характеристики |
|---|---|
| Медианная | Направление – к оси спинномозгового канала. Весь процесс протекает бессимптомно, поэтому выявить нарушения можно лишь при аппаратном исследовании. Опасность представляет прямое воздействие на спинной мозг. |
| Латеральная (боковая) | Выбухание наблюдается с правой или левой стороны позвонков. Наблюдается относительно редко, симптомы проявляются при сдавливании нервных волокон. |
| Заднелатеральная | Выпячивание наблюдается сзади позвоночника и немного в сторону. Это самый распространенный тип, с высоким риском поражения нервных волокон и структур спинного мозга. |
| Задняя | Протрузия направлена к задней части позвоночного столба, то есть, от груди к спине. Встречается часто, оказывает серьезное воздействие на спинномозговые структуры. |
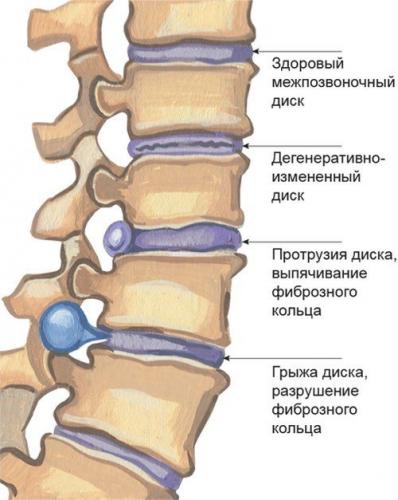
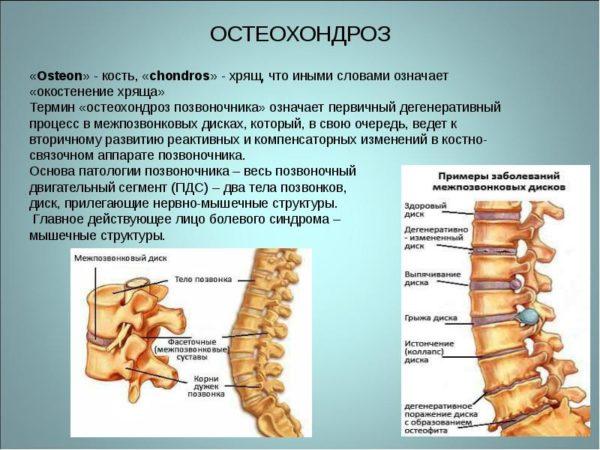
Важно! Протрузию не относят к самостоятельным заболеваниям, поскольку это одна из стадий остеохондроза, предшествующая формированию межпозвоночной грыжи. До разрыва оболочки диск еще можно вернуть в его анатомические границы, но если произошел разрыв, полное восстановление невозможно. Из этого следует, что вылечить протрузию диска гораздо проще, чем межпозвоночную грыжу, и при наличии симптомов необходимо незамедлительно обращаться к врачу.
Причины протрузии
Выбухание диска обусловлено дистрофическими изменениями в его структуре из-за нарушения питания тканей. Сначала уменьшается упругость и эластичность диска, он становится тоньше, уплотняется, происходит разрушение внутренних волокон в оболочке. Изменения затрагивают и пульпозное ядро – оно обезвоживается и теряет в объеме. Затем внутри оболочки образуются трещины, и ядро начинает смещаться в них под давлением позвонков. Но что провоцирует такие структурные изменения?
Выделяют несколько причин развития протрузии:
- остеохондроз, вызванный старением;
- искривления позвоночника, особенно запущенные;
- травмы позвоночного столба;
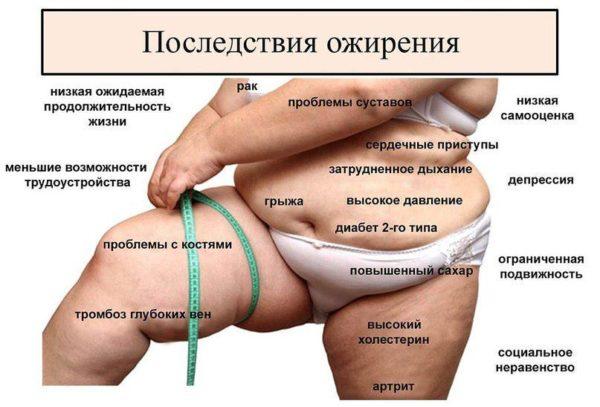
- избыточный вес;
- слабость мышечно-связочного аппарата из-за недостатка физической активности;
- нарушения обмена веществ вследствие заболеваний или неправильного питания;
- перенесенные тяжелые инфекции;
- резкие или избыточные физические нагрузки.
Также возможно образование протрузии вследствие врожденных патологий и генетической предрасположенности, но такие случаи диагностируются довольно редко.
Симптомы недуга
Дистрофические процессы в позвоночнике обычно развиваются медленно, и долгое время протекают бессимптомно. Это в полной мере относится и к протрузиям дисков: структурные изменения могут развиваться месяцы и даже годы, ничем себя не проявляя. И лишь когда выбухание диска затронет ближайшие нервные корешки, появляются первые симптомы, на выраженность которых влияет расположение протрузии и ее размер. Например, в шейном отделе, где позвоночный канал достаточно узкий, выпячивание диска на 3 мм дает более интенсивную симптоматику, чем протрузия 4-5 мм в грудной либо поясничной зоне.
Если вы хотите более подробно узнать, что такое протрузия межпозвонковых дисков поясничного отдела, а также рассмотреть способы лечения и диагностику, вы можете прочитать статью об этом на нашем портале.
К общим проявлениям недуга относятся:
- резкая или тянущая боль в месте поражения, отдающая в разные стороны;
- ощущение слабости и скованности мышц;
- нарушение чувствительности в ногах и руках;
- головокружения и различной интенсивности головные боли.
Все остальные симптомы зависят от места локализации, что позволяет довольно точно определить пораженный участок.
| Отдел позвоночника | Характерные симптомы |
|---|---|
| Болевые ощущения в затылке и шее, чаще резкие, простреливающие, иногда ноющие. Усиливаются при поворотах и наклонах головы. Появляются мигрени, головокружения, проблемы со зрением и слухом. Заметно ограничивается подвижность шеи, после отдыха ощущается скованность в мышцах. С прогрессированием недуга боль отдает в одну из верхних конечностей, в руке возникает покалывание, периодически немеют пальцы и запястье, ощущается мышечная слабость. | |
| В спине возникают боли хронического или острого характера, которые локализуются между лопатками и отдают в реберную часть, грудину. Может появляться межреберная невралгия, сопровождающаяся покалыванием и онемением в груди, скованностью мышц спины, нарушением работы сердца или печени. Ослабляются мышцы пресса, становится сложнее нагибаться и поворачивать корпус. | |
| Появляются тянущие или резкие боли в пояснице, усиливающиеся при движении и отдающие в ногу, ягодицу. В пояснично-крестцовой зоне ощущается дискомфорт и скованность, ограничивается подвижность нижней части тела. Наблюдается мышечная слабость в бедрах, икрах и ступнях, нарушается чувствительность и терморегуляция нижних конечностей. Периодически возникает онемение и покалывание в тазовой области и паху. В запущенных случаях возможны нарушения работы мочеполовой системы. |
Важно! Указанные симптомы схожи с проявлениями неврологических заболеваний и некоторых патологий опорно-двигательной системы, поэтому поставить точный диагноз без соответствующего обследования нельзя. По этой же причине нельзя самостоятельно подбирать методику лечения, ведь так вы можете нанести здоровью непоправимый вред.
Диагностика и лечение протрузии
Если вы заметили хотя бы один из описанных выше признаков, обратитесь к вертебрологу или врачу-неврологу. На первичном осмотре специалист определит, есть ли нарушения двигательных функций, осанки, чувствительности в конечностях, проверит мышечный тонус. При наличии признаков, подтверждающих подозрения на протрузию или грыжу, врач обязательно назначает рентген, КТ или МРТ.

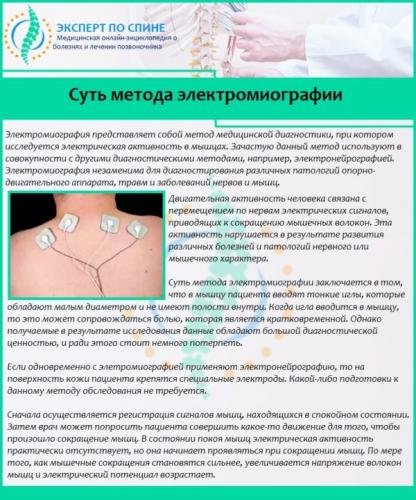
Для точной оценки степени повреждения нервных корешков пациенту назначается электромиография, а для проверки функций внутренних органов – ультразвуковое исследование.
Для лечения протрузии применяют консервативные методики, и чаще всего в комплексе. Начинают всегда с купирования боли и устранения спазмов, воспаления, отеков. Достигают этого путем приема лекарственных препаратов – анальгетиков, НПВС, миорелаксантов. Когда состояние стабилизируется и болевой синдром утихнет, пациенту назначают хондропротекторы для восстановления хрящевых тканей и витаминные комплексы для нормализации обменных процессов.
Чтобы восстановить подвижность позвоночника, применяют мануальную терапию, лечебный массаж, физиотерапевтические процедуры.
Если вы хотите более подробно узнать, как проводится мануальная терапия позвоночника, а также рассмотреть основные техники и их влияние на организм, вы можете прочитать статью об этом на нашем портале.
Но основная роль в лечении отводится гимнастике: с помощью упражнений удается эффективно укрепить мышечный корсет, повысить эластичность связок, нормализовать кровоснабжение позвоночника. Для повышения результата лечебную физкультуру рекомендуется сочетать с массажем и физиотерапией.









-150x95.jpg)