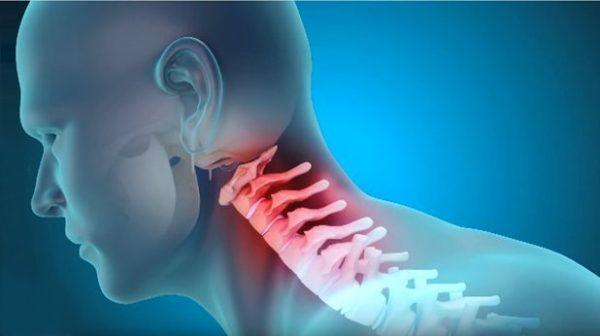
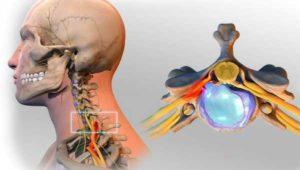
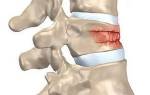
Шейно-черепной синдром (общепринятое медицинское название – цервикокраниалгия) – это одна из разновидностей болевого синдрома, характерного для дегенеративно-дистрофических заболеваний и травм позвоночника. Проявляется цервикокраниалгия сильной болью в области шеи и затылка, которая почти в 80% случаев сочетается с головной болью, мигренью и сдавливающими ощущениями в затылочной и височной части головы.
Шейно-черепной синдром относится к рефлекторным синдромам, характеризующим вертеброгенные нарушения при хроническом остеохондрозе шейного отдела, и в тяжелых случаях может возникать одновременно с нейродистрофическими, вегето-сосудистыми и мышечными нарушениями.
Лечение шейно-черепного синдрома проводится преимущественно медикаментозными методами (включая лекарственные блокады). Вспомогательная терапия в стадии регресса острых симптомов включает лечебную физкультуру, физиопроцедуры, массаж. В некоторых случаях может потребоваться ношение специальных фиксаторов в виде бандажей и повязок.
Причины возникновения
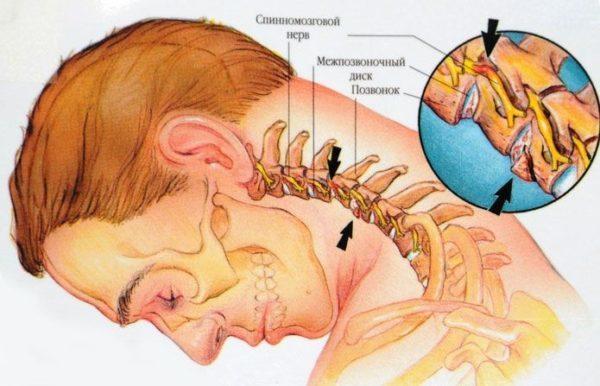
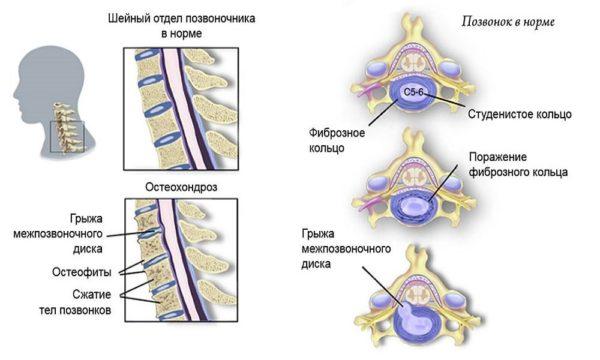
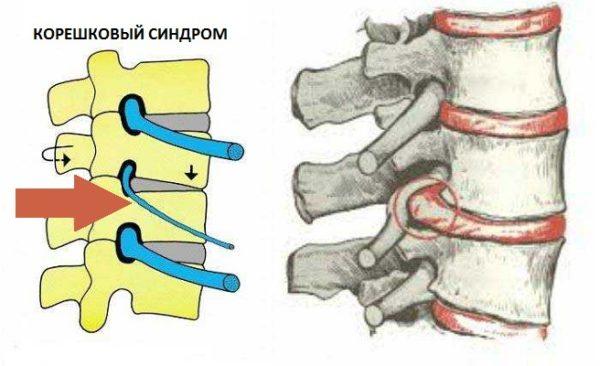
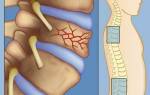
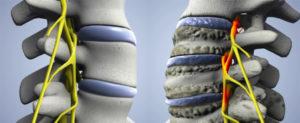
Шейно-черепной болевой синдром может быть следствием заболеваний позвоночника, самым распространенным из которых является шейный остеохондроз. Это патология межпозвоночных дисков, при которой снижается плотность и эластичность хрящевой ткани, заполняющей дисковое пространство. Одновременно с этим происходит истончение фиброзной оболочки межпозвонковых дисков, что приводит к смещению студенистого ядра и образованию пульпозных выпячиваний и выпираний (протрузий). Дисковая дистрофия приводит к дегенерации шейных позвонков, которые начинают сжиматься и давить на диски, расположенные между ними.
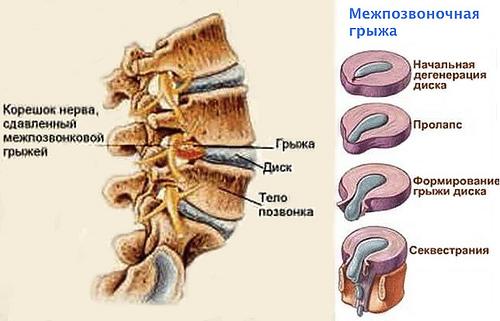
Если больной не получает адекватной лечебной и восстановительной терапии при остеохондрозе 1-2 стадии, может произойти разрыв фиброзного кольца и смещение пульпозного ядра за пределы межпозвоночного пространства (межпозвоночная грыжа).
Клинически шейный остеохондроз и возникающие на его фоне грыжи и протрузии могут проявляться не только цервикокраниалгией, но и корешковым (а также корешково-сосудистым) синдромом, возникающим в результате компрессии (сдавливания) нервных окончаний спинномозговых нервов дисковым ядром, которое при данном заболевании смещается в центральный позвоночный канал.
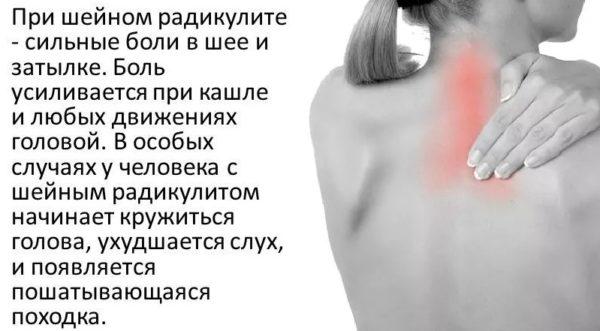
В тяжелых случаях выраженный шейно-черепной синдром является признаком воспаления спинномозговых нервов (шейный радикулит) и других вертеброгенных нарушений в функционировании спинного мозга.
Важно! Цервикокраниалгия может возникать при опухолевых процессах в шейном отделе позвоночника (включая рак головы и шеи). Сильные боли в области шеи и головы также могут быть спровоцированы раздражающим воздействием остеофитов – патологических костных наростов, образующихся по краям тела позвонка в результате нарушения кальциевого обмена или постоянной деформирующей нагрузки.
Патогенетические факторы
Патогенетический механизм возникновения шейно-черепного синдрома представлен раздражением рецепторов, которые в большом количестве содержатся в мышцах, связках и суставах затылочной части черепа. Появление сильных болей в области шеи и головы также может быть связано с воздействием на нервные окончания, находящиеся в широких сухожильных пластинах, образованных коллагеновыми и эластическими волокнами (апоневрозах), поэтому при выявлении возможной причины цервикокраниалгии важно учитывать наличие провоцирующих факторов. К ним относятся:
- стрессовое состояние (включая острый стресс с возможными шоковыми проявлениями, а также хронические стрессовые состояния, спровоцированные социально-бытовыми или профессиональными условиями);
- переохлаждение;
- систематическая перегрузка шейных позвонков (сидячая работа или работа в наклонном положении);
- гиподинамические нарушения, связанные с малоподвижным образом жизни (в первую очередь, дистрофия мышечной ткани);
- недостаточное поступление кислорода к головному мозгу (короткие и нерегулярные прогулки, работа с вредными веществами и испарениями, низкая двигательная активность);
- заболевания позвоночника и других сегментов опорно-двигательной системы (радикулит, артрит, остеомиелит, болезнь Бехтерева).
Шейно-черепной синдром также может возникать на фоне хронической гипертонии, заболеваний головного мозга (например, менингит или гидроцефалии), патологий сердца и сосудов. У пациентов со злокачественной гипертензией (стабильным повышением кровяного давления до 180/110 мм рт. ст. и выше) проявления шейно-черепного синдрома выявляются в 60% случаев.
Вертеброгенная цервикокраниалгия часто является следствием синдрома позвоночной артерии, развивающегося при нарушении циркуляции крови в позвоночных сосудах и артериях.
Важно! Важным фактором появления неуточненных головных болей, болей в области шеи и затылка могут быть различные травмы. Шейно-черепной сидром при повреждении шейного отдела позвоночника, костей черепа или головного мозга (сотрясение) является отдаленным последствием и может проявиться даже спустя несколько месяцев после получения травмы.
Клинические симптомы и особенности
Симптоматика шейно-черепного синдрома зависит от причины, которая вызвала раздражение болевых рецепторов. Главный признак цервикокраниалгии независимо от провоцирующего фактора и этиологии основного заболевания – интенсивная боль в затылочной части головы и в области шеи (преимущественно со стороны позвоночника). Длительность болевого приступа может варьироваться от нескольких минут до суток и более. Боль при цервикокраниалгии плохо купируется анальгетиками, а значительное улучшение наступает после устранения причин, провоцирующих болевой синдром.
Характер болей в большинстве случаев тупой, ноющий, но у части больных болезненные ощущения могут возникать в виде острых прострелов. Нередко боли при шейно-черепном синдроме переходят в головокружение, а на их фоне у пациента может возникать тошнота (крайне редко – рвота).
Если вы хотите узнать, как болит голова при шейном остеохондрозе, а также рассмотреть причины появления головной боли, вы можете прочитать статью об этом на нашем портале.
Другими признаками, типичными для общей клинической картины шейно-черепного синдрома, являются:
- усиление болевого синдрома при движениях головой и плечами, кашле, чихании, сильном смехе;
- частые приступы головокружения, которые могут переходить в кратковременные обмороки;
- неприятные ощущения, скованность и дискомфорт в шейном отделе позвоночника;
- жжение и зуд в области затылка (редко);
- шум в ушах (больной может жаловаться, что у него «закладывает» уши);
- временная парестезия (потеря чувствительности) в области шеи и лица;
- нарушение мимических сокращений лицевых мышц.
У части больных могут возникать ухудшения со стороны зрительной системы: снижение остроты зрения, появление тумана или пелены перед глазами, слезотечение (может сочетаться с воспалением век, радужной оболочки глаза или цилиарного тела глазного яблока). В области шеи и затылка возможно развитие местной гипертермии (повышение температуры) и покраснения.
Специфические симптомы шейно-черепного синдрома в зависимости от причины возникновения
| Причина цервикокраниалгии | Клинические особенности |
|---|---|
| Боль при межпозвоночной грыже шеи обычно начинается в затылочной части головы, постепенно смещаясь к шее, плечевому поясу. Болевой синдром также может иррадиировать в верхние конечности, сопровождаясь онемением и частичными парезами.
Мышцы, сочлененные с отростками шейных позвонков, чаще находятся в спазмированном состоянии, что провоцирует мышечную скованность (особенно в утренние часы). Усиление болей при грыжевом выпячивании происходит преимущественно после силовых и двигательных нагрузок. |
|
| Головная боль после травм головы сочетается с непроизвольными и болезненными сокращениями шейных мышц, имеет высокую интенсивность и продолжается в течение длительного периода времени. Если во время падения или ушиба были травмированы связки, боль будет распространяться не только на шею и затылок, но и на глазницы, челюстные уставы, органы слуха и височную часть головы.
Опасным признаком, указывающим на возможное повреждение головного мозга, является сочетание головной боли с тошнотой, рвотой и головокружением. |
|
| При дегенеративных изменениях в анатомической структуре позвоночника боль чаще имеет тупой характер и локализуется в верхней части шеи и области затылка. | |
| При функциональном поражении или травмировании мышц шеи боль имеет высокую интенсивность и может проявляться ноющими или острыми ощущениями, усиление которых происходит при повышении подвижности плечевого пояса. В некоторых случаях для купирования болевого синдрома может потребоваться несколько дней. |
Жгучие боли при шейно-черепном синдроме почти всегда сочетаются со жжением и покраснением в затылочной части шеи и головы (кожа становится горячей на ощупь). Резкие повороты головы могут спровоцировать головокружение, нарушение пространственной и двигательной ориентации. Дополнительными симптомами цервикокраниалгии могут быть нарушение сна, нестабильность артериального давления, расстройство слуха и зрения.
Обследования и анализы
Диагностика при проявлениях шейно-черепного синдрома начинается с осмотра и консультации невролога или вертебролога. Врач проведет физикальный осмотр, соберет анамнез и сделает предварительное заключение о возможных причинах болевого синдрома.
На цервикокраниалгию при первичном осмотре могут указывать следующие признаки:
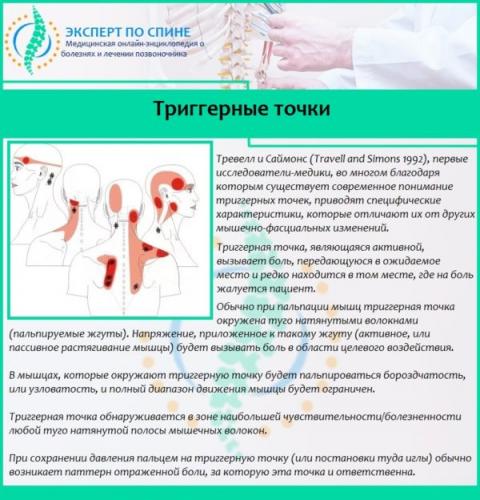
- болезненность паравертебральных точек, которые расположены вдоль осевой линии шейного отдела позвоночника;
- скованность и повышенный тонус шейных мышц;
- снижение амплитуды и объема движений в шейном сегменте позвоночного столба;
- проявления общемозгового синдрома, связанны с сознанием человека и работой головного мозга (головокружение, угнетение сознания и т.д.);
- положительный ответ при проведении теста на выявление триггерных точек (уплотнения в мышечной ткани, при надавливании на которые больной чувствует резкую боль).
Для исключения инфекционно-воспалительных и опухолевых процессов назначается лабораторная диагностика, включая общий (развернутый) анализ крови и мочи, а также биохимическое исследование крови. В зависимости от предварительного диагноза и полученных результатов лабораторного обследования подбирается комплекс аппаратной и инструментальной диагностики.
Диагностика шейно-черепного синдрома
В качестве основных методов диагностики для определения цервикокраниалгии и выявления сопутствующих заболеваний и патологий позвоночника используются:
- рентгенография;
- магнитно-резонансная томография (реже – мультиспиральная компьютерная томография);
- ультразвуковая допплерография кровеносных сосудов шеи и головы;
- электромиография (позволяет определить функциональное состояние мышечной ткани и биоэлектрическую активность мышц шеи).
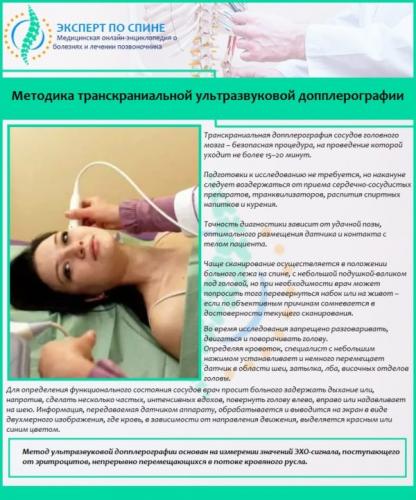
При необходимости пациенту может быть назначена транскраниальная допплерография, позволяющая исследовать и оценить кровоснабжение головного мозга и определить скорость тока крови во внутричерепных сосудах.
Если вы хотите более подробно узнать, как проходит процедура МРТ шейного отдела позвоночника, а также рассмотреть, показания и проведение процедуры, вы можете прочитать статью об этом на нашем портале.
Схема и принципы лечения
Лечение цервикокраниалгии проводится преимущественно медикаментозными способами. При достижении ремиссии болевого синдрома показано проведение восстановительной терапии, направленной на предотвращение рецидивов шейно-черепного синдрома, восстановление нормального объема движений в шейном сегменте позвоночника, устранение мышечных спазмов и отечности.
Лекарственные препараты
Одной из основных задач для облегчения состояния пациента и повышения качества его жизни является купирование болевого синдрома. С этой целью больному назначаются лекарственные препараты с противовоспалительным и обезболивающим действием из группы НПВС. При неэффективности пероральных и местных лекарственных форм (капсулы, таблетки, мази) показано использование растворов для инъекций, но уколы не следует делать дольше 3 дней подряд. После улучшения самочувствия необходима отмена внутримышечных инъекций, а дальнейшее лечение проводится с использованием лекарственных форм для внутреннего применения.
НПВС при цервикокраниалгии и их дозировка
| Действующее вещество | Торговые названия | Дозировка и длительность применения |
|---|---|---|
| «Вольтарен»,
«Диклонак», «Диклак». |
100-150 мг в день (разделить на 2-3 применения). Длительность приема – от 3 до 7 дней. | |
| «Нурофен»,
«Педеа», «Бруфен», «Ибуклин». |
По 400-800 мг 3 раза в день в течение 5-10 дней. | |
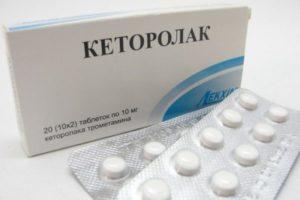
| «Доломин»,
«Кетолак», «Торадол», «Кетадрол». |
По 10 мг до 3-4 раз в сутки. Максимальная суточная дозировка для взрослого человека – 40 мг. | |
| «Сулайдин»,
«Нимулид», «Найз», «Новолид», «Аулин». |
По 100 мг 2 раза в сутки в течение 10 дней. | |
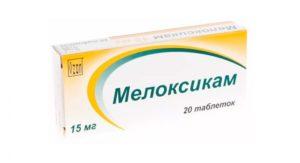
| «Мовалис»,
«Артрозан», «Либерум», «Амелотекс». |
7,5-15 мг в сутки внутрь в течение 5-7 дней или 15 мг в день в форме глубокой внутримышечной инъекции в течение 3 суток (с последующим переходом на прием таблеток). |
Если купировать боль таблетками и уколами не получается, врач может назначить локальное введение анальгетиков и противовоспалительных средств – вагосимпатическую или паравертебральную блокаду. В качестве основных препаратов для проведения таких блокад используются местные анальгетики (новокаин, лидокаин), но вместе с ними также могут вводиться хондропротекторы и глюкокортикоидные гормоны (кортизон, преднизолон).
В качестве вспомогательной терапии может быть показано применение следующих лекарств (в зависимости от индивидуальных показаний):
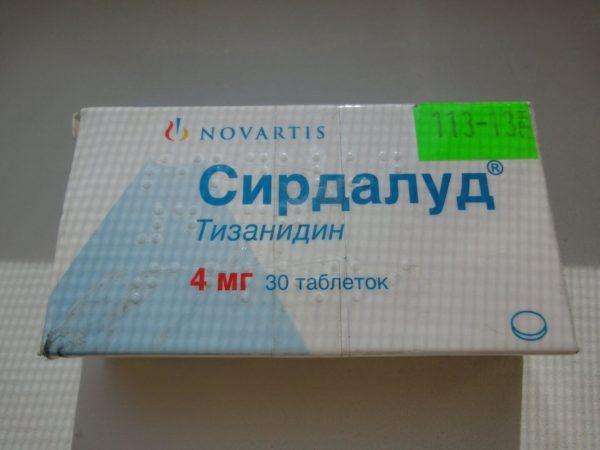
- миорелаксанты для снижения мышечного тонуса и устранения мышечных спазмов («Сирдалуд», «Мидокалм»);
- ангиопротекторы и корректоры микроциркуляции («Трентал»);
- диуретики для снижения отечности воспаленных тканей («Фуросемид», «Лазикс»);
- м-холинолитики для ингибирования холинорецепторов и расширения сосудов («Атропина сульфат»);
- противорвотные средства при нарушении вестибулярной функции («Церукал», «Торекан»).
Для уменьшения головных болей и головокружений используются ноотропные средства и препараты из группы нейролептиков, но данные лекарства могут применяться строго по назначению врача в связи с высоким риском побочных эффектов и осложнений.
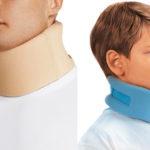
Фиксация позвоночника
Фиксация шейного отдела позвоночника при шейно-черепном синдроме необходима в тяжелых случаях, например, при растяжении связок или травме шеи и головы. Использование специальных корсетов и фиксирующих повязок для шеи помогает разгрузить поврежденный опорно-двигательный сегмент, что значительно ускоряет его восстановление и купирование болевых приступов. В большинстве случаев в качестве фиксатора используется воротник Шанца – мягкая поролоновая шина в виде воротника с застежкой сзади. Она помогает восстановить поврежденные позвонки, мышцы и связки и улучшить приток крови в сосуды головного мозга, обеспечивая профилактику гипоксических поражений мозговых тканей и клеток.
Если вы хотите более подробно узнать, какие существуют виды бандажей на шейный отдел позвоночника, а также рассмотреть, как правильно их использовать, вы можете прочитать статью об этом на нашем портале.
Восстановление и реабилитация
Реабилитационно-восстановительная терапия направлена на улучшение подвижности шейного сегмента и предупреждение возможных осложнений и последствий, а также профилактику рецидивов. Восстановительные мероприятия и процедуры проводятся строго в период ремиссии, после предварительной медикаментозной коррекции и обычно включают следующие этапы:
- массаж шейно-воротниковой зоны;
- мануальная терапия (вытяжение позвоночника);
- иглорефлексотерапия;
- лечебно-оздоровительная физкультура;
- физиотерапевтическое лечение.
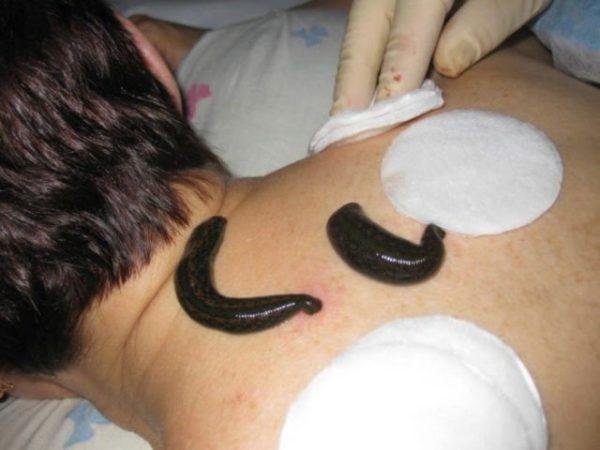
Одним из эффективных методов лечения шейно-черепного синдрома, возникающего на фоне нарушения кровообращения в сосудах шеи, является гирудотерапия (лечение пиявками). Слюна пиявок содержит большое количество биологически активных веществ, которые улучшают биохимические показатели крови, ее вязкость и текучесть. Нескольких сеансов гирудотерапии хватает для избавления от хронических болей в области шеи и головы, повышения подвижности в шейном отделе позвоночника, улучшения функционального состояния мышечной ткани. Для достижения стабильного результата может потребоваться от 3 до 10 сеансов.
Профилактика
Профилактика шейно-черепного синдрома необходимо не только спортсменам и людям, занимающимся физическими тяжелыми видами деятельности (например, грузчикам), но и лицам с начальными формами гиподинамии, ведущим малоподвижный образ жизни или большую часть времени проводящим в статическом положении. Ниже приведены полезные советы по улучшению общего физического состояния и предупреждению болей в области головы и шеи, следуя которым, можно значительно снизить риски цервикокраниалгии.
- Спальные принадлежности (матрац, подушка) должны быть анатомическими (для профилактики) или ортопедическими (для коррекции уже существующих заболеваний). При выборе матраца обязательно нужно учитывать вес человека, так как для различных весовых категорий больных подходят изделия с разной степенью жесткости.
- Офисным сотрудникам, работающим за компьютером, необходимо выделять по 10-15 минут 3-4 раза в день для специальной разминки и зарядки, в которой будут задействованы мышцы шеи.
- Мебель для работы или учебы должна соответствовать росту и комплекции человека, который будет ее использовать.
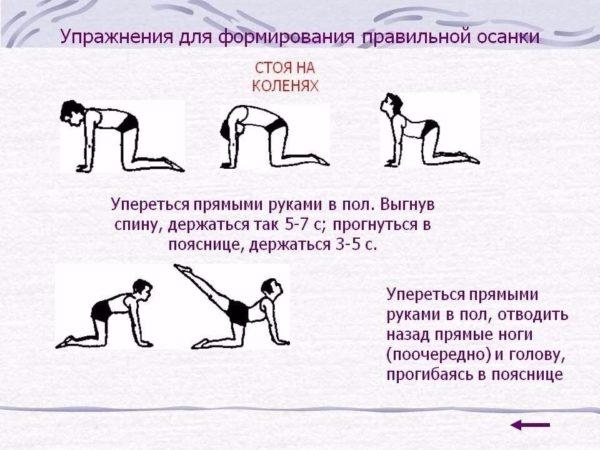
- Следить за осанкой нужно не только, сидя за столом, но и в течение всего дня. Для укрепления мышц спины рекомендуется делать специальные упражнения или заниматься плаванием.
Людям с высоким риском шейно-черепного синдрома также необходимо следить за психоэмоциональным состоянием и избегать стрессовых ситуаций и эмоционального волнения.
Видео – Цервикокраниалгия на фоне шейного остеохондроза
Шейно-черепной синдром (цервикокраниалгия) – не самостоятельное заболевание, а патологический симптом, характеризующий различные неврологические нарушения в области шейного отдела позвоночника. Головная боль, являющаяся результатом травмы, может появиться даже спустя несколько месяцев после повреждения, поэтому после сильных ушибов или падений необходимо делать рентген шеи и головы, даже если самого пострадавшего ничего не беспокоит. Хирургическое лечение цервикокраниалгии может потребоваться в случаях, когда боли спровоцировано межпозвонковой грыжей и другими хирургическими патологиями. Во всех остальных случаях терапия проводится консервативными методами.