Содержание
Перитонит – это процесс воспаления брюшины. При перитоните происходит нарушение функционирования органов вследствие сильной интоксикации организма. Соединительная ткань брюшины обволакивает все внутренние органы полости живота и служит ограничителем между внутренней средой брюшной полости и мышцами живота.
При воздействии болезнетворных микроорганизмов или химических агентов на поверхность брюшины, она способна выделять особые вещества, которые купируют этот процесс. Если же количество патогенных факторов велико, то брюшина вовлекается в воспаление и возникает перитонит. Перитонит – это очень опасное для жизни состояние. При его возникновении требуется неотложная помощь врача и срочное лечение, иначе возможен летальный исход.
Причины возникновения перитонита
Перитонит — очень серьезное состояние!
Перитонит классифицируют как первичный и вторичный. При первичном перитоните возбудителем являются микроорганизмы, которые попали в брюшину вместе с током крови из инфекционного очага в организме. При этом целостность брюшины сохранена.
Выделяют первичный перитонит:
- спонтанный детский первичный перитонит (чаще девочки до 7 лет);
- спонтанный взрослый первичный перитонит (вследствие асцита, побочный эффект гемодиализа);
- первичный перитонит у лиц, страдающих активным туберкулезом.
Вторичный перитонит сопровождается повреждением или разрывом всех слоев брюшины в результате проникающей травмы живота или нарушения целостности одного из внутренних органов.
Вторичный перитонит классифицируют на:
- перитонит, вызванный нарушением целостности внутренних органов;
- перитонит, вызванный проникающей или тупой травмой живота;
- перитонит, который развился в послеоперационном периоде.
Бывает третичный перитонит, который развивается в брюшной полости после уже имевшего место перитонита. То есть, по сути, это рецидив перитонита. К счастью, он встречается редко. Его особенностью является стертое течение, сильная интоксикация и отказ работы почти всех внутренних органов. Он возникает при сильном истощении защитных сил организма. Такой перитонит часто не отвечает на проводимую терапию и заканчивается смертью пациента.
Бактериальная этиология перитонита
В кишечнике обитает великое множество микроорганизмов, но воздействие лишь некоторых из них способно привести к перитониту. Это происходит потому, что часть из них погибает в кислородной среде, то есть они являются строгими анаэробами. Еще часть подвержена контролируемой гибели благодаря противоинфекционной способности брюшины.
В зависимости от условий, в которых возник перитонит, выделяют 2 его формы:
- госпитальная;
- внегоспитальная.
Процесс развития перитонита
Быстрота и тяжесть развития симптомов перитонита во многом зависит от состояния организма, от патогенности микробов, от наличия провоцирующих факторов.
Основные моменты развития перитонита, следующие:
- Парез кишечника, в результате которого нарушается функция всасывания, и организм теряет большое количество воды и электролитов.
- Обезвоживание и снижение давления в сосудах приводит к сильному сердцебиению, одышке.
- Скорость развития перитонита и массивность поражения брюшины зависит от количества патогенных бактерий, величины интоксикации.
- К интоксикации, вызываемой микробами, присоединяется аутоинтоксикация. В ответ на агрессию микроорганизмов, в крови выделяются антитела, которые атакуют липополисахаридную стенку бактерии. Активизируется система комплимента и выделяется множество активных веществ, действие которых проявляется интоксикацией.
Если организм человека ослаблен или микроорганизм обладает высокой патогенностью, то перитонит не ограничивается, а приобретает характер диффузного или распространенного. Особенно распространению способствует усиленная перистальтика, а также кровь и экссудат в брюшной полости.
Клинические проявления перитонита
Начальные симптомы перитонита весьма разнообразны
Симптомы зависят от причины, вызвавшей заболевание, поэтому начальные признаки могут быть очень разнообразны. Но выделяют несколько последовательных стадий, в зависимости от времени появления симптомов.
Реактивная стадия
Развивается в первые сутки. Возникает сильная боль, больной может четко определить локализацию. Если причиной перитонита является прободение полого органа, то эту боль описывают как кинжальную. К примеру, прободение язвы желудка описывают как сильную резкую боль в эпигастральной области, разрыв аппендикса – как боль в правой подвздошной области.
Боль постепенно распространяется на другие области живота. Иногда, после возникновения, боль становится менее интенсивной и не так беспокоит больного. Так проявляется симптом мнимого благополучия. Через некоторое время боль возобновляется.
Лицо больного перитонитом очень типично. Оно бледное, иногда даже с землистым оттенком. Покрывается каплями пота в момент возникновения боли. Черты лица заостряются из-за обезвоживания. Сильнейшая боль заставляет больного принимать удобное положение, чтобы хоть как-то облегчить ее. Чаще человек лежит на боку с согнутыми ногами, всячески щадит живот, стараясь не напрягать его.
При осмотре такого пациента обнаруживают напряженные мышцы живота – доскообразный живот. Выражен симптом Щеткина-Блюмберга, при котором резкое отнятие кисти от поверхности живота в момент пальпации приводит к усилению боли.
Больного беспокоит многократная рвота, после которой не наступает улучшения. Сначала это рвота водой, затем желчью. Температура тела поднимается до фебрильных цифр, лихорадка часто бывает с ознобом. При осмотре слизистые сухие из-за обезвоживания, беспокоит жажда. Снижается количество выделенной мочи.
Токсическая стадия
Развивается на вторые — третьи сутки. Общее состояние больного ухудшается. Перитонеальные симптомы выражены слабее. Нарушается микроциркуляция. Внешне это проявляется цианотичностью носа, мочек ушей, пальцев рук и ног. Больной очень бледен. Сильное обезвоживание приводит к нарушению функций мозга. Сознание угнетено, пациент безучастен к происходящему. Иногда, наоборот, он может быть возбужден, бредить. При осмотре ощупывание живота не дает никакой реакции.
Продолжается рвота желчью, в далеко зашедших случаях кишечным содержимым. Мочи выделяется мало, может не быть вообще. Лихорадка достигает высоких цифр, до 42 градусов . Беспокоят сильная одышка и сердцебиение. Пульс становится нитевидным.
Терминальная стадия
Ее еще называют необратимой. Если состояние больного не улучшается к третьим суткам, то болезнь уже необратима и чаще всего заканчивается смертью человека. Больной в очень тяжелом состоянии. Обезвоживание выражено максимально. При этом черты лица заостряются настолько, что человека становится трудно узнать. Издавна такое лицо называли лицом Гиппократа: бледное, с синюшным оттенком, запавшие глазницы с темным кругами под глазами.
Пальпация живота объективных данных не дает. Больной не реагирует на ощупывание живота. Дыхание нарушено, часто требуется искусственная поддержка функционирования легких. Пульса на периферических артериях нет. Такой больной нуждается в интенсивном лечении и реанимационной помощи.
Методы диагностики перитонита
Лечение перитонита — хирургический метод
Для того чтобы поставить диагноз перитонит, врачу необходимо основываться на данных клиники заболевания, истории болезни, внешних симптомов, данных осмотра больного.
Важны данные анализов крови и инструментальные данные.
Изменения гемограммы направлены на увеличение числа белых клеток крови, сдвиг формулы влево, увеличение СОЭ. Это универсальные признаки воспаления. Гемоглобин падает, снижается количество эритроцитов. Из-за сгущения крови нарушается ее свертываемость.
Основную роль играет УЗИ брюшной полости. Оно показывает первичную локализацию перитонита, пораженный орган и степень распространения процесса по брюшине. Чем раньше человек с симптомами перитонита обратится за помощью, тем больше у него шансов на выздоровление. Поэтому при заболевании, которое сопровождается лихорадкой, неукротимой рвотой, болями в животе, необходимо вызвать врача. Если он заподозрит перитонит, то срочно направит такого больного в стационар.
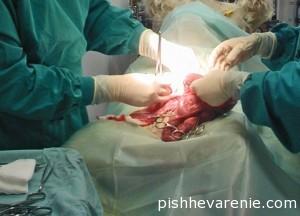
Методы лечения перитонита
Лечится перитонит хирургическим путем. Операция назначается экстренно, после соответствующей подготовки больного. Хирург произведет вскрытие брюшной полости, ликвидирует причину возникновения перитонита, ушьет больной орган, произведет ревизию, промоет внутренние органы и брюшину антисептиком и физиологическим раствором. Если перитонит поразил большую часть брюшины, рану наглухо не зашивают, а проводят дополнительный лаваж брюшной полости на второй и третий день.
Активно проводят терапию антибактериальными препаратами и коррекцию водно-электролитного баланса.
Проблема лечения перитонита занимала многое выдающиеся умы от Гиппократа до С.И.Спасокукоцкого. В начале XX века последний определил связь между скоростью оказания хирургической помощи и исходом заболевания. Чем скорее такой больной попадал на операционный стол, тем вероятнее было его выздоровление.
Реактивная стадия еще не так тяжела, нарушения можно скорректировать, организм не истощен болезнью. Вторая стадия, токсическая, уже приводит к значительным изменениям внутренней среды организма и выздоровление сомнительно. В третьей терминальной стадии развивается полиорганная недостаточность, она закончится летально.
Предоперационная подготовка и мониторинг
- Для удачного проведения хирургического вмешательства, необходимо провести предоперационную подготовку.
- Пациенту в обязательном порядке катетеризируют периферическую и центральную вену, мочевой пузырь, применяют премедикацию.
- На операционном столе вводят мидазолам (5 мг) и 10–20 мг церукала. Атропин вводить противопоказано, так как есть большая вероятность развития брадикардии.
- Вводят лекарства, которые способствуют понижению кислотности желудочного сока (около 40 мг омепразола или фамотидин/ранитидин 50 мг в вену).
- Во время операции проводят инфузионную терапию в количестве не менее 1,5 литра физиологического раствора, при необходимости добавляют плазму и препараты крови.
- Проводят искусственную вентиляцию легких, подают кислород.
В случае, когда больной ложится на операционный стол, и в желудке находится более 25 мл содержимого, существует реальная угроза аспирации. Так называется попадание содержимого желудка в просвет бронхиального дерева. Желудочный сок способен причинить ожог слизистой бронхов, трахеи. Осложнениями аспирации являются множественные ателектазы легких, бронхоспазм, дыхательная недостаточность и отек легких.
Аспирация малым количеством желудочного сока может впоследствии привести к аспирационной пневмонии.
Поэтому в анестезиологической практике у больных перитонитом не используются ганглиоблокаторы и холинолитики – препараты, способные снизить тонус нижнего пищеводного сфинктера.
Антибактериальную терапию проводят сочетанием антибиотиков, действующих как на Грам-плюс, так и Грам-минус бактерии. При внегоспитальном перитоните это внутривенное введение цефотаксима и метронидазола. При внутригоспитальном – цефепим и метронидазол. Если перитонит развился в больнице на фоне проводимой антибиотикотерапии, применяют карбапенемы.
Послеоперационный период

Антибиотикотерапия при перитоните — обязательна
В послеоперационном периоде могут возникнуть некоторые проблемы, связанные с нормальным функционированием кишечника, сильным болевым синдромом, развитием гнойных осложнений. Рекомендовано:
- наблюдение за больным, почасовая оценка частоты дыхания, пульса, диуреза, центрального венозного давления, дренажного отделяемого;
- проводится инфузионная терапия коллоидными и кристаллоидными растворами;
- для согревания больных инфузионные среды подогреваются до температуры тела;
- легкие вентилируют на протяжении 72 часов для достаточного снабжения кислородом органов и тканей;
- вводят раствор глюкозы через назогастральный зонд;
- раннее восстановление перистальтики кишечника;
- профилактика болевого синдрома. Используются наркотические анальгетики в сочетании с нестероидными противовоспалительными препаратами. Используют фентанил, морфин, кеторолак.
Профилактика развития перитонита
Заключается в доведении до населения основных симптомов перитонита, его последствий. Необходимо, чтобы каждый знал, как нужно действовать при подозрении на перитонит и при достоверных признаках немедленно вызвал бригаду скорой помощи. Профилактика первичного перитонита состоит в своевременном лечении имеющихся хронических очагов инфекции.
Перитонит как хирургическое осложнение: