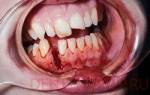
Боль в челюсти при открывании рта, локализующаяся кпереди от слухового прохода (кпереди от уха) – это один из основных признаков проблем с височно-нижнечелюстным суставом (см. «Дисфункции ВНЧС»), который обеспечивает подвижную связь нижней челюсти и черепа.
Боль в челюстном суставе может иметь различную степень выраженности, усиливаться при открывании-закрывании рта, сопутствовать затруднению, а иногда и невозможности открывания рта. Может сопровождаться различными «шумовыми эффектами» в области сустава: щелчок (см. «Щелки при открывании рта»), скрежет, скрип (см. «Хруст при открывании рта»). А так же, шумом в ушах. Но все эти признаки, если оставить их без внимания, в скором времени могут иметь довольно неприятные последствия для пациента.
В процессе непосредственного осмотра специалистом вы сможете узнать свой точный диагноз, а также получить направление на диагностику или план лечения. 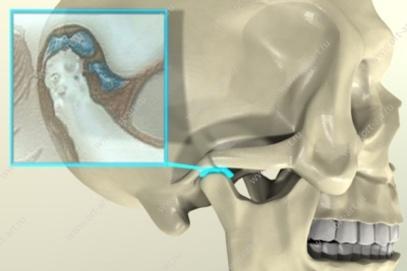
Вывих может быть хроническим. Это когда кости, образующие сустав, регулярно (постоянно, в течение длительного времени) превышают объём своей нормальной подвижности. В случае с ВНЧС, такое случается при неправильном прикусе. Тогда каждое смыкание зубов будет направлять нижнюю челюсть в “неправильное” положение. И как раз хроническая травма является более опасной. Поскольку, в отличие от острой травмы, происходит постепенное растяжение капсулы и связок сустава, что камуфлирует (скрывает) болевые проявления проблемы. Ведь боль будет возникать уже на поздних стадиях, когда процесс уже зашёл довольно далеко, что, зачастую, приводит к несвоевременному (запоздалому) обращению за врачебной помощью. Именно хроническая травма является причиной 90% всех проблем с ВНЧС. И относится к проблемам функциональным (дисфункциям). Когда ежедневное, вроде бы нормальное, функционирование этого сустава, приводит к его постепенному изнашиванию и, в итоге, разрушению.
Общепринятый традиционный аллопатический подход к лечению патологии ВНЧС с постановкой банального (упрощённого) диагноза артрит, и вытекающее из него лечение (вся эта противовоспалительная терапия, с применением таблеток, физиотерапии и прочих «традиционных» методов) является ошибочным и малоэффективным, поскольку не устраняет первопричины проблемы.
Кроме того, хочется отметить, что боль в челюсти при открытии рта, не всегда связана с проблемами в ВНЧС (равно как и боль в ухе или шум в ушах не всегда связаны непосредственно с «ушными» проблемами). Потому, для дифференциации причины проблемы, для определения истинного источника боли, необходима консультация и помощь квалифицированного специалиста, разбирающегося в этих тонкостях.
И такие специалисты есть в Орто-Артели. Они имеют большой опыт в диагностике и лечении дисфункций ВНЧС. Включая болевые дисфункции данного сустава. В Орто-Артели практикуется холистический подход. В отличие от общепринятого аллопатического. То есть мы лечим не само проявление дисфункций (боли в челюсти при открытии рта или при жевании, щелчки, затруднённое открывание рта), а выявляем и лечим именно их первопричину. А содружество стоматологов и специалистов общего профиля (остеопатов, кинезиологов, неврологов, психологов и др.) позволяет подойти к решению проблем каждого пациента индивидуально и комплексно, что обеспечивает хороший результат терапии.
Остеомиелит — это опасный воспалительный процесс, поражающий не только мягкие ткани, но и челюстную кость, в том числе надкостницу и костный мозг. Сопровождается некрозом, то есть разложением костной ткани, нередко приводит к костной деформации. Патологию вызывают бактерии, которые попадают в кость вместе с зараженной кровью или в результате посттравматического воспаления — вследствие переломов и ран.
Классификация заболевания
Во врачебной практике остеомиелит классифицируется в зависимости от его протекания, причины возникновения и от того, какая именно часть челюсти поражена.
Исходя из течения болезни выделяют два основных типа:
- острый,
- хронический.
Хронический, в свою очередь, может быть:
- Первичный. Возникает независимо от наличия острого остеомиелита. Заболевание поражает пациента постепенно с менее выраженными симптомами.
- Вторичный. Обычно является следствием невылеченной острой стадии.
Главная причина возникновения патологии — переход микробов в челюстную кость из уже имеющегося инфекционного очага или извне. По способу заражения различают:
- Одонтогенный. Когда патогенные бактерии проникают в кость через больной зуб.
- Гематогенный. Происходит при таких заболеваниях, как фурункулез и хронический тонзиллит. Часто источником инфекции становятся гнойные раны в полости рта.
- Посттравматический. В этом случае инфекция попадает в кость вследствие травмы. К травмам относятся закрытые и открытые переломы, нарушения после хирургических операций, а также поступления бактерий извне (например, при соприкосновении открытой кости с кожей, пораженной абсцессом или фурункулезом).
В зависимости от места поражения отмечают заболевание:
- верхней челюсти,
- нижней челюсти.
При классификации также учитываются виды микроорганизмов-возбудителей, в зависимости от чего могут диагностировать остеомиелит:
- Неспецифический. Его название обусловлено тем, что источником заболевания становятся привычные организму микробы. Этих бактерий называют условно-патогенными, так как они часто присутствуют на коже и слизистой и определенное количество их считается допустимым. К ним обычно относятся стафилококки и стрептококки, вызывающие стафилококковый и стрептококковый остеомиелит соответственно.
- Специфический. К нему относятся: туберкулезный, сифилитический, актиномикотический и БЦЖ-остеомиелит (у новорожденных детей). Возбудителями являются патогенные бактерии, присутствие которых у пациента в здоровом состоянии не предусматривается.
Симптомы остеомиелита
Обычно острый остеомиелит возникает прежде хронического, поэтому чаще всего сначала обнаруживают именно его симптомы. Самым первый тревожный звонок у детей — вялость и отказ от пищи. Помимо этого, наблюдается нарушение сна и значительное повышение температуры. В осознанном возрасте ребенок еще начинает жаловаться на зубную боль, плохое самочувствие и общую слабость.
На начальной стадии заболевания обнаруживаются и более конкретные признаки:
- болезненные ощущения в кости — сначала в конкретной точке, а потом во всей челюсти;
- отек и покраснение слизистой в полости рта;
- опухшие мягкие ткани рядом с очагом инфекции;
- асимметричность формы лица;
- спазмы жевательных мышц;
- потеря чувствительности в области нижней губы (при воспалении нижней челюсти).
Если причиной заболевания была травма или хирургическая операция, то уже через 2–4 дня после этого могут возникнуть первые симптомы: недомогание, повышенная температура, а при поврежденной слизистой — гнойные выделения.
Если не лечить болезнь своевременно, то на место острого приходит вторичный хронический остеомиелит. У детей хронизация наступает гораздо быстрее, чем у взрослых, в данном случае может быть достаточно 2–3 дней. Хронический отличается менее выраженными болезненными ощущениями, но опасность для организма представляет серьезную. В процессе развития этой патологии начинается разрушение костного вещества, осложнением которого нередко становится некроз.
Симптомы хронического варианта заболевания поначалу не вызывают опасения, наоборот, родителям может показаться, что ребенок на пути к выздоровлению: боль утихает, температура спадает, сон и аппетит улучшаются. Однако остается общее недомогание, свидетельствующее о наличии патологического процесса внутри организма.
При внимательном осмотре можно обнаружить следующие признаки:
- уплотнение мягких тканей над местом воспаления;
- боль при нажатии и ощупывании челюсти;
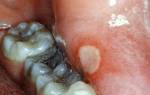
- наличие свищей в полости рта — похожих на прыщи или отверстия каналов, через которые выходит гной;
- увеличение лимфатических узлов под челюстью и в области шеи.
Кроме того, могут шататься зубы, при удалении которых возникают проблемы с заживлением лунки и выделением гноя. В тяжелых случаях отверстия свищей могут находиться не только в полости рта, но и выходить наружу через кожу.
Первичный хронический остеомиелит случается редко и не имеет ярких проявлений, таких как острая боль или гнойные свищи. Как правило, возбудители заболевания отличаются слабой активностью, поэтому воспалительный процесс может протекать довольно долго и почти незаметно. К первым симптомам заболевания также относится общая слабость: ребенок быстро устает, выглядит бледным.
Другие признаки первичного хронического остеомиелита:
- слабо выраженные болезненные ощущения в области очага воспаления (обычно около кариозного зуба);
- увеличение лимфоузлов;
- увелличение толщины челюстной кости.
Последнее может показаться странным: казалось бы, откуда взяться дополнительной толщине, если патология разрушает кость? Увеличение обусловлено тем, что при первичном хроническом варианте заболевания разрушение протекает медленно, однако организм все равно направляет ресурсы на образование новой костной ткани. В результате появляется деформация: челюсть утолщается и меняется контур лица.
Причины возникновения
Главное условие для возникновения воспалительно-некротического процесса в костной ткани — попадание в нее инфекции. Это может произойти как напрямую — вследствие травмы или во время операции, так и постепенно — когда очаг воспаления находится в больном зубе или в мягких тканях, откуда инфекция постепенно проникает в кость.
В случае одонтогенного остеомиелита источником болезнетворных, производящих гной микробов часто становится запущенный кариес, хотя поражение зуба изначально может быть и некариозным. Кроме того, костная ткань подпитывается необходимыми веществами благодаря регулярному току крови. К сожалению, вместе с кровью могут поступать и патогенные бактерии, в результате чего возникает гематогенный остеомиелит. Источником гнилостных микроорганизмов могут стать болезни ЛОР-органов (тонзиллит, скарлатина, отит) или другие острые инфекции.
Посттравматический остеомиелит еще называют экзогенным, так как он вызывается не внутренним течением заболевания, а внешним повреждением. Пиогенные (продуцирующие гной) микроорганизмы и микобактерии могут попасть в кость извне разными способами.
Наиболее распространенные варианты:
- через открытый перелом;
- после хирургической операции;
- при контакте места повреждения с зараженными тканями (например, при соприкосновении с кожей, на которой имеется абсцесс или фурункулез).
На самом деле получить гематогенный остеомиелит просто даже при отсутствии переломов или сложных операций. Например, такое случается после удаления зуба, на месте которого остается открытая рана, уязвимая для патогенной микрофлоры.
Острый остеомиелит у детей
Распространенные варианты заболевания у детей — острый одонтогенный и острый гематогенный остеомиелит, причинами которых становится недостаточно качественная гигиена полости рта, а также частые простудные заболевания, поражающие ЛОР-органы.
К тому же уязвимости организма к данным патологиям способствуют стрессы, авитаминозы и другие факторы, снижающие иммунную защиту.
Проще обнаружить патологию у детей постарше, так как они могут пожаловаться на зубную боль или боль в области челюсти, рассказать, что чувствуют наличие припухлости в полости рта, пожаловаться на жар и общее недомогание.
Главным признаком острого остеомиелита является боль, которая может проявляться по-разному. Она может концентрироваться в определенной точке или ощущаться распространенной по всей области челюсти. Иногда бывает так: ребенок испытывает спазмы при жевании, ему трудно глотать, а отек мешает открывать рот полностью. Обнаружение подобных симптомов требует срочного осмотра у специалиста.
Гораздо сложнее с маленькими детьми, которые не могут выразить словами, что их беспокоит. В этом случае тревогу следует бить уже при самых общих признаках: слабости, вялости, отказа от пищи, бледности, нарушении сна. Сразу нужно измерить температуру, проверить полость рта на наличие отеков или покраснений, присмотреться к контуру лица, чтобы обнаружить или, наоборот, исключить асимметрию. При наличии любого из перечисленных симптомов нужно показать малыша врачу.
Хронический остеомиелит у детей
Детям для развития хронической стадии достаточно нескольких дней, а то и меньше, поэтому так важно показать их врачу и начать лечение как можно скорее.
После диагностирования остеомиелита у ребенка нужно быть начеку, нельзя прекращать назначенный курс терапии только потому, что симптомы уменьшились или даже, на первый взгляд, исчезли. Хроническую стадию можно сравнить с бомбой замедленного действия: при отсутствии прежней боли и лихорадки может происходить разрушение костной ткани. Скорее всего, ребенок будет продолжать испытывать слабость и переутомление, кроме того, в области челюсти может прощупываться уплотнение, нажатие на которое все-таки будет сопровождаться болью. Также при пальпации области шеи и под челюстью можно обнаружить увеличение лимфоузлов.
Явный сигнал со стороны организма — появление свищей во рту. Свищ представляет собой либо закрытый “мешочек” с гнойным содержимым, похожий на прыщ, либо отверстие, через которое вытекает гной. В запущенных случаях отверстия каналов для выведения гноя могут находиться не только на слизистой, но и на коже.
Это наиболее распространенный вариант развития событий. Однако у ребенка может случиться первичный тип хронического остеомиелита, которому не предшествует острая стадия. Тогда на начальном этапе можно заметить лишь недомогание, слабость и увеличение лимфоузлов. Болезненные ощущения могут присутствовать, но не такие явные, как при остром или вторичном хроническом заболевании.
Если не обращать внимания на перечисленные симптомы и вовремя не обратиться к врачу, то есть риск обнаружить болезнь, когда уже начнется деформация кости и изменение формы челюсти.
Последствия заболевания и реабилитация
Запущенный гнойный процесс затрагивает не только челюсть, но и переходит в челюстные пазухи и орбиты. У маленьких детей воспаление нередко затрагивает даже черепную ямку. Это приводит к дополнительным серьезным заболеваниям, таким как гнойные синуситы и менингиты. При отсутствии лечения воспаление будет распространяться все дальше и дальше, захватывая области на шее и грудной клетке, образуя флегмоны. Одним из тяжелых исходов является заражение крови.
Характерным для детей осложнением хронического остеомиелита является гибель зачатков постоянных зубов. Наличие в челюсти фрагментов омертвевшей твердой ткани способно привести к некрозу.
Деформация челюсти или задержка ее роста и, как следствие, изменение формы лица — это не единственные заметные со стороны осложнения. Остеомиелит челюсти может не только препятствовать функционированию жевательного аппарата, но и довольно заметно влиять на внешность. Из-за дефектов костной ткани могут не формироваться постоянные зубы, а из-за ослабления структуры челюсть может подвергаться частым переломам. Последнее грозит еще и формированием ложных суставов. В дальнейшем могут быть такие «отголоски», как болезни височно-нижнечелюстного сустава (артриты и артрозы).
Реабилитация у детей после изменения формы кости и гибели зачатков зубов происходит постепенно. В период, когда еще формируются кости черепа, оперативное вмешательство сводят к минимуму — зубные протезы ставят временные, также избегают операций из серии пластической хирургии. Зато применяют физиотерапевтические процедуры, способствующие нормализации работы височно-нижнечелюстного сустава. После окончания формирования черепа при необходимости можно делать пластические операции и постоянное протезирование зубов.
Кроме того, дети, у которых был диагностирован остеомиелит челюсти, должны состоять на учете у стоматолога и два раза в год обязательно его посещать.
Диагностика
Диагностика проводится поэтапно. Сначала собираются данные при осмотре пациента. Врач отмечает покраснение, отеки, наличие уплотнений, проверяет устойчивость зубов в лунке. По синюшности слизистой выясняет, где находится очаг воспаления, а путем пальпации определяет наличие гнойных масс.
Выводы врача требуют рентгенографического подтверждения. На снимке будет видно местоположение очага остеомиелита, участков деструкции и уплотнения кости, некротических фрагментов и омертвевших зачатков зубов. Однако в сложных случаях остеомиелита кости обычного рентгена может быть недостаточно и пациента направят на томографию. Кроме того, при наличии свищей может потребоваться фистулография, в процессе которой в каналы с гнойным отделяемым вводят специальное вещество, а затем проводят их рентгеноскопию.
Пациента могут дополнительно направить на анализы крови и мочи, чтобы удостовериться в повышении уровня содержания белков и лейкоцитов, что подтвердит диагноз. С помощью анализа крови также следят за течением болезни, определяя начало ремиссии.
Лечение
После диагностирования остеомиелита лечение включает в себя устранение омертвевших участков и гноя, а также антибиотикотерапию для уничтожения гнилостной микрофлоры.
Если у пациента определен одонтогенный остеомиелит, то удаляют зуб, который стал очагом инфекции. В этом случае гной обычно выходит естественным образом из лунки, но врач может сделать дополнительное отверстие для оттока, если того требует ситуация.
После удаления вскрывают надкостницу для устранения образовавшихся абсцессов. Полости очищают от некротизированных масс, обрабатывают антибиотиками и антисептиками. Терапия предусматривает также применение иммуностимулирующих средств, способствующих восстановлению организма.
При остеомиелите детей госпитализируют, так как им необходим врачебный присмотр и лечение, которое может быть обеспечено именно в отделении хирургии. Чем раньше будет произведена операция, тем вероятнее скорое выздоровление, и наоборот, промедление в этих случаях может грозить серьезными осложнениями.
При хроническом остеомиелите тоже предусмотрено операционное вмешательство для удаления омертвевших частей, например зачатков постоянных зубов. Некротизированные фрагменты должны быть извлечены, иначе они будут поддерживать воспалительные процессы. Однако на первом месте будет медикаментозная терапия: устранение инфекции с помощью антибиотиков, нейтрализация аллергической реакции антигистаминными препаратами и стимуляция иммунитета укрепляющими средствами. Кроме того, применяются такие методики, как лазерная физиотерапия.
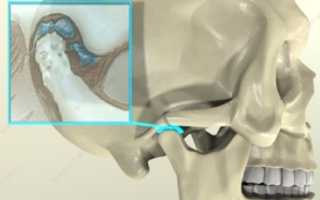
Дисфункцию височно-нижнечелюстного сустава (ВНЧС) в медицине называют по-разному: миофациальный синдром, хронический подвывих нижней челюсти, артрит, артроз ВНЧ-суставов… Иногда ее называют синдромом Костена по имени отоларинголога из США, который первым исследовал нарушение функции височно-нижнечелюстных суставов в начале XX века и обнаружил связь с ушными болями. Это одна из сложных и мучительных патологий, которую непросто как диагностировать, так и лечить.
Признаки
Диагностика поражения ВНЧС осложнена тем, что симптомов у этой патологии очень много. Но некоторые из них можно назвать классическими – те, что затрагивают сами ВНЧ суставы, уши, голову, лицо и зубы. Поскольку в суставах нервных окончаний нет, то когда нарушена их функция в этой области, человек не испытывает боли. Она возникает в ушах, в области шеи, головы или в триггерных точках, представляющих собой уплотнения в мышцах (жевательных, височных, подъязычной, височных, шейных), – боль ощущается при надавливании на них. При этом чувствуется шум в ушах, хруст в суставах при открывании рта.
Самый распространенный симптом – щелканье в суставе нижней челюсти, причем не всегда сопровождающиеся болевыми ощущениями. Звук, издаваемый при этом челюстью, могут услышать окружающие. Если челюсть щелкает, значит, диск смещен и мышцы, поддерживающие нижнюю челюсть во время пережевывания пищи, напряжены неестественно. Следствием этого напряжения становятся боли в мышцах, лице, голове и шее.
Блокирование, или запирание ВНЧС – это состояние, при котором сустав движется неравномерно из-за нарушений, которые в нем произошли. Человек замечает, что нижняя челюсть открывается неравномерно, будто что-то ловит. А чтобы широко открыть рот требуется сначала подвигать нижней челюстью то в одну, то в другую сторону, иногда это приходится делать до тех пор, пока не раздастся щелчок в точке ее “отпирания”.
Из-за близости ВНЧС к ушным раковинам, его поражение часто становится причиной болей в ухе, его заложенности, вплоть до потери слуха. Звон в ушах могут вызывать как нарушения в суставе, так и борьба с болью с помощью препаратов (аспирин, ибупрофен).
Головная боль – один из наиболее частых симптомов патологии ВНЧС. Обычно она концентрируется в висках, затылке и даже плечах (лопатках). Стискивание челюстей и скрежетание зубами (бруксизм), которые также могут быть симптомами патологии ВНЧС, вызывают мышечную боль, которая становится причиной головных болей. Смещенный диск ВНЧС также может причинять боль в суставе, которая часто иррадиирует в виски, лоб или шею. Причем эти боли так сильны, что врачи часто путают их с мигренью или с патологиями головного мозга.
Из-за бруксизма, который может быть и причиной, и следствием поражения ВНЧС, зубы могут стать очень чувствительными. При этом стоматолог не может найти причины этой чувствительности и вынужден депульпировать зубы, а в некоторых случаях и удалять, чтобы избавить своего пациента от боли. Но она, наоборот, усиливается.
С патологией ВНЧС могут быть связаны боли в спине из-за повышенного напряжения мышц (миофасциальный болевой синдром), головокружение, дезориентация, растерянность, депрессия и на ее фоне – нарушение сна. Возможно также развитие фотофобии (повышенной чувствительностью к свету), возникновение боли в глазу, нечеткое зрение и подергивание глазных мышц.
Описание
ВНЧС – сустав, расположенный перед ухом, состоящий из височной кости и нижней челюсти. Мышцы, выполняющие функцию жевания, глотания и речи, соединяют нижнюю челюсть с черепом. Именно этот аппарат позволяет нашей челюсти двигаться влево и вправо, открывать и закрывать рот, выдвигать нижнюю челюсть. Он работает правильно, когда нижняя челюсть двигается синхронно в суставе и справа, и слева – это симметричный орган, поэтому в случае нарушения работы одного из них, работа второго также дает сбой. Заболевания ВНЧС развиваются, когда нижняя челюсть смещается во время открытия и закрытия рта и других движений нижней челюсти.
Дисфункция встречается во всех возрастных группах, а вообще людей, страдающих этой патологией, по разным подсчетам – до 70 процентов. Среди причин ее возникновения – нарушение прикуса, резкое перенапряжении жевательных мышц при пережевывании твердой и грубой пищи, неправильное лечение зубов (пломбирование зуба, протезирование), бруксизм и повышенная стираемость зубов, спортивные нагрузки, которые приводят к перенапряжению отдельных групп мышц.
Часто причиной развития дисфункции ВНЧ-суставов становится стресс, а также неправильное стоматологическое лечение, точнее, ошибки стоматологов-ортопедов, ортодонтов, терапевтов, хирургов: даже лечение простого кариеса может привести к дисфункции нижнечелюстного сустава, если стоматолог терапевт поставил завышенную пломбу, что нарушило симметрию и привело к односторонним нагрузкам, а затем и к смещению дисков, а с ним и к болям. Причинами этой болезни могут стать также травма суставов, стираемость зубов при бруксизме, чрезмерные нагрузки при занятиях спортом.
Первая помощь
Если вы уверены в том, что боли, которые вы испытываете связаны с дисфункцией нижнечелюстного сустава, то что, чтобы улучшить функцию жевания и уменьшить боль, можно использовать влажное тепло: необходимо к больному месту приложить компресс – его функцию может выполнить бутылка с горячей водой, обернутая теплым сырым полотенцем, чтобы избежать ожога.
Уменьшить воспаление и притупить боль поможет лед. Но ледяной пакет (или пластиковую бутылку со льдом) нельзя класть непосредственно на кожу, лучше обернуть его тканью. Помните, что нельзя использовать лед более 10-15 минут, перерыв между установкой компрессов должен быть не меньше часа.
Временно уменьшить боль помогут анальгетики.
Мягкая (можно перетертая) или смешанная пища дает челюсти возможность отдохнуть. Откажитесь от твердых, хрустящих и долго жующихся продуктов. Не пытайтесь открывать как можно шире рот, откусывая крупные куски.
Освойте удобные для вас техники релаксации: расслабление помогает справиться с болью, сопровождающую дисфункцию ВНЧС.
Диагностика
Диагностировать дисфункцию ВНЧС сложно не только стоматологам, но и врачам других специальностей, поэтому часто оказывается, что заболевание обнаруживается поздно и лечение оказывается долгим и непростым. Для диагностики синдрома ВНЧС используют рентгенографию (в том числе ортопантомограмму), электромиографию, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ), артроскопию. Чтобы правильно поставить диагноз, важно проконсультироваться у специалистов разных направлений в стоматологии.
Лечение
Из-за того, что дисфункция суставов трудно диагностируется, даже стоматологи мало знакомы с этой патологией и способами лечения. Поэтому большая часть пациентов не получает квалифицированной своевременной помощи и ходит к остеопатам, мануальным терапевтам, отоларингологам, терапевтам, неврологам, психотерапевтам … На самом деле лечением заболеваний ВНЧС должны заниматься стоматологи в зависимости от причины, вызвавшей это состояние.
Чтобы достичь успеха в терапии, необходим комплекс мер: ортодонтическое лечение для исправления прикуса, хирургическое вмешательство, перелечивание зубов, протезирование, физиотерапевтические процедуры, иглорефлексотерапия.
По показаниям врач может назначить ночное ношение трейнера – суставной шины, с помощью которой снимается миофасциальный болевой синдром. Ее можно использовать и для диагностики, и для предупреждения стираемости зубов при бруксизме.
Лечить дисфункцию ВНЧС обязательно – при смещении диска суставные поверхности подвергаются перестройке (артроз), в полости сустава разрастается грубая соединительная ткань, что приводит к обездвиживанию сустава – анкилозу.
Профилактика
Профилактика – это своевременное и качественное лечение и протезирование зубов, исправление прикуса, своевременное обращение за помощью к врачу после травмы.