Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
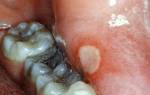
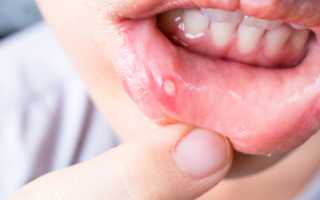
Стоматит – это воспалительное заболевание слизистой оболочки полости рта. Оно проявляется появлением сыпи, небольших ран и язв на деснах, языке, небе, внутренних сторонах щек и губ. Считается, что стоматит возникает вследствие иммунного ответа организма на инфекцию или другой раздражитель. Также стоматит появляется из-за плохой гигиены ротовой полости, ожога, лучевой терапии или на фоне иного заболевания (ОРВИ, ангины и прочих).
Симптомы и тяжесть болезни различаются в зависимости от причины и степени поражения слизистой. Отдельные формы стоматита успешно лечатся в домашних условиях, но другие требуют проведения специфической терапии, которую может подобрать только врач.
Симптомы стоматита у взрослых и детей
У детей заболевание развивается значительно чаще, чем у взрослых. Это связано с особенностями иммунной системы. У малышей иммунитет формируется постепенно и сначала не справляется со всеми инфекциями, которые проникают в организм. По этой же причине и проявления болезни у детей могут быть более выраженными, чем у взрослых.
Симптомами стоматита могут быть:
- сыпь, раны, язвы во рту;
- налет молочного цвета на языке и деснах ;
- покраснение слизистой оболочки;
- болезненность (особенно во время приема пищи);
- кровоточивость;
- усиленное слюноотделение;
- неприятный запах изо рта;
- в редких случаях также повышается температура и увеличиваются лимфоузлы на шее.
Проявления стоматита могут различаться в зависимости от вида заболевания. Например, при бактериальной инфекции во рту сначала появляется гнойная сыпь, которая вскоре сменяется эрозией и язвами на местах высыпаний. При грибковом (кандидозном) заболевании на слизистых оболочках образуется густой налет белесого цвета и болезненные эрозии. Эта форма стоматита часто возникает у грудных детей.
Стоматит развивается в течение одного или нескольких дней. Сначала появляется покраснение пораженного участка слизистой оболочки, а потом чувство распирания и ноющей боли. На следующий день или раньше начинают появляться круглые язвы, покрытые по центру белым налетом. В это же время появляются и другие симптомы стоматита: боль, кровоточивость десен и язв, усиленное слюноотделение и неприятный запах изо рта.
Интенсивность симптомов может быть разной. У взрослых при легких формах стоматита симптомы могут быть маловыраженными и не причинять сильной боли. Детям заболевание может создавать больше дискомфорта. Из-за боли во рту маленький ребенок может отказываться от кормления, больше плакать и капризничать. Также у детей может происходить общая интоксикация организма, повышаться температура, появляться слабость.
Причины развития стоматита
Есть несколько основных причин развития стоматита: вирусная, бактериальная и грибковая инфекция, аллергия, ожог или другое повреждение слизистой оболочки. При этом, чтобы заболевание начало развиваться, нужны предрасполагающие факторы. В норме микрофлора ротовой полости и постоянное слюноотделение защищают слизистые оболочки от развития инфекции. Если же на нее попадают патогенные микроорганизмы, а иммунная защита ослаблена, они начинают активно размножаться, что и приводит к развитию стоматита.
Факторы, которые повышают риск развития стоматита:
- недостаточная гигиена полости рта;
- наличие кариозных повреждений на зубах;
- травмы слизистой оболочки рта (ожоги, царапины);
- ношение некачественных или некомфортных зубных протезов (скапливаются бактерии, повреждается слизистая);
- ослабление иммунитета;
- гормональный дисбаланс;
- дефицит витамина В, цинка и железа;
- прием антибиотиков, мочегонных и некоторых других препаратов;
- сильное обезвоживание организма;
- глистная инвазия;
- некоторые заболевания пищеварительной системы.
Стоматит может развиться самостоятельно на фоне имеющихся факторов риска или в результате заражения. Передается бактериальный стоматит, вирусный и грибковый.
Виды стоматита
Стоматит классифицируют по нескольким параметрам: причине развития, форме поражения слизистых оболочек, длительности заболевания (острая и хроническая стадия).
В зависимости от причины развития выделяют такие виды стоматита:
- бактериальный – чаще всего развивается при инфицировании стрептококковыми бактериями (также может возникнуть на фоне туберкулеза и других болезней);
- вирусный – развивается в результате заражения вирусом герпеса, гриппа и других;
- грибковый – появляться при грибковых инфекциях, например, кандидозе;
- медикаментозный – развивается при аллергии на принимаемый препарат;
- химический – появляется при ожоге слизистой химическими веществами (кислотой, перекисью и другими);
- лучевой – развивается на фоне или после применения лучевой терапии или воздействия на организм радиации.
Также стоматит разделяют на несколько видов по характеру клинических проявлений (симптомов):
- катаральный – самая легкая форма, при которой немного отекает и болит слизистая оболочка рта, и на ней образуются единичные очаги серого цвета;
- язвенный – происходит поражение большей части слизистой оболочки, на ней образуются эрозии и язвы, появляется боль в деснах, кровоточивость, иногда небольшое повышение температуры;
- афтозный – развивается на любых поверхностях ротовой полости (десна, губы) и проявляется круглыми язвами с красным ободком (может иметь инфекционную или аллергическую природу);
- гангренозный – самая сложная и редкая форма стоматита, характеризуется быстрым течение заболевания, поражением больших участков ротовой полости, высокой температурой и отторжением некротических тканей.
Наиболее часто встречается катаральный стоматит, который быстро и легко лечится при правильно подобранной терапии. Язвенный и афтозный стоматит также успешно поддаются лечению, но оно занимает больше времени.
Методы диагностики стоматита
Для диагностики стоматита врачу достаточно осмотреть ротовую полость пациента и узнать его жалобы. В редких случаях для определения характера стоматита может потребоваться лабораторная диагностика: анализы крови и соскоба из ротовой полости.
Способы лечения стоматита
Способ лечения стоматита у детей и взрослых различается в зависимости от формы заболевания и основной его причины. Во всех случаях применяют комплексную терапию, которая включает прием препаратов и местную обработку ротовой полости.
Для лечения стоматита применяют:
- медикаментозное лечение (антибиотики, противогрибковые или противовирусные препараты, иногда также иммуностимуляторы и противовоспалительные средства);
- обработку слизистых рта специальными средствами (проводят промывание, полоскание рта, используют мази);
- изменение рациона питания (временное исключение продуктов, которые травмируют или раздражают слизистую рта).
При сложных формах заболевания также может потребоваться выскабливание и специальная медикаментозная обработка пораженных участков слизистой оболочки. При гангренозном стоматите также проводят удаление пораженных тканей. Однако такие случаи встречаются крайне редко.
У большинства пациентов выраженность симптомов стоматита уменьшается уже через несколько дней, а полностью заболевание проходит за 1-2 недели. Основное лечение сводится к приему препаратов для устранения инфекции (вирусной, грибковой или бактериальной) и местной обработке ротовой полости антисептическими, заживляющими и обезболивающими средствами.
Как правило, стоматит лечится в домашних условиях, но для подбора оптимальной терапии нужно обратиться к врачу.
Осложнения стоматита
В большинстве случаев стоматит успешно лечится и не вызывает никаких осложнений. Вероятность их возникновения появляется только при отсутствии правильного лечения. В этом случае стоматит может перейти в более тяжелую форму и поразить большую площадь ротовой полости и миндалины, а также вызвать развитие заболеваний горла. Также стоматит может перейти в вялотекущую хроническую стадию, спровоцировать кровоточивость десен и возникновение вторичных инфекций (повторное заражение и развитие заболевания).
При правильном подходе лечение стоматита занимается около недели или чуть больше. Так как заболевание может быть вызвано разными инфекциями, нужно обратиться к стоматологу и пройти осмотр. Врач определит вид заболевания, при необходимости назначит анализы и подберет оптимальную тактику лечения. Это позволит быстро вылечить заболевание и снизить вероятность повторного развития.
Можно ли быстро вылечить стоматит?
В среднем стоматит лечится от 5 до 10 дней, но при сложных формах заболевания оно может продолжаться до 3 недель. Уменьшить боль и устранить другие симптомы можно быстрее с помощью средств для местного применения (растворы для полоскания, мази для ротовой полости). При этом следует помнить, что даже при уменьшении боли и высыпаний лечение нужно пройти полностью, чтобы устранить инфекцию.
Можно ли вылечить стоматит в домашних условиях?
В большинстве случаев стоматит успешно лечится в домашних условиях, но чтобы подобрать правильное лечение, нужно обратиться к специалисту. Заболевание может быть вызвано бактериальной, вирусной или грибковой инфекцией. Чтобы это определить, надо провести диагностику. Поставив точных диагноз, врач назначает препараты для внутреннего приема и местного применения (полоскания, мази и т.д.).
Мукозит (воспаление слизистой оболочки полости рта)
Некоторые методы лечения рака, включая радиотерапию в области головы и шеи, могут поражать клетки в полости рта и пищеварительном тракте. Это явление известно как мукозит.
Мукозит может вызывать покраснение, отек, чувствительность и появление язв на слизистой оболочке полости рта, языка и губ. Вы можете испытывать дискомфорт в полости рта и горле, вследствие чего вам будет трудно принимать пищу или глотать. Эти симптомы могут появиться через 3-10 дней после начала лечения. Как быстро они исчезнут зависит от вашей иммунной системы и лечения, которое вы проходите.
Уход за полостью рта во время лечения рака
Уход за зубами
Перед началом лечения рака ваш врач может посоветовать вам сходить на прием к стоматологу. Если вам нужно посетить стоматолога во время лечения, попросите его сначала позвонить вашему врачу в центре Memorial Sloan Kettering (MSK).
Чистка зубов щеткой
- Осторожно чистите зубы и язык не позднее 30 минут после приема пищи. Пользуйтесь небольшой щеткой с мягкой щетиной. Если болевые ощущения во рту слишком сильные для обычной мягкой зубной щетки, в аптеке вы можете приобрести щетку со сверхмягкой щетиной. Вот некоторые примеры таких щеток:
- сверхмягкая зубная щетка Biotene® Supersoft;
- экстра-мягкая щадящая зубная щетка Sensodyne® Extra Soft;
- экстра-мягкая зубная щетка Colgate® 360 Sensitive Pro-Relief с компактной головкой;
- мягкая зубная щетка с компактной головкой Oral-B® Indicator 35.
- Меняйте зубную щетку каждые 3-4 месяца или чаще, если в этом возникает необходимость.
- Пользуйтесь фторсодержащей пастой или пищевой содой с фтором.
- Если у вас установлены зубные или челюстные протезы или мосты, снимайте и очищайте их каждый раз, когда чистите зубы. Вы можете продолжать носить их, если они не вызывают дискомфорта и раздражения рта. Вынимайте их на время сна. При появлении раздражения носите протезы как можно меньше.
Использование зубной нити
Чистите зубы невощеной зубной нитью один раз в день перед сном. Если вы не делали этого регулярно перед лечением, то не начинайте сейчас.
Полоскание
- Полощите рот каждые 4-6 часов или чаще, по необходимости. Пользуйтесь одним из указанных ниже ополаскивателей:
- одна кварта (4 чашки (500 мл)) воды, смешанная с 1 чайной ложкой соли и 1 чайной ложкой пищевой соды;
- одна кварта воды (500 мл), смешанная с 1 чайной ложкой соли;
- одна кварта воды (500 мл), смешанная с 1 чайной ложкой пищевой соды;
- вода;
- ополаскиватель, не содержащий спирта или сахара, например ополаскиватели для полости рта Biotene® PBF или BetaCell™.
- Тщательно прополощите рот и горло ополаскивателем в течение 15–30 секунд, а затем сплюньте его.
- Ополаскиватель для полости рта не должен быть очень горячим или очень холодным.
- Не используйте ополаскиватели с перекисью водорода в составе, если этого не посоветовал ваш врач.
- Если медсестра/медбрат сказали вам промывать полость рта, вы получите другие указания по поводу полоскания.
- Если вы не принимаете пищу орально (через рот), следите за чистотой и увлажненностью рта, чтобы предотвратить воспаление слизистой оболочки.
Увлажнение губ
- Используйте увлажняющее средство для губ (например, Aquaphor®, Vaseline®, Eucerin Original® или мазь A&D®) 4–6 раз в день, чтобы предотвратить их высыхание.
- Не наносите увлажняющие средства для губ за 4 часа до сеанса радиотерапии в области головы и шеи.
Снятие боли в полости рта во время лечения рака
Чего следует избегать
Если вы испытываете боль в полости рта во время лечения рака, вам следует избегать:
- табака;
- алкоголя;
- ополаскивателей для полости рта, содержащих спирт (например, Scope® и Listerine®);
- соленой пищи и блюд, содержащих острые специи (например перец, молотый перец чили, хрен, порошок карри и соус Tabasco®);
- цитрусовых фруктов и соков из них (апельсин, лимон, лайм, грейпфрут и ананас);
- томатов и томатного соуса;
- твердой, сухой или грубой пищи (например тостов, крекеров, сырых овощей, картофельных чипсов и кренделей);
- очень горячей или холодной пищи и напитков.
Устранение симптомов
Информация о лекарствах
Если у вас есть несколько небольших болезненных зон, ваш врач пропишет вам обезболивающее (лекарство, вызывающее онемение), например 2%-ный вязкий раствор лидокаина. Вы можете наносить его в болезненных зонах при помощи ватной палочки (Q-tip®). При необходимости наносите его каждый час.
Если вы ощущаете боль практически по всему рту и горлу, ваш врач может прописать лекарство для всей полости рта (например GelClair® или 2%-ный вязкий лидокаин). Тщательно полощите рот и горло 1 столовой ложкой лекарства каждые 3-4 часа до 8 раз в день, а затем сплевывайте его. Не глотайте лекарство. Ничего не ешьте в течение 60 минут после применения лекарства.
Если боль во рту не проходит, сообщите об этом своему врачу или медсестре/медбрату. Они могут прописать другое лекарство для лечения мукозита.
Проблемы с глотанием
Ниже приведен ряд рекомендаций, которые помогут вам облегчить глотание. Они помогут вам употреблять в пищу достаточное количество белка и калорий во время лечения:
- При наличии сухости во рту прополощите его непосредственно перед едой для увлажнения, а также для стимуляции вкусовых рецепторов.
- Употребляйте теплые или охлажденные блюда и продукты. Не ешьте сишком горячие или слишком холодные блюда.
- Выбирайте мягкие, влагосодержащие продукты со слабовыраженным вкусом, откусывайте небольшими кусочками и тщательно пережевывайте.
- Используйте подливы и соусы.
- Смачивайте продукты йогуртом, молоком, соевым молоком или водой.
- Размачивайте сухую еду в жидкостях.
- Размельчайте еду блендером или перетирайте ее в пюре.
- Воздержитесь от употребления продуктов, раздражающих горло, например алкогольных напитков, горьковатых или кислых фруктов и соков, пряных блюд, солений и табака.
- Пейте достаточное количество воды небольшими глотками в течение всего дня, чтобы обеспечить нужный объем жидкости в организме. Помните, что напитки с сахаром (соки, холодный чай и газированные напитки) могут вызывать кариес. Вы можете употреблять их во время приема пищи, но ограничьте их употребление между приемами пищи.
Сухость во рту
Чтобы избавиться от сухости во рту, пейте воду небольшими глотками на протяжении всего дня. Вы также можете использовать:
- бутылку с распылителем для орошения водой полости рта;
- увлажняющие средства для полости рта (например, Biotene® Oral Balance, Salivart® Oral Moisturizer, Mouth Kote® Dry Mouth Spray);
- жевательную резинку Biotene®;
- увлажнитель воздуха в комнате, где вы находитесь.
Проблемы с приемом пищи
Из-за боли в полости рта вы можете испытывать проблемы с приемом пищи. В этом случае воспользуйтесь приведенными ниже рекомендациями, чтобы гарантированно получать все необходимые вам питательные элементы.
- Сообщите врачу или медсестре/медбрату, если вы плохо едите. Они могут направить вас на прием к диетологу.
- Пейте пищевые добавки, например растворимый завтрак Carnation® Instant Breakfast и Ensure®.
- Добавляйте белковый порошок в бульоны, супы, блюда из круп и напитки.
- Ешьте в течение дня маленькими порциями, но часто, вместо того чтобы есть большими порциями и редко. Постарайтесь съедать небольшое количество пищи каждые 2-3 часа.
Уход за полостью рта у детей
Детям следует придерживаться рекомендаций в этом материале. Им также следует придерживаться рекомендаций ниже.
- Используйте зубную пасту с фтором. Если ребенку 2 года или меньше, проконсультируйтесь со стоматологом или врачом перед использованием зубной пасты с фтором.
- Если у ребенка еще не выросли зубы, используйте салфетку из махровой ткани, влажную салфетку или губку для очистки десен после приемов пищи и перед сном.
- Если у ребенка устойчивая иммунная система, его необходимо водить к стоматологу каждые 6 месяцев для планового наблюдения.
Позвоните вашему врачу или медсестре/медбрату при появлении:
- температура поднялась до 100,4 °F (38 °C) или выше;
- новых покраснений, болезненных участков или белых пятен в полости рта;
- кровотечения из десен и слизистой оболочки рта;
- Проблемы с глотанием
- боль при глотании;
- боль, которая не проходит после приема обезболивающего лекарства;
- а также если у вас возникли любые вопросы или опасения.
Эти вирусы имеют достаточно широкое распространение среди населения, однако чаще поражают детей до 5 лет. Заболевание чаще встречается в весеннее-осенний период, иногда отмечается сезонный подъем заболеваемости по возвращении детей после отдыха с южных курортов. Инфекция передается воздушно-капельным путем, а также имеет фекально-оральный механизм передачи, т.е. факторами передачи помимо чихания и кашля могут быть игрушки, посуда и предметы обихода.
Вирусы этого семейства достаточно устойчивы во внешней среде — способны сохранять жизнеспособность в условиях комнатной температуры до 2-х недель.
Это острое инфекционное заболевание, вызываемое РНК-содержащими вирусами семейства : А16, А5, А10, А9, В1, В3 и 71.
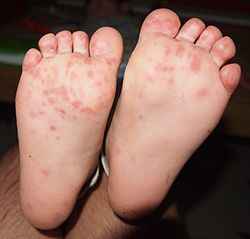
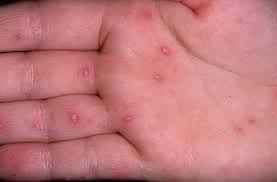
По характерной клинической картине заболевание получило название синдрома «рука-нога-рот» (или энтеровирусный везикулярный стоматит с экзантемой) произошедшего от английского Hand-Foot-and-Mouth Disease (HFMD) и представляет собой симптомокомплекс, состоящий из поражения слизистой ротовой полости – энантемы и появления сыпи на верхних и нижних конечностях – экзантемы.
Инкубационный период длится от нескольких дней до 1 недели. Первыми проявлениями заболевания являются повышение температуры до 37,5-38,5 градусов, чувство недомогания, слабость, головная боль, саднение в горле. Такая симптоматика сохраняется несколько дней и очень напоминает симптомы любого ОРВИ. Но в отличие от ОРВИ, через 1-2 дня на коже кистей в области ладоней, на подошвах; несколько реже на бедрах и предплечьях появляется сыпь в виде везикул с прозрачным содержимым на фоне красно-розового цвета. Везикулы имеют в основном размеры до спичечной головки. Подобные высыпания появляются в области рта и в самой ротовой полости – носящие характер микроязвочек (афт), болезненных и чувствительных к контрастной пище. Все высыпные элементы имеют тенденцию к обратному развитию в течение нескольких дней.
Разрешающиеся высыпания в области ладоней и подошв могут оставлять достаточно выраженное шелушение в течение некоторого времени и, что характерно – у части заболевших спустя небольшое количество времени наблюдается расслаивание и растрескивание ногтевых пластин (ониходистрофия), что особенно пугает родителей и нередко служит поводом для поиска грибкового поражения. Эти проявления также полностью обратимы.
Прогноз заболевания чаще всего благоприятный. Наступает самопроизвольное выздоровление. Необходимо изолировать ребенка от остальных детей, т.к. он является крайне заразным для детского коллектива. Вся терапия сводится к симптоматическим средствам (жаропонижающие, антигистаминные), местно – растворы анилиновых красителей на везикулы (Фукорцин), полоскание полости рта слабыми растворами антисептиков (мирамистин, отвар ромашки), рекомендуется обильное питье, щадящая диета. Однако, редко, возможны осложнения в виде развития менингита, энцефалита. Тревожные симптомы при болезни «рука-нога-рот», которые позволят заподозрить неблагоприятное течение заболевания и требуют срочного вызова врача: повышение температуры выше 39º, стойкая высокая температура, появление рвоты (иногда многократной), усиление головной боли, боли в глазных яблоках, постоянный плач и капризность ребенка на фоне лихорадки, постоянная сонливость или наоборот психомоторное возбуждение пациента. При появлении таких симптомов необходимо немедленно вызвать скорую медицинскую помощь.
Стоматит
Это группа заболеваний, характеризующихся воспалением слизистой оболочки полости рта с гиперемией, отеком, увеличением количества слизи в ротовой полости. В зависимости от степени выраженности и глубины поражения в ротовой полости могут образовываться даже язвочки или очаги некроза, резко нарушающие общее состояние – повышенная температура, слабость, беспокойство, отказ от приема пищи.
Причин заболевания много: механические, химические, термические, бактериальные факторы. Нередко причиной заболевания в грудном возрасте служат загрязненные соски, игрушки и прочие предметы, которые попадают в рот ребенка. Часто стоматит развивается при инфекционных заболеваниях (корь, скарлатина, грипп, коклюш и др.) Слизистая оболочка полости рта приобретает ярко-красный цвет, становится отечной, на слизистой оболочке щек и языка видны отпечатки зубов. Слюна становится вязкой, тягучей. Слизистая оболочка покрывается беловатым налетом. Язык сухой, отечный, нередко с коричневым оттенком, жевание болезненно. Длительность заболевания от 1 до 3 недель, прогноз благоприятный.
Общим профилактическим правилом для детей и взрослых является соблюдение качественной гигиены ротовой полости.
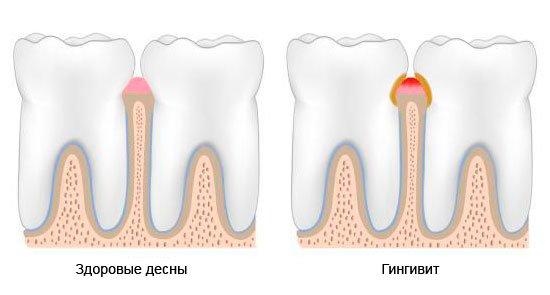
Гингивит
Воспалительный процесс, при котором появляется припухлость и болезненность мягких тканей. При несвоевременном лечении проблема усугубляется и переходит в хроническую степень.
Основные причины возникновения гингивита:
- недостаточная гигиена полости рта;
- термические или химические ожоги;
- применение некоторых лекарств;
- несбалансированный рацион питания (недостаточное количество витаминов в пище)
- курение;
- некоторые инфекционные заболевания;
- гастрит;
- язвенные процессы в пищеварительной системе;
- кариес.
Формы и разновидности гингивита
В зависимости от клинической ситуации и характера развития заболевания выделяются острый и хронический гингивит. Острый гингивит проявляет себя в виде классических признаков заболевания: покраснения, отека и кровоточивости десен. Хронический гингивит развивается более спокойно, без ярко-выраженных признаков, однако постепенно ведет к разрастанию тканей десны (гиперплазии), что влечет за собой частичное и полное покрытие десною поверхности коронки зуба.
Меры профилактики
Следуя простым правилам можно уменьшить вероятность появления серьезных заболеваний полости рта:
- Чистка зубов не менее 2 раз в день после принятия пищи;
- Использование зубных нитей и ополаскивателей;
- Рациональное питание;
- Отказ от вредных привычек;
- Посещение стоматолога не реже 1 раза в полгода.
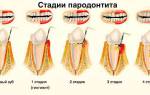
Пародонтит
Пародонтит – это воспаление тканей пародонта, в который включены непосредственно зубы, связочный аппарат, цемент и десны. Пародонтит как заболевание является следствием гингивита – незначительного воспаления десен, основная причина которого – пренебрежение гигиеной ротовой полости. Если при гингивите воспаление распространяется исключительно на мягкие слизистые, то при пародонтите страдают связки, которые удерживают зубы в лунках. Именно поэтому в 90% случаев при диагностике данного заболевания наблюдается подвижность зубов, которая со временем приводит к их потере.
Наиболее распространенными причинами заболевания являются следующие обстоятельства:
1. Неправильный или нерегулярный уход за полостью рта. Зубной налет, который присутствует на поверхности зубов и в межзубных промежутках, – не настолько безопасная субстанция, как может показаться на первый взгляд. Мягкий и легко удаляемый в начале, он проходит определенные циклы «развития». Результатом становится минерализация налета и его трансформация в твердый зубной камень. Этот процесс в большинстве случаев наблюдается у тех, кто без должного внимания относится к ежедневному уходу за полостью рта или же использует неправильно подобранную зубную щетку, зубную пасту и ополаскиватель.
2. Плохое кровоснабжение десен. Пародонтит входит в список наиболее частых проблем у курильщиков. Вещества, содержащиеся в табачном дыме, приводят к сужению сосудов слизистой оболочки полости рта и их хрупкости, что ухудшает кровоснабжение тканей десны и опорного аппарата зубов. Замедлению кровообращения и, как следствие, развитию пародонтита способствует и недостаток жевательной нагрузки, вызванный пищевыми привычками (например преобладанием в рационе мягкой пищи).
3. Дефицит питательных веществ. Отсутствие в рационе свежих овощей, фруктов, зелени, достаточного количества рыбы, мяса и кисломолочных продуктов быстро приводит к нехватке необходимых веществ в тканях десен. Если неправильное питание носит характер постоянной привычки, то со временем в деснах нарушаются обменные процессы, что создает почву для воспаления и пародонтита. К негативным последствиям может привести дефицит витаминов А, С и группы В.
Лечение пародонтита
Профессиональная чистка зубов – неотъемлемый этап при лечении пародонтита. Эта процедура убирает физические препятствия (налет и камень), не позволяющие деснам восстановить прежнее положение и плотно охватить зубы.
Медикаментозное лечение – использование антисептиков для местного применения. Такая необходимость обусловлена высоким риском распространения воспаления и инфекционного процесса на другие ткани.
Хирургическое лечение
При запущенной стадии пародонтита, когда воспаление распространилось глубоко на костные ткани, становится необходимым хирургическое вмешательство. Такие манипуляции предусматривают частичное иссечение десны (гингивэктомию), промывание пародонтальных карманов лекарственными растворами, удаление камней, лоскутные операции. В ряде случаев хирургическое лечение пародонтита предполагает имплантацию заменителей костных тканей или наложение коллагеновых либо искусственных мембран для восстановления опорного аппарата зуба.
Соблюдение правил по уходу за полостью рта
Без регулярного устранения налета и защиты полости рта от бактерий невозможно достичь устойчивых результатов лечения пародонтита. Гигиенические процедуры дважды в день правильно подобранными средствами, применение зубной нити и ополаскивателей помогут сделать восстановление более быстрым.
Пародонтоз
Пародонтоз зубов – серьезное заболевание, при котором идет последняя стадия воспаления дёсен. Часто это является причиной развития инфекционных заболеваний, гастрита, язвы желудка или цирроза печени. Еще чаще у больного просто выпадают зубы, и он не может вести привычный образ жизни, употреблять любимую пищу.
Как распознать пародонтоз
Признаки этой зубной болезни нечеткие, смазанные. Больного чаще всего беспокоит:
- оголение шеек зубов;
- наличие зубного камня;
- жжение дёсен;
- дискомфорт при приеме пищи.
Выделяют 3 стадии протекания пародонтоза:
- Легкая. Пациент не имеет жалоб, очень редко наблюдается реакция на холодную или горячую пищу. Наличие пародонтоза можно установить во время осмотра у стоматолога. Легкая стадия протекания болезни лучше всего лечится.
- Средняя. Корни зубов оголяются в среднем на 4-6 мм. Больного начинает беспокоить жжение во рту, наблюдается острая реакция на прием горячих, холодных или кислых продуктов питания.
- Тяжелая. Корни зубов оголяются на 8-10 мм. Разжёвывание пищи доставляет сильную боль.
Диагностика
Прежде чем приступить к лечению пародонтоза, стоматолог проводит первичный осмотр, на котором определяет степень поражения зубов и дёсен: какие зубы подлежат восстановлению, а какие придётся удалить. Это необходимо для того, чтобы составить алгоритм дальнейших действий. Затем пациента направляют в диагностический кабинет для того, чтобы сделать прицельные и панорамный рентген-снимки. По ним пародонтолог определяет глубину карманов и состояние костной ткани.
Удаление зубного налета и камня
Воспаление десен, которое всегда наблюдается при пародонтозе, в основном возникает из-за мягкого налета, поддесневого и наддесневого камня. Главная причина их появления – плохая гигиена полости рта. Поэтому задача специалиста заключается не только в лечении болезни, но и обучении пациента правильной гигиене.
Общая и местная терапия
Для повышения иммунитета пациенту назначают комплекс витаминов и противовоспалительные препараты. Если воспаление незначительное, стоматолог назначает курс местной терапии, который может проводиться самостоятельно на дому.
Шинирование зубов
Повышение подвижности зубов говорит о том, что челюстная кость и мягкие ткани вокруг них начали стремительно разрушаться. Чтобы избежать изменения положения зубов и их выпадения (например, они могут веерообразно расходиться), их скрепляют стекловолоконной лентой и пломбировочным материалом. Также это необходимо перед хирургическим лечением.
Хирургические операции
Если пародонтальные карманы достигают 5-10 мм, предотвратить прогрессирование болезни без хирургического вмешательства невозможно. Сначала карманы очищают от грануляций и пищевого налёта. Это процедура называется кюретаж. Он бывает двух типов – открытый и закрытый.
Закрытый осуществляется специальными инструментами, кюретами. Его проводят только при пародонтозе на начальной стадии (карманы достигают 3 мм), когда имеет место небольшое воспаление десен.
Открытый кюретаж необходим на запущенной стадии пародонтоза. С его помощью полностью удаляют все грануляции и пищевые отложения. Эта операция более сложна в выполнении. Чтобы полностью очистить карманы, на десне делают надрезы. Лоскуты слизистой оболочки отслаивают от кости и поверхность корня очищают кюретами и ультразвуковым скалером. Чтобы восстановить костную ткань, пародонтолог подсаживает синтетическую кость.
Далее пациенту делают лоскутную операцию, чтобы предотвратить опущение десны. Врач удаляет 1,5 мм краевую полоску десны, так как после длительного воспаление десна видоизменяется таким образом, что больше не может нормально прилегать к зубу. После этого лоскуты слизистой оболочки натягивают к шейке зуба.
Своевременная диагностика и выбор правильного лечение помогут остановить пародонтоз и сохранить здоровые зубы!
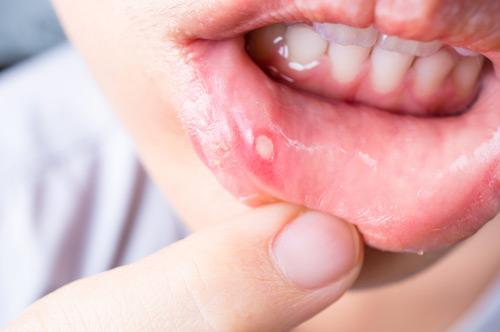
Язвенно-некротический стоматит – стоматологическое заболевание, при котором воспаляется слизистая полости рта. Данная проблема может называться по-разному, к примеру, язвенный гингивит, стоматит язвенный, язвенно-некротический стоматит Венсона (Венсана) и т.п. Недуг, как правило, динамично развивается у детей в возрасте до 3-х лет, но часто диагностируется и у взрослой аудитории. Заболевание – не приговор, при правильном и комплексном лечении удается снять острую симптоматику и закрепить результат, исключая рецидивы.
Основные причины язвенно-некротического стоматита
Главные возбудители болезни – патологические бактерии (в частности, спирохета Венсана), которые активно развиваются в полости рта, особенно в пространстве между зубных единиц. Они имеются в полости абсолютного здорового человека, но при воздействии определенных факторов активно размножаются и провоцируют патологический процесс.
Предпосылки развития заболевания:
- запущенные стадии катарального гингивита;
- обильные кариозные поражения зубов;
- зубной камень;
- слабый иммунитет;
- недостаточная гигиена ротовой полости;
- отсутствие санации полости;
- вирусные заболевания;
- механические травмы десен и зубов;
- перенесенные стрессы, депрессивные состояния;
- прием сильных медикаментов.
Основные симптомы стоматита Венсана
Наиболее распространенная симптоматика – наличие многочисленных изъязвлений в полости рта: на внутренней стороне щек, губ, нёбе и других зонах. Остальные проявления могут варьироваться, в зависимости от степени болезни.
Симптомы при язвенном стоматите легкой степени:
- повышение слюноотделения;
- болевые ощущения во рту, особенно при пальпации мягких тканей;
- кровоточивость десен, в особенности при приеме пищи и чистке зубов;
- отек десны.
Проявления при язвенно-некротическом стоматите средней ст.
- ранки с некротическими корочками;
- кровоточащие десна;
- неприятный запах;
- гной, выделяемый из зубодесневых карманов;
- увеличение и болезненность лимфоузлов;
- мышечная слабость и упадок сил;
- повышение температуры;
- потеря аппетита.
Симптоматика при язвенном стоматите сложной ст.
- сильная слабость;
- боли в животе;
- тошнота;
- рвота;
- повышение температуры тела;
- глубокие язвы, которые могут доходить до костной ткани.
При появлении этих симптомов необходимо в срочном порядке обратиться к стоматологу! Заболевание лечится исключительно под контролем опытного врача – лечение в домашних условиях может существенно усугубить ситуацию.
Чем лечить язвенный стоматит?
Эффективное лечение язвенного стоматита Венсана должно быть комплексным:
- Обезболивание – выполняется, чтобы снять острый болевой синдром. Специалисты рекомендуют наложение компрессов с обезболивающими растворами.
- Удаление высыпаний. Этим должен заниматься исключительно доктор. Сначала на язвы накладываются компрессы с размягчающим составом, после чего корочки постепенно счищают с поверхности слизистой, обрабатывая перекисью водорода, перманганат калия, хлоргексидином и др.
- Общее лечение. Подразумевает прием антигистаминных препаратов, которые купируют общее раздражение тканей и воспалительный процесс. При сильных проявлениях и симптомах сложной степени назначается антибиотикотерапия. Также рекомендовано пройти курс витаминотерапии.
- Санация ротовой полости. Эффективное лечение кариеса, удаление патологических зубов. Для заживления ран рекомендована обработка кератопластическими препаратами, гелями и мазями.
Как лечить язвенный стоматит диетой?
Одной лишь диеты будет недостаточно для полного излечения от заболевания, но она показана в обязательном порядке для ускорения процесса выздоровления. При подобном диагнозе очень важно уделять время правильному питанию.
При стоматите рекомендованы следующие продукты: овощи, фрукты, вязкие каши, зелень, молоко и кисломолочные продукты, сыр, супы, отвары из трав, зеленый чай, мясо на пару без соли, нежирные сорта рыбы, натуральные овощные соки.
Пациентам с указанным заболеванием не рекомендовано употреблять в пищу: кислые фрукты и овощи, цитрусовые, маринованные и перченные блюда. Также не рекомендуются продукты, провоцирующие аллергию, слишком сладкие блюда, сухие и те продукты, которые могут спровоцировать механические повреждения слизистой (орехи, сухарики, сухофрукты и др.).