 Кератоконъюнктивит – составное офтальмологическое заболевание воспалительного характера, поражающее конъюнктивальную и роговую оболочки глаза.
Кератоконъюнктивит – составное офтальмологическое заболевание воспалительного характера, поражающее конъюнктивальную и роговую оболочки глаза.
Патология может развиваться при попадании на поверхность глаза патогенных микроорганизмов извне или вследствие других инфекционных внутренних заболеваниях.
Но нередко кератоконъюнктивит возникает под действием внешних факторов (травм, химических воздействий и в результате операционных вмешательств).
Что такое кератоконъюнктивит?
- H16 (неинфекционное происхождение, возникновение вследствие внешних воздействий);
- H19.8 (сухой кератоконъюнктивит);
- H19.2 и H19.3 (аденовирусный и герпетический соответственно).
 Заболевание является инфекционно-воспалительным процессом, развивающимся в тканях роговицы и слизистой.
Заболевание является инфекционно-воспалительным процессом, развивающимся в тканях роговицы и слизистой.
Причем изначально поражается конъюнктива, так как изначально инфекция оседает на ней.
Но уже в течение нескольких часов или первых дней патологические процессы переходят со слизистой на роговицу, ткани которой залегают в более глубоких слоях.
Обычно заболевание является запущенной формой конъюнктивита, который может дать такие последствия по прошествии двух недель.
Это объясняется тем, что в таком возрасте местный иммунитет уже неустойчив, будучи ослабленным в результате развития возрастных дистрофических процессов в тканях и в иммунной системе в целом.
 Поэтому мужчинам старшей возрастной группы следует максимально ответственно подходить к лечению даже легких конъюнктивитов во избежание подобных осложнений.
Поэтому мужчинам старшей возрастной группы следует максимально ответственно подходить к лечению даже легких конъюнктивитов во избежание подобных осложнений.
Также необходимо избегать самолечения в ходе терапии других офтальмологических заболеваний.
Риск развития кератоконъюнктивита может повышаться в периоды длительного лечения кортикостероидными препаратами при длительном курсе.
Виды и формы заболевания
- Вирусный и бактериальный.
В первом случае возбудителями являются аденовирус, цитомегаловирус, вирус герпеса и некоторые другие виды этих микроорганизмов.
Заболевание бактериальной природы провоцирует активность хламидий, стрептококков, стафилококков.
А в редких случаях это могут быть бледная трепонема или туберкулезная палочка. - Вирусный.
 Слизистые и роговица поражаются вредоносными грибковыми микроорганизмами.
Слизистые и роговица поражаются вредоносными грибковыми микроорганизмами. - Эпидемический.
Этиология заболевания может быть разной, но путь заражения один: распространение инфекции в больничных условиях между пациентами.
Такой вид заболевания распространяется быстрее других и лечится тяжелее.
Это легко объяснить развитием у патогенных микроорганизмов привыкания к медикаментам в больничных условиях.
Чем больше инфекция подвергается воздействию таких препаратов – тем быстрее она вырабатывает устойчивость к ним. - Сухой.
В таких случаях патологические процессы развиваются на фоне развития синдрома сухого глаза, когда ткани слизистой и роговицы не увлажняются должным образом и теряют естественную защиту от инфекции. - Хламидийный.
Заболевание может передаваться половым путем (в большинстве случаев – во время орального секса).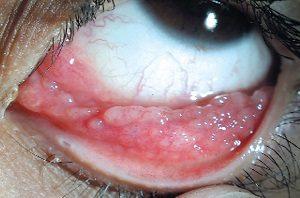 И может являться как самостоятельной патологией, так и проявляться в качестве вторичной патологии при поражениях мочеполовой системы хламидиями.
И может являться как самостоятельной патологией, так и проявляться в качестве вторичной патологии при поражениях мочеполовой системы хламидиями. - Паразитарный.
Переносчиками этой формы являются гельминты и клещи. - Атопический.
Возникает при переохлаждениях тканей органов зрения и век и считается офтальмологическим и дерматологическим заболеванием.
При этом многие специалисты относят такой вид к аллергическим реакциям, объясняя их происхождение активизацией характерных аллергических процессов под действием холода.
Возможно и проявление исключительно аллергической формы.
Когда возбудителем воспалительных процессов служат различные аллергены-раздражители. - Химический.
Болезнь исключительно внешней этиологии.
Возникающая при поражении тканей глаз различными химически активными веществами. - Кератоконъюнктивит Тайджесона.
 Подвид вирусной или аллергической формы, которая локализуется точечно и ее проявления можно заметить только во время диагностического осмотра с применением особого освещения.
Подвид вирусной или аллергической формы, которая локализуется точечно и ее проявления можно заметить только во время диагностического осмотра с применением особого освещения. - Герпетический.
Имеет идентичные симптомы обычного конъюнктивита и развивается при активизации в организме человека вируса герпеса первого и/или второго типов. - Туберкулезный (или туберкулезно-аллергический).
Органы зрения поражаются туберкулезной палочкой и заболевание является вторичным, развиваясь на фоне туберкулеза в активной форме.
Как проводится диагностика?
В таких случаях назначается комплексное обследование, которое состоит из следующих основных процедур:
- общий анализ мочи и крови;
- при подозрении на туберкулезную форму – рентгенография грудной клетки;
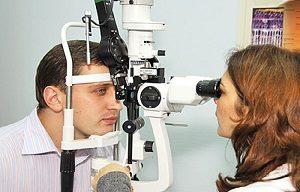 визометрия (определение четкости зрения);
визометрия (определение четкости зрения);- взятие соскоба с конъюнктивы;
- осмотр глазных структур с применением щелевой лампы (биомикроскопия);
- исследование слезной жидкости на присутствие патогенных микроорганизмов в ней;
- обследование с окрашиванием глазных структур флюоресцирующим составом;
- периметрия (определение границ поля зрения).
Симптомы
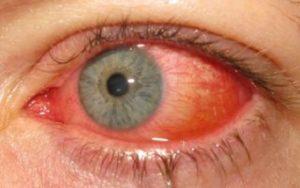
- отечность роговицы и слизистой;
- зуд и жжение в глазах;
- появление густых или жидких слизистых выделений с примесями гноя;
- ощущение присутствия инородных тел или песка в глазах;
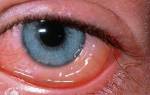
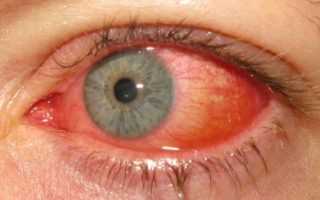
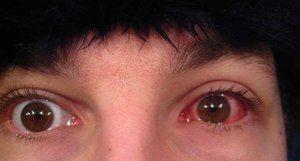
 покраснение глаз;
покраснение глаз;- светобоязнь и усиленное отделение слезной жидкости;
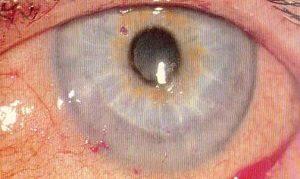
- разрыхление структуры ткани роговицы.
Возможно проявление дополнительных симптомов, характерных для той или иной формы заболевания:
- при сухой форме в тканях роговицы формируются нитеобразные тела длиной до 5 миллиметров, появляется синдром сухого глаза или усиливаются его симптомы.
Если заболевание уже есть. - при хламидийной форме под поверхностью слизистой во время обследования наблюдаются образования в виде сгустков (инфильтратов);
- для эпидемиологической формы характерно помутнение роговой оболочки, более выражено покраснение белков, слезотечение и жжение;
- при туберкулезной и аллергической формах в пораженных тканях могут образовываться различимые невооруженным глазом узелки;
- грибковой форме свойственно образование на белках глаз и на роговице белесого налета, который легко отделяется;
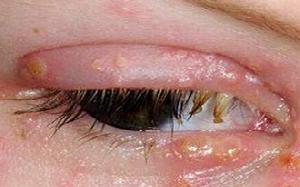 герпетическая форма отличается наиболее болезненными ощущениями и образованием на конъюнктиве и роговице небольших многочисленных гнойных пузырьков, которые со временем сами вскрываются.
герпетическая форма отличается наиболее болезненными ощущениями и образованием на конъюнктиве и роговице небольших многочисленных гнойных пузырьков, которые со временем сами вскрываются.
Если кератоконъюнктивит возник вследствие травм и после перенесенных операций – страдает в первую очередь роговица.
Причины
Причинами болезни могут быть многочисленные внешние и внутренние факторы:
- ревматоидный артрит;
- различные офтальмологические вирусные, грибковые и бактериальные заболевания;
- попадание в организм паразитов и их активное распространение;
- красная волчанка;
- длительное лечение кортикостероидными препаратами;
 авитаминоз или напротив – избыток витаминов в организме;
авитаминоз или напротив – избыток витаминов в организме;- попадание на поверхность глаз инородных тел.
Вне зависимости от типа возбудителя чаще всего причиной его попадания на конъюнктиву является несоблюдение правил гигиены.
Даже мимолетные прикосновения к глазам грязными руками могут привести к занесению инфекции.
А отсутствие дальнейшего лечения при появлении первых симптомов инфекционных процессов приводит к развитию кератоконъюнктивита.
Особенности лечения в зависимости от вида
- При сухой форме использование антибактериальных капель – вторичная мера, позволяющая предупредить развитие присоединенных болезней бактериального типа.
Основа терапии – восстановление защитного слезного слоя.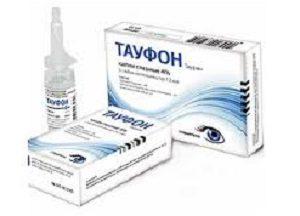 И для этого назначаются препараты-лубриканты в виде мазей или капель (тауфон, актовегин), а также увлажняющие растворы категории «искусственная слеза».
И для этого назначаются препараты-лубриканты в виде мазей или капель (тауфон, актовегин), а также увлажняющие растворы категории «искусственная слеза». - При туберкулезной форме хорошо помогают стероидные средства (гидрокортизон), раствор димедрола, преднизолон.
Если при запущенной форме туберкулеза ткани роговой оболочки подвергаются деформации – может быть выполнена кератопластика. - Аллергический тип болезни требует выявления аллергена и исключения контактов с ним.
После этого назначается противоаллергическая терапия с применением таких препаратов.
Как супрсатин, тавегил, а при сильных отечностях для их устранения можно применять препарат тобрадекс. - Аденовирусный и эпидемический кератоконъюнктивит лечат с помощью препаратов зовиракс, полудан, кетотифен, пирогенал, офтальмоферон, реаферон, максидекс.
Для профилактики и укрепления организма может быть назначен курс витамина А.  Для лечения хламидийной формы используют тетрациклиновую и эритромициновую мази, ципрофлоксацин, офлоксацин.
Для лечения хламидийной формы используют тетрациклиновую и эритромициновую мази, ципрофлоксацин, офлоксацин.
Для снятия воспалений одноврменно с такими препаратами можно закапывать индометацин и дексаметазон.- Терапия герпетического кератокнъюнктивита предполагает использование бонафтона, зовиракса, ацикловира или виролекса (в форме мазей).
Как и при любом другом вирусном поражении в таких случаях важно стимулировать работу иммунитета.
Для этого рекомендуется принимать препараты на основе интерферона или эффективный иммуномодулятор полиоксидоний.
Бывает так, что такое медикаментозное лечение не дает положительных результатов или оказывается малоэффективным.
 Если это становится очевидным – дальнейшее лечение продолжать не стоит: требуется хирургическое вмешательство.
Если это становится очевидным – дальнейшее лечение продолжать не стоит: требуется хирургическое вмешательство.
Особенно это касается случаев, когда роговая оболочка начинает претерпевать необратимые трансформации, а зрение пациента быстро снижается.
Возможные осложнения и последствия
- помутнение роговицы, переходящее в образование бельма на одном или на обоих глазах;
- частичная или полная слепота необратимого характера;
- развитие отита;
- образование на конъюнктиве и роговице рубцовой ткани;
- ухудшение зрения.
Полезное видео
Из данного видео вы узнаете, что делать, если не проходит конъюнктивит и кератит:
Кератоконъюнктивит не может пройти сам по себе или при лечении с использование народных средств или медикаментозных препаратов, не одобренных офтальмологом.
При подозрении на такое заболевание необходимо как можно быстрее посетить специалиста.
Это поможет максимально быстро избавиться от болезни, но в худшем случае терапия может быть тяжелой и длительной (до нескольких месяцев).