апреля 20, 2014  Максим
Максим
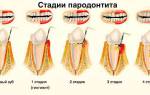
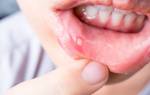
Контактный аллергический хейлит развивается в результате сенсибилизации красной каймы губ, реже слизистой оболочки и кожи губ к химическим веществам (косметическиесредства, зубная паста или элексиры). Абсолютное большинство больных аллергическим контактным хейлитом составляют женщины в возрасте от 20 до 60 лет. Это заболевание может иметь профессиональный характер.
Этиология и патогенез контактного аллергического хейлита
Контактный аллергический хейлит является классическим проявлением аллергической реакции замедленного типа. В настоящее время существует предположение, что низкомолекулярные химические вещества проникают в ткани в местах мелких травм, всасываются и вступают в связь с жирами, соединяются с функциональными структурами клетки, после чего аллерген появляется в крови. Чаще всего причиной развития аллергических контактных хейлитов являются губные помады, в частности входящие в них флюоресцирующие вещества, а также эозин, родамин и др. Причиной контактных хейлитов могут быть пластмасса зубных протезов, ароматические вещества, входящие в состав зубных порошков и паст, пластмассовые мундштуки духовых инструментов.
Период развития сенсибилизации чрезвычайно вариабилен (от 5—7 дней до нескольких месяцев и лет) и зависит от предрасположенности к аллергическим реакциям, аллергической реактивности, состояния нервной, эндокринной и других систем организма. Постановка кожных проб с предполагаемым аллергеном на коже у больных аллергическим контактным хейлитом далеко не всегда дает положительные результаты.
Клиническая картина контактного аллергического хейлита
Обычно процесс локализуется на красной кайме губ, иногда он незначительно распространяется на кожу губ. Реже встречается поражение слизистой оболочки полости рта. Возможно изолированное поражение слизистой оболочки губ. На месте контакта с аллергеном развивается довольно резко ограниченная эритема и небольшое шелушение. При длительном течении заболевания красная кайма губ становится сухой, на ней появляются поперечные мелкие бороздки и трещины. У ряда больных заболевание протекает с выраженной островоспалительной реакцией, на фоне которой могут появляться мелкие пузырьки, быстро вскрывающиеся и образующие ограниченные мокнущие участки. Больные жалуются на зуд и жжение губ.
Дифференциальная диагностика контактного аллергического хейлита
Аллергический контактный хейлит, особенно при выраженном шелушении губ, следует отличать от сухой формы эксфолиативного хейлита, при котором поражение локализуется строго от линии Клейна до середины красной каймы губ, никогда не захватывает всю поверхность красной каймы или кожу губ. При сухой форме эксфолиативного хейлита всегда отсутствует эритема, обязательная для аллергического контактного хейлита.
Аллергический контактный хейлит может иметь сходство с сухой формой актинического хейлита. Поскольку некоторые вещества, входящие в состав губных помад, обладают фотосенсибилизирующим действием, то анамнез заболевания может привести к установлению ошибочного диагноза.
Атопический хейлит отличается от аллергического контактного хейлита инфильтрацией (лихенизацией) красной каймы губ и окружающей кожи, особенно выраженной в углах рта, а также длительностью течения болезни. Прогноз благоприятный.
Лечение контактного аллергического хейлита
Общее лечение аллергического хейлита:
1) устранение причины, вызвавшей заболевание;
2) десенсибилизирующая терапия — фенкарол, супрастин, пипольфен, димедрол по 1 таблетке 2 раза в день в течение 1,5— 3 недель, в зависимости от тяжести заболевания;
3) поливитамины с микроэлементами — супрадин, юникап-М и др.; пантотенат кальция (витамин В5) по 0,1 г 3 раза в день, в течение 2—3 недель;
4) сосудистые препараты (танакан, кавинтон, стугерон) в течение 1 — 1,5 мес.
5) препараты кальция в течение 1 мес.;
6) хлористый кальций 10% раствор по 10 мл внутривенно ежедневно, на курс 10 инъекций;
7) гистаглобулин по 2 мл 2 раза в неделю подкожно или внутримышечно, на курс 6—8 инъекций;
8) седативные средства и транквилизаторы в течение 1 — 2 мес.;
9) тиосульфат натрия 30% раствор по 10 мл внутривенно ежедневно, на курс 10—20 инъекций;
10) в тяжелых случаях назначаются кортикостероидные препараты: по 10—20 мг в сутки в течение 2—4 недель предни-золона и по 1,5—3 мг дексаметазона в течение 2—4 недель.
Местное лечение аллергического хейлита:
1) аппликации кортикостероидных мазей (преднизолон, преднизон, гидрокортизон, кортизон, фторокорт, флуцинар, локакортен, синалар, дермозолон) 6—8 раз в день по 20 мин на слизистую оболочку и кожу вокруг губ;
2) синтомициновая эмульсия 5% в виде аппликаций, 3— 4 раза в день;
3) аппликации солкосерил адгезивной пасты 3—4 раза в день;
4) лучи Букки.
Добавить комментарий
легко и быстро найдите что искали посмотрите Последние статьи посмотрите Популярные статьи
- Стоматологические боры, применяемые для препарирования кариозных полостей
Просмотров: 109732
- Местные осложнения, возникающие после удаления зуба
Просмотров: 88978
- Препарирование полостей I класса по Блеку
Просмотров: 86619
- Препарирование полостей II класса по Блеку
Просмотров: 84151
- Методы определения жевательной эффективности
Просмотров: 80774
- Мандибулярная анестезия
Просмотров: 77721
- Острый гнойный периостит челюсти
Просмотров: 75039
- Эргономика в стоматологии
Просмотров: 70344
Содержание
Что такое аллергический и атопический дерматит?
Стоит отметить, что и аллергический, и атопический дерматиты представляют собой разновидности одного заболевания аллергической природы – острого воспалительного поражения кожи, возникающего вследствие воздействия на организм определенных раздражителей (аллергенов). При этом аллергический дерматит связан исключительно с влиянием аллергенов.
Атопический дерматит характеризуется более сложной, к тому же хронической формой развития (незрелый желудочно-кишечный тракт младенца не может переработать некоторые вещества, которые становятся для детского организма антигенами и провоцируют выработку в нем антител), причем обусловленной генетически.
Причина возникновения дерматита может быть одной (как в случае с аллергическим дерматитом), либо многофакторной, зависящей от различных провоцирующих факторов (как в случае с атопическим дерматитом). Причиной возникновения аллергических дерматитов могут служить внутренние и внешние факторы. Группу внутренних факторов составляют аллергены, которые человек вдыхает, либо употребляет вместе с питьем и пищей (включая медикаменты). Внешние факторы часто влияют непосредственно на кожные покровы в виде:
- химического воздействия (обычно в качестве стиральных порошков, красителей, стабилизаторов и ароматизаторов, добавок в косметику и парфюмерию, материалов бижутерии, акрилатов);
- физического воздействия (обычно в виде холода или тепла);
- биологического воздействия (обычно в виде грибов, бактерий и вирусов).
Развитие первых признаков атопического дерматита, как правило, наблюдается у детей в возрасте 2-6 месяцев (75% от количества всех заболевших), но к 4 годам заболевание часто проходит самостоятельно. Гораздо реже заболевание проявляется до 5-летнего возраста и старше. По статистике, данный вид дерматита более характерен для мальчиков.
Признаки развития аллергического дерматита могут наблюдаться и у детей (от 2 месяцев до 18 лет), и у взрослых. Для последних часто свойственно проявление заболевания вследствие воздействия профессиональной сферы деятельности (например, у медиков, косметологов, парикмахеров, строителей и др.).
Какова симптоматика аллергического и атопического дерматита
Выраженность симптоматики дерматитов аллергического происхождения часто бывает напрямую связана с:
- возрастом больного (чем он меньше, тем ярче проявления дерматита);
- длительностью воздействия на человека аллергена;
- текущим состоянием иммунитета человека.
Как правило, проявления дерматитов, имеющих аллергическую природу возникновения, локализуются:
- на лице (наиболее типично для женщин);
- в естественных кожных складках;
- на наружных поверхностях рук и ног.
| Атопический дерматит | Аллергический дерматит |
|---|---|
| Обострения наблюдаются на фоне стрессов, переутомления, приема алкоголя, курения, неправильного питания, контакта с провоцирующими химическими веществами. | |
Проявляется:
|
Проявляется:
В тяжелых случаях (особенно при синдроме Лайелла) заболевание может сопровождаться:
|
Чем опасен аллергический и атопический дерматит?
При наличии у больного дерматита аллергической природы всегда существует риск развития:
| при атопическом дерматите | при аллергическом дерматите |
|
|
Какова диагностика аллергического и атопического дерматита?
Диагностирование аллергического и атопического дерматита обычно проводится опытным аллергологом-иммунологом. При необходимости проводятся консультации со смежными специалистами (дерматологом, гастроэнтерологом).
Обычно аллергический и атопический дерматит может диагностироваться на основании:
- первичного осмотра и подробного сбора анамнеза (особенно о наличии аллергий у родителей больного);
- исследования уровня иммуноглобулинов групп G, M и A;
- микробиологического исследования;
- лабораторного исследования крови;
- проведения скарификационных проб;
- прик-тестов.
Лечение аллергического и атопического дерматита
Эффективная терапия аллергического и атопического дерматита назначается доктором индивидуально, исходя из формы заболевания и особенностей здоровья пациента. Обычно она состоит из исключения контакта больного с аллергеном, а также:
- комплексной медикаментозной терапии (которая может включать в себя антигистаминные, витаминные, седативные, мембраностабилизирующие и седативные препараты, а также пробиотики);
- лазеротерапии;
- применения ИК-излучения;
- диетотерапии;
- коррекции иммунных нарушений.
Профилактика аллергического и атопического дерматита
В качестве профилактических мер по предупреждению аллергического и атопического дерматита можно рекомендовать:
- исключение контакта с аллергеном;
- укрепление иммунитета и ведение здорового образа жизни;
- тщательное соблюдение гигиены;
- использование гипоаллергенной косметики и парфюмерии;
- применение при необходимости защитных средств (в виде масок и перчаток);
- соблюдение диеты.
Вас или Ваших близких беспокоит покраснение кожи и зудящие высыпания предположительно аллергического характера? Опытные специалисты медицинского центра «Шифа» всегда готовы установить точную причину Вашего недомогания и назначить эффективное лечение, которое полностью вернет Вам уверенность в себе!
Услуги
-
Прививка от клещевого энцефалита
-
Кинезиология
-
Прием кардиолога
ВСЕ УСЛУГИ
Полезные статьи
-
Скажем выпадению волос – нет!
-
Роскошная гладкость вашей кожи
-
Профессиональный пилинг
ВСЕ СТАТЬИ
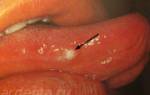
Синдром аллергии ротовой полости (САРП), также известен как аллергический синдром на пыльцу и пищу (АСПП), является относительно распространенной аллергической / гиперчувствительной реакцией на фрукты, специи, орехи и овощи, и тесно связан с аллергической реактивностью, собственно на пыльцу. Наиболее распространенным проявлением этого аллергического состояния являются зуд губ, горла, десен, рта и/или языка.
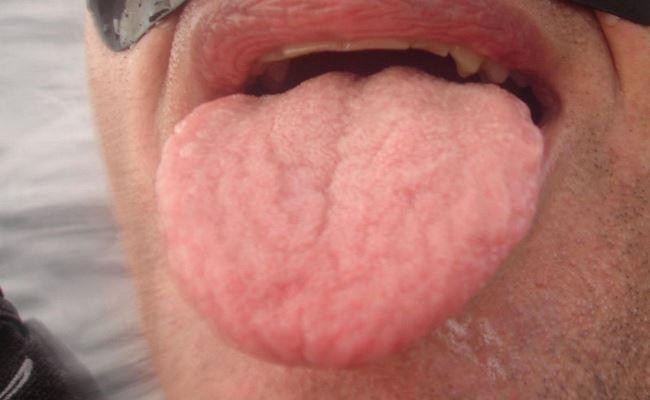
Стоматологи могут заподозрить САРП при осмотре пациентов, которые обращаются за помощью с жалобами на воспаление структур полости рта сразу после употребления определенных фруктов, специй, орехов и овощей. САРП не является простой аллергической реакцией на пищу, поскольку предусматривает предварительную сенсибилизацию к перекрестному реагенту, обычно к пыльце, а не непосредственно к определенному пищевому белку. Данная патология отмечается у 15-70% пациентов с аллергическим ринитом на пыльцу и чаще наблюдается у детей, чем у взрослых. Распространённость же аллергического ринита / сенной лихорадки, вызванных действием пыльцы, составляет от 10% до 30%. Несмотря на то, что САРП имеет преимущественно доброкачественное течение, некоторые клиницисты сообщают о возможности развития более серьёзных симптомов поражения, которые включают ангионевротический отек, бронхиальную астму, крапивницу и анафилаксию. Известно, что подобные осложнения развиваются из-за IgE-опосредованной дегрануляции тучных клеток. Симптомы обычно прогрессируют на протяжении нескольких минут после приема пищи. Интересно, что тщательное приготовление пищи, которая вызывает симптомы САПР, может способствовать полному устранению реактивных симптомов. Поскольку основным симптомом является зуд в ротовой полости, многие пациенты могут обратиться за первой помощью именно к врачу-стоматологу. САРП, как I тип реакции немедленной гиперчувствительности, может развиться сразу после приема провоцирующих фруктов, овощей, специй или орехов. Учитывая наличие определенных пищеварительных ферментов в слюне, первоначальный этап пищеварения проходит именно в ротовой полости и ротоглотке, где, собственно, и начинается также высвобождение проблемных антигенов.
Caliskaner и соавторы исследовали факторы риска развития САРП у пациентов с сезонным аллергическим ринитом / сенной лихорадкой. Исследователи сообщили, что САРП чаще отмечается у женщин, а также обнаружили связь данного нарушения с параметрами возраста и наличием астмы. В исследовании принимали участие 111 пациентов (78 мужчин и 33 женщин), страдающих от сезонного аллергического ринита, из которых у 16 (14,4%) был диагностирован САРП. У пациентов с сезонным аллергическим ринитом исследователи диагностировали следующие симптомы патологии: заложенность носа, насморк, зуд в носу, чихание, постназальный синдром и расстройства обоняния. Кроме того, у некоторых пациентов также были диагностированы и такие признаки поражения, как головная боль, зуд в области неба, глотки, глаз, слезотечение, ощущение жжения и покраснение глаз, зуд в слуховых проходах и заложенность ушей. Чтобы подтвердить факт наличия атопии, всем пациентам было проведено прик-тестирование с распространенными аллергенами, включая аллергены пыльевых клещей, травы, плесени, сорняков, перья и перхоти. Пациенты в исследуемой выборке, у которых были отмечены симптомы САРП, также были протестированы на реакцию к аллергенам свежих фруктов и овощей. Результаты проведенных исследований указывали на то, что только симптом назального зуба был ассоциирован именно с патологией САРП.
Matsson и Möller сообщили о развитии вторичных симптомов гингивита и риноконьюктивита на пыльцу березы у детей. Они исследовали 34 детей в возрасте от 8 до 17 лет с риноконъюнктивитом на пыльцу берёзы и сравнили полученные результаты с теми, которые были зарегистрированы у здоровых детей. Дети с атопической реакцией на пыльцу березы характеризовались повышенным риском развития гингивита во время сезона цветения по сравнению с детьми из здоровой контрольной группы. Ausukua и коллеги также сообщили, что в очень редких случаях анафилаксия также может быть интерпретирована как сложная форма критического развития САРП.
Этиология и история
САРП относится к категории нарушений, классифицированных как «побочные реакции на пищевые продукты»; он представляет собой отдельную нозологию и не аналогичен понятию «пищевая аллергия», которая может быть опосредована реакцией антител IgE или контактной формой взаимодействия. Все IgE-опосредованные пищевые аллергии относятся к категории непосредственной желудочно-кишечной гиперчувствительности и включают реакции гиперчувствительности I типа, как анафилаксия и САРП. САРП является IgE-опосредованной реакцией гиперчувствительности I типа к пыльце, связанной с последующей перекрестной реактивностью к пищевым аллергенам. Реакция развивается против специфических белков и включает выработку специфических антител IgE. В ходе развития САРП эти специфические аллергенные белки превращаются в «паналлергены», и антитела IgE начинают реагировать как на специфические антигены пыльцы, так и на неспецифические растительные аллергены. Обычно САРП не проявляется у пациентов без имеющейся предварительно чувствительности к пыльце. Эти растительные паналлергены, которые входят в состав овощей, участвуют в механизмах защиты растений от действия бактерий, паразитов и грибов, наиболее распространенными из которых являются Bet v 1, профили и белки транспорта липидов. Перекрёстная реактивность может быть обоснована наличием совместных эпитопов как в структуре пыльцы, так и в структуре пищевых аллергенов. ТО есть специфичные IgE-антитела, которые нацелены на идентификацию антигенов пыльцы, могут распознавать и пищевые аллергены, которые имеют те же эпитопы. Комплексы аллерген-IgE связываются с поверхностью тучных клеток (и базофилов), что вызывает высвобождение гистамина, что приводит к развитию симптоматики САРП.
Bohle и соавторы проводили оценку действия основных аллергенов после приготовления пищи с точки зрения развития симптоматики и реакций, опосредованных IgE и Т-клетками в условиях in vitrо и in vivo. Они сообщили, что в условиях in vivo после приготовления пищи аллергены не провоцировали развития симптомов САРП, хотя в некоторых случаях отмечалось ухудшение признаков атопической экземы. В условиях in vitro исследователи сообщили об утрате способности связывать IgE и индуцировать высвобождение медиаторов. Наиболее распространенным аллергеном, вызывающим САРП, является пыльца березы, которая также ассоциирована с аллергенами в таких фруктах, как киви, яблоко, груша, слива, персик, дыня, авокадо, помидоры и вишня, и аллергенами в таких растениях, как сельдерей, чечевица и горох, орех, фундук, грецкий орех и миндаль.
К другим проблемным пыльцевым субстанциям, которые могут вызвать развитие САРП, относятся обыкновенные сорняки, травы, амброзия, полынь и париетария. Kondo и Urisu сообщили о наличие определенного противотечения в отношении определения САРП, который Almot и коллеги в 1987 году описали как как разновидность аллергической симптоматики, вызванной продуктами, ассоциированными с положительным кожными аллергическими реакциями, а также признаками поражения слизистых. При этом Almot не связывал развитие САРП с перекрёстным действием пыльцы. В 1988 году Ortolani и соавторы модифицировали определение САРП и начали работать над изучением связи данного нарушения с аллергическим действием пыльцу березы. Valenta, Kraft и Ma определяли САРП как аллергический синдром на пыльцу и пищу, дабы избежать путаницы между САРП и другими пищевыми аллергиями. В конце концов САРП была классифицирована как пищевая аллергия 2 класса (ассоциирована с перекрестной реактивностью на пыльцевой антиген), которая отличалась от пищевой аллергией 1 класса (вызванной прямой кишечной сенсибилизацией). Хотя САПР, по сути, не является синдромальным состоянием, все же такая терминология используется для описания данного поражения в нынешнее время.
Диагностика
Наличие САРП следует подозревать у пациентов с аллергией на пыльцу в анамнезе, у которых отмечались признаки покалывания или зуда в области ротовой полости сразу же после употребления в пищу свежих фруктов, овощей или орехов. Дальнейшее подтверждение наличия САРП может быть получено, если пациент утверждает, что симптомы аллергического поражения не развивались после употребления той же пищи, но уже в приготовленном виде. САРП-ассоциированные симптомы включают развитие ощущений покалывания, раздражения, жжения и / или отека ротоглотки, губ, языка и неба. Максимальный срок активной симптоматики не превышает 1 часа. Обычно признаки поражения не являются серьёзными, хотя у некоторых пациентов могут развиваться острые локализированные и системные реакции, включающие тошноту, рвоту, боли в животе, диарею, экзему, астму, крапивницу и отек гортани и, что еще менее вероятно, анафилактический шок.
Процесс диагностики может быть максимально объективизирован при применении строго контролируемых двойных слепых проб с плацебо. Для этой процедуры важно использовать только свежие овощи, вкус которых довольно сложно замаскировать при применении плацебо-аналогов. В диагностике также могут помочь прик-тесты на определение реакции на пыльцу или определенные пищевые антигены. Дополнительно могут проводиться общий анализ крови, определение количества IgE и сывороточных антител IgE. Проблематика проведений подобных манипуляций связана с некоторыми сложностями интерпретации полученных результатов, дополнительными расходами и риском получения ложноположительных результатов. Дифференциальную диагностику САРП следует проводить с вирусными поражениями полости рта, рецидивирующими афтами, мультиформной эритемой, ожогами и контактной аллергией на другие вещества. Лечение тяжелых проявлений САРП по типу анафилаксии проводиться так же, как и других анафилактических реакций, хотя следует учитывать, что случаи тяжелых форм САРП являются крайне редкими и до сих пора пока не описаны в литературе.
Серия клинических случаев
Пять пациентов были направлены в стоматологическую клинику к врачу-пародонтологу с наличием в анамнезе симптомов, которые потенциально могли быть связаны с САРП. У всех пяти пациентов отмечался сезонный аллергический ринит, и все они сообщили, что после приема в пищу приготовленных продуктов, подобных признаков аллергических поражений у них не отмечалось. Возраст пациентов варьировал от 32 лет до 61 года, а первые симптомы были ими отмечены в период от 12 лет до 41 года (все, кроме одного пациента, помнили только приблизительное время появления первых симптомов: 12 лет, 23 года, 24 года, 40 лет, 41 год). Возраст пациентов, при котором начали проявляться первые симптомы, у данной выборки субъектов был значительно выше тех показателей, которые ранее сообщались в литературе. У всех пациентов САРП проявлялся зудом и ощущениями жжения и покалывания в области языка, которые были связаны с приёмом в пищу яблок, орехов, авокадо, киви и других фруктов. Поскольку САРП является доброкачественным состоянием, эти пациенты не были направлены на аллергологическое обследование. Мы также не проводили никаких дополнительных лабораторных исследований, поскольку, исходя из данных анамнеза, у больных можно было с большой уверенностью предположить наличие САРП. Основными диагностическими критериями для постановки диагноза были: наличие сезонных аллергий, развитие зуда полости рта при отсутствии других клинических симптомов и отсутствие каких-либо симптомов при приеме приготовленной пищи.
Лечение
Избежание приема в пищу продуктов, провоцирующих развитие САРП, является первоначальным этапом лечения. Кроме того, в дальнейшем пациентов следует направить на обследование к аллергологу для того, чтобы оценить риск развития более сложных атопических реакций.
Больным также может быть назначена специфическая иммунотерапия от антигенов пыльцы. Есть неподтверждённые факты того, что со временем у пациентов с САРП может развиваться повышенная толерантность к пищевым продуктам, которые ранее вызывали развитие симптомов. Однако данная информация требует тщательной проверки. Учитывая, что много пищевых антигенов в структуре фруктов и овощей являются нестабильными (термолабильными), тщательное приготовление пищи может помочь элиминировать симптомы САРП. В отдельных случаях врач может рассмотреть вопрос о необходимости назначения пациенту устройства для самостоятельного автоматического введения адреналина. Но все же, лучшее лечение – это профилактика, поэтому избежание приема пищи, провоцирующей развитие САРП, является лучшим методом терапии данного патологического состояния. Второй, не менее важный и эффективный подход – это приготовление пищи с определенным температурным режимом. И третий – направление пациентов с САРП на дополнительную диагностику к дерматологу, пульмонологу, аллергологу и иммунологу.
Заключение
Стоматологи должны быть ознакомлены с САРП, как с патологическим состоянием, которое развивается относительно часто и может проявляться симптомами поражения слизистой полости рта. Кроме того, учитывая специфику патогенеза САРП, стоматологи должны понимать необходимость направления пациента к определённым специалистам и информирования пациента о потребности избегания приема определенной пищи, ассоциированной с развитием аллергических симптомов.
Авторы: Heba Hussein, BDS, PhD Robert K. Mensah, DDS Ronald S. Brown, DDS, MS
Инструкция по применению
Состав
Активное вещество: экстракт аллергена из смеси пыльцы трав (ежа сборная, колосок душистый обыкновенный, плевел многолетний, мятлик луговой, тимофеевка луговая) в равных пропорциях 300 ИР*;
Вспомогательные вещества: микрокристаллическая целлюлоза 12,5 мг, кроскармеллоза натрия 2,5 мг, кремния диоксид коллоидный 0,5 мг, магния стеарат 0,7 мг, лактозы моногидрат до 100 мг.
*ИР – Индекс Реактивности – биологическая единица стандартизации.
Показания к применению
Аллергенспецифическая иммунотерапия (АСИТ) показана пациентам с аллергической реакцией 1 типа (IgE опосредованная), проявляющейся в виде ринита или риноконъюнктивита (средне-тяжелого или тяжелого течения), имеющим повышенную чувствительность к пыльце луговых трав (ежа сборная, колосок душистый обыкновенный, плевел многолетний, мятлик луговой, тимофеевка луговая), подтвержденную положительными результатами при кожном тестировании и/или повышенным содержанием специфического IgE.
Иммунотерапию можно проводить взрослым и детям с 5-летнего возраста.
Противопоказания
-
Повышенная чувствительность к любому из вспомогательных веществ, входящих в состав препарата;
-
неконтролируемая и/или тяжелая бронхиальная астма (объем форсированного выдоха менее 70%);
-
тяжелые иммунодефициты или аутоиммунные заболевания;
-
злокачественные новообразования;
-
воспалительные заболевания слизистой оболочки полости рта (эрозивно-язвенная форма красного плоского лишая, изъязвления слизистой оболочки полости рта, микозы слизистой оболочки полости рта);
-
наследственная непереносимость галактозы, лактазная недостаточность Лаппа, нарушение всасывания глюкозы и галактозы;
-
терапия бета-блокаторами.
Способ применения и дозы
Лечение препаратом ОРАЛЕЙР® должно быть прописано и начато врачом, имеющим соответствующую подготовку и опыт лечения аллергических заболеваний. В случае применения препарата в педиатрической практике врач должен иметь соответствующий опыт лечения детей.
Рекомендуется принимать первую таблетку ОРАЛЕЙР® под наблюдением врача для проведения мониторинга состояния пациента в течение 30 минут.
Дозы и схема лечения
Лечение состоит из двух этапов: начальная терапия (начиная с трех дней наращивания дозы) и поддерживающая терапия.
Начальная терапия соответствует первому месяцу лечения препаратом ОРАЛЕИР® 100 ИР и 300 ИР.
Схема приема препарата ОРАЛЕЙР® на начальном этапе:
Маленький блистер:
1 день – 1 таблетка 100 ИР
2 день – 2 таблетки 100 ИР
С 3 по 30 день принимают ежедневно по 1 таблетке препарата с активностью 300 ИР:
Большой блистер:
3 день – 1 таблетка 300 ИР
4 день – 1 таблетка 300 ИР
5 день – 1 таблетка 300 ИР
–
30 день – 1 таблетка 300 ИР
Со второго месяца переходят на этап поддерживающей терапии и принимают 1 таблетку препарата с активностью 300 ИР в день до конца сезона пыления.
Длительность лечения
Аллергенспецифическую иммунотерапию рекомендуется проводить вышеуказанными двухэтапными курсами (начиная за 4 месяца до предполагаемого сезона цветения и продолжая до окончания сезона цветения) в течение 3-5 лет.
Долгосрочное исследование показало, что после проведения АСИТ по рекомендуемой схеме в течение 3 лет подряд, эффект сохраняется в последующем сезоне при отсутствии лечения.
Если при проведении лечения улучшение не наступило в период первого сезона цветения, продолжать лечение не целесообразно.
Если пропуск в приеме препарата составляет менее 7 суток, можно продолжать лечение без изменений. При пропуске более 7 суток рекомендуется продолжать лечение под наблюдением врача.
Применение в детском возрасте
Безопасность и эффективность лечения у детей младше 5 лет не установлены.
Рекомендованные дозы препарата для детей старше 5 лет и подростков те же, что и для взрослых.
Способ применения
Таблетку следует поместить под язык и держать до полного растворения (в течение как минимум 1 минуты), затем проглотить.
Препарат рекомендуется принимать натощак в течение дня.
Условия хранения
Хранить при температуре не выше 25 °С. Хранить в недоступном для детей месте.
Срок годности
3 года. Не применять по истечении срока годности.
Особые указания
При хирургических операциях в полости рта, включая удаление зубов, следует прервать терапию до полного излечения (по крайне мере в течение 7 дней).
В случае развития тяжелых аллергических реакций врач может рекомендовать применение эпинефрина. При этом следует учесть, что у пациентов, принимающих трициклические антидепрессанты, ингибиторы моноаминоксидазы, возрастает риск побочных эффектов на введение эпинефрина вплоть до летального исхода.
Было сообщено о случаях возникновения эозинофильного эзофагита, связанного с сублингвальной иммунотерапией. Если при лечении препаратом ОРАЛЕЙР® возникают тяжелые или стойкие симптомы со стороны верхнего отдела пищеварительной системы, включающие нарушение глотания или боли в груди, терапию препаратом ОРАЛЕЙР® следует прервать и обратиться к врачу. Лечение может быть возобновлено только после консультации врача.
Описание
МИБП – аллерген.
Побочные действия
Возможные побочные реакции сгруппированы по системам и органам и по частоте возникновения: очень часто (≥1/10), часто (≥1/100 до <1>
Внутри каждой группы серьезные реакции приведены первыми.
Как любое лекарственное средство, ОРАЛЕЙР® может вызвать у некоторых пациентов побочные реакции.
Во время лечения могут возникать как местные, так и общие побочные реакции.
Реакции в месте применения (например, зуд во рту и раздражение в горле) обычно возникают в начале терапии, носят временный характер и со временем уменьшаются. Если у пациента возникают реакции в месте применения, то возможно проведение симптоматической терапии (например, антигистаминными препаратами).
Следует немедленно прекратить прием препарата и обратиться к врачу при появлении следующих симптомов: сильно выраженные симптомы в области горла или системные аллергические реакции (то есть быстрое развитие реакций на кожных покровах и/или слизистых оболочках, затрудненное дыхание, постоянные боли в животе, падение артериального давления и/или связанные с этим симптомы).
Лечение может быть возобновлено только после консультации врача.
Инфекционные заболевания: часто – назофарингит, ринит; нечасто – оральный герпес, отит.
Со стороны крови и лимфатической системы: нечасто – увеличение лимфатических узлов.
Со стороны иммунной системы: нечасто – гиперчувствительность, оральный аллергический синдром.
Нарушения психики: нечасто – депрессия.
Со стороны нервной системы: очень часто – головная боль; нечасто – изменение вкусовых ощущений, сонливость, головокружение; редко – тревожность.
Со стороны органа зрения: часто – зуд в глазах, конъюнктивит, слезотечение; нечасто – покраснение глаз, отек глаз, синдром “сухого глаза”.
Со стороны органа слуха и лабиринтные нарушения: часто – зуд ушей; нечасто – дискомфорт в области уха.
Со стороны сосудов: редко – покраснение.
Со стороны дыхательной системы, органов грудной клетки и средостения: очень часто раздражение в горле; часто – астма, аллергический ринит (заложенность носа, чихание, насморк, дискомфорт в носу), кашель, боль в области ротоглотки, отек глотки, заложенность носовых пазух, диспноэ, дисфония, сухость горла, волдыри в области ротоглотки, дискомфорт в области ротоглотки; нечасто – онемение в горле, чувство стеснения в горле, хрипы, отек гортани.
Нарушения со стороны желудочно-кишечного тракта: очень часто – зуд в полости рта; часто – боль в животе, диарея, рвота, отек ротовой полости, зуд языка, отек губ, парестезия полости рта, диспепсия, отек языка, оральная гипестезия, стоматит, зуд губ, дискомфорт в области рта, тошнота, синдром жжения рта, сухость слизистой оболочки полости рта, нарушение глотания; нечасто – боль в полости рта. гингивит, хейлит, гастрит, глоссит, увеличение слюнных желез, гастроэзофагеальный рефлюкс, нарушения в области языка (клинические признаки аллергической реакции в области языка, связанные с местным высвобождением гистамина), повышенное слюноотделение, язвенный стоматит, боль в области пищевода, отек мягкого неба, нарушения в области рта (клинические признаки аллергической реакции в области рта, связанные с местным высвобождением гистамина), боль при глотании, отрыжка.
Со стороны кожи и подкожных тканей: часто – крапивница, зуд, атопический дерматит; нечасто – отек Квинке, сыпь, акне; редко – отек лица.
Общие расстройства и нарушения в месте введения: часто – дискомфорт в области груди; нечасто – чувство стеснения в горле, астения, гриппоподобный синдром.
Лабораторные и инструментальные данные: редко – увеличение числа эозинофилов.
Травмы, интоксикации и осложнения манипуляций: редко – склонность к механическому повреждению кожи.
В клинических исследованиях с участием взрослых пациентов было выявлено сокращение числа побочных эффектов при лечении во второй и третий сезон цветения по сравнению с первым сезоном.
Побочные действия при применении у детей и подростков
Следующие побочные эффекты встречаются у детей и подростков чаще, чем у взрослых: очень часто – кашель, назофарингит, отек ротовой полости; часто – оральный аллергический синдром, хейлит, глоссит, чувство стеснения в горле, дискомфорт в области уха.
Кроме того, у детей и подростков были зарегистрированы следующие побочные реакции: часто – тонзиллит, бронхит; нечасто – боль в груди.
Дополнительные побочные эффекты, выявленные в процессе применения у детей, подростков и взрослых (пострегистрационный опыт применения, частота возникновения неизвестна): обострение астмы, системная аллергическая реакция, эозинофильный эзофагит.
Применение при беременности и кормлении грудью
Беременность
Данные о применении препарата ОРАЛЕЙР® во время беременности отсутствуют. Результаты исследований на животных не выявили прямых или опосредованных вредных воздействий на репродуктивную функцию.
Не следует начинать иммунотерапию во время беременности. Если беременность наступила во время лечения, терапия может быть продолжена только под тщательным наблюдением врача.
Грудное вскармливание
Данные о выделении активного вещества с грудным молоком отсутствуют. Тем не менее не рекомендуется начинать курс АСИТ в период грудного вскармливания. Так как системное воздействие активного вещества препарата ОРАЛЕЙР® на кормящую женщину незначительно, применение препарата ОРАЛЕЙР® в период грудного вскармливания возможно после оценки соотношения риска и пользы.
Взаимодействие
Результаты клинических исследований показали отсутствие лекарственного взаимодействия с препаратами для симптоматического лечения аллергии (антигистаминные препараты, стероиды).
Данные о возможном риске одновременного лечения препаратом ОРАЛЕЙР® и проведения иммунотерапии другими аллергенами отсутствуют.
Следует соблюдать осторожность при назначении и проведении специфической иммунотерапии пациентам, принимающим трициклические антидепрессанты и ингибиторы моноаминоксидазы, так как применение эпинефрина для купирования возможных аллергических реакций у таких пациентов может привести к опасным для жизни побочным действиям.
Клинический опыт одновременной вакцинации и лечения препаратом ОРАЛЕЙР® отсутствует. Вакцинацию можно проводить без перерыва лечения только после консультации с врачом.
Передозировка
О случаях передозировки препаратом ОРАЛЕЙР® не сообщалось.
В случае превышения предписанной дозировки препарата ОРАЛЕЙР® возрастает риск возникновения побочных реакций, включая тяжелые местные и системные реакции. В случае возникновения серьезных симптомов, таких как отек Квинке, затруднение глотания, затрудненное дыхание, изменение голоса, чувство стеснения в области шеи, следует немедленно обратиться к врачу.
Возникающие при превышении предписанной дозы побочные реакции требуют симптоматического лечения.
Форма выпуска
Таблетки подъязычные, 300 ИР.
Влияние на способность к вождению автотранспорта и управлению механизмами
Препарат не оказывает влияния на способность к управлению транспортными средствами и механизмами.