Лейкоплакия шейки матки (ЛШМ) — гинекологическое заболевание, которое характеризуется ороговением эпителиальных клеток шейки матки. В этиологии заболевания выделяют экзогенные (химические, травматические, инфекционные) и эндогенные (проблемы с иммунной системой, нарушения в гормональном гомеостазе) факторы. В большинстве случае появлению лейкоплакии шейки матки предшествовали различные воспаления матки и придатков. Кроме того, значительную роль в возникновении заболевания играют различные травматические и химические воздействия. В группе риска заболевания ЛШМ оказываются зачастую женщины с различными нарушениями менструального цикла, псевдоэрозиями шейки матки и заболеваниями половых органов.
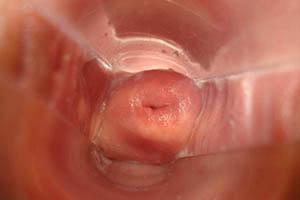
Формы лейкоплакии шейки матки
Выделяют две формы заболевания:
- Простая лейкоплакия шейки матки. Данная форма патологии причисляется к фоновым изменения — паракератозу или гиперкератозу. Во время диагностики обнаруживается ороговение и существенное утолщение слоев эпителия;.
- Пролиферативная форма. Характерными симптомами этой формы являются пролиферация и дифференцировка всех слоев шейки матки, а также появление новых атипичных структурных элементов. Врачи рассматривают эту форму патологии как предраковое состояние.
Профилактика лейкоплакии шейки матки
Профилактика лейкоплакии шейки маткиПредотвратить появление и усугубление заболевания вполне возможно. Для этого необходимо соблюдать ряд профилактических мер. В частности, следует своевременно лечить инфекционные и воспалительные процессы. А также эрозию шейки матки. Кроме того, стоит также исключить аборты, а также травмы матки во время проведения гинекологических операций и родов. Поскольку одним из симптомов заболевания может стать нарушение менструального цикла, женщинам с такой патологией необходимо наблюдаться у врача гинеколога-эндокринолога.
Большую роль в профилактике болезни играют регулярные гинекологические осмотры и вакцинация против ВПЧ. Определенные профилактические мероприятия следует соблюдать уже и после лечения. А именно, пациентка должна каждые полгода посещать процедуру кольпоскопии, а также сдавать анализы на ВПЧ и исследования мазка на онкоцитологию.
Прогноз при лейкоплакии шейки матки
Когда лейкоплакию шейки матки диагностируют у молодой нерожавшей женщины, выбираются щадящие методы лечения патологии, которые бы не стали причиной появления рубцов на шейке матки. А именно, в этом случае используют такие методы лечения, как лазерная вапоризация, химическая коагуляция, радиохирургическое лечение, криодеструкция. Если после лечения не возникни атипии, были устранены фоновые факторы, не была обнаружена папилломавирусной инфекция, то прогноз для здоровья пациентки оказывается благоприятным. Однако при сохранение первопричины патологии, возможно ее манифестное течение и даже переход в цервикальный рак. Поэтому очень важно наблюдаться у гинеколога, не пропуская осмотры раз в полгода.
Причины лейкоплакии шейки матки
Причины возникновения заболевания изучены не в полной мере. Тем не менее, можно выделить основные факторы, которые чаще всего вызывают данное патологическое состояние. В большинстве случае болезнь становится последствием травм или даже царапин шейки матки, инфекций. Что касается инфекций, то к ним относятся прежде всего следующие: уреаплазмоз, хламидиоз, микоплазмоз, трихомониаз, бактериальный вагиноз, гонорея, молочница. В редких случаях патология развивается на фоне рака или дисплазии шейки матки.
Симптомы лейкоплакии шейки матки
В подавляющем количестве случаев лейкоплакия шейки матки не проявляется совершенно никакими симптомами, поэтому обнаружить ее удается исключительно во время осмотра у врача-гинеколога. Тем не менее, если заболевание развивается на фоне инфекционной болезни, то могут проявляться различные симптомы, в том числе выделения из влагалища, боли во время секса, зуд половых органов. Кроме того, женщина обычно чувствует дискомфорт и неприятное жжение. Если заболевание распространилось и на вульву, возможен сильный зуд, что приводит к мелким ссадинам, царапинам и расчесам. В редких случаях могут появляться кровяные выделения сразу после полового акта.
Диагностика лейкоплакии шейки матки
Для диагностирования заболевания используют следующие методы:
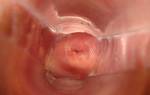
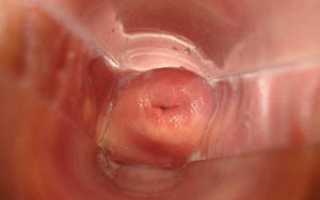
- Гинекологический осмотр с зеркалом. Именно во время него зачастую и обнаруживаются клинические проявления болезни. А именно, осмотр на кресле с помощью зеркал помогает обнаружить белесый налет в виде бляшек и пятен разного размера, которые принимают овальную форму, имеют выраженные контуры. Их поверхность может быть покрыта ороговевшим эпителием;
- Кольпоскопия. Эта методика применяется специального для того, чтобы детализировать сведения, полученные во время гинекологического осмотра. А именно, врач уточняет размеры и характер поражения шейки матки. Данная процедура позволяет увидеть белые бляшки, их точные и ровные контуры, отсутствие сеточки кровеносных сосудов. Кольпоскопия позволяет установить размер лейкоплакии шейки матки, который может варьироваться от одной точки до обширной зоны;
- Соскоб шейки матки. Позволяет обнаружить скопления эпителиальных клеток, которые имеют признаки гипер- или же паракератоза. Безъядерные ороговевшие чешуйки обычно указывают на гиперкератоз. При паракератозе обнаруживается усиление окраса и плотности цитоплазмы мелких клеток. Для более детальной диагностики врачи используют гистологическое исследование тканей экзорцервиса и ножевую биопсию шейки матки. Именно эти два исследования направлены на выявление предракового состояния. Чтобы исключить рак шейки матки применяют выскабливание цервикального канала;
- Клинико-лабораторные тесты. Назначаются микроскопические тесты, иммунологические и гормональные исследования, типирование ВПЧ и бактериологическое исследование мазка;
- В некоторых случаях пациенткам требуется консультация эндокринолога.
Лечение лейкоплакии шейки матки
Удаление лейкоплакии шейки матки предусматривает использование целого арсенала методик, самыми применяемыми из которых являются:
- криогенное воздействие;
- диатермокоагуляция;
- высокоинтенсивное лазерное излучение;
- медикаментозные методы.
Нередко ЛШМ развивается на фоне воспалительных процессов во влагалище или же в вульве.
Поэтому перед началом лечения необходимо устранить воспаление. Для этой цели применяются антибактериальные, противогрибковые, противохламидийные и противовирусные препараты. Во время лечения пациентка должна отказаться на 4-6 недель от половой жизни. Точный срок зависит от того, насколько быстро произойдет восстановление всех поврежденных тканей шейки матки.
Если вас интересует, как лечить лейкоплакию шейки матки, то обратите внимание, что зачастую данную патологию рассматривают как доброкачественный процесс. Однако стоит здесь отметить, что появление во время исследования атипичных клеток может свидетельствовать все же о предраковом процессе. Окончательное заключение врач сможет дать только после проведения биопсии. Поэтому настоятельно рекомендуем подобрать на нашем сайте клинику и записаться на диагностическое обследование, чтобы можно было определиться со схемой лечения.
Химические коагулянты
В этой группе препаратов для лечения патологии в первую очередь выделяют солковагин, состоящий из смеси неорганических и органических кислот. Этот препарат оказывает коагулирующее воздействие на эпителий. При этом глубина его проникновения в ткани может достигать 2,5 миллиметра. Лечение данным препаратом совершенно безболезненно, а эффективность его применения составляет около 73%.
Диатермокоагуляция
Это самый распространенный и наиболее часто применяемый метод избавления от патологии. Однако клинические исследования показывают, что, к сожалению, метод далеко не всегда дает положительные результаты. Более того, он может вызвать ряд побочных эффектов:
- эндометриоз;
- обострение воспаления придатков матки;
- болевой синдром;
- нарушение менструаций;
- рецидив заболевания.
Криотерапия
Данная методика лечения считается сегодня одной из самых эффективных, что совершенно неудивительно. Она предполагает воздействие на патологические участки тканей интенсивным лазером, что приводит к их некрозу. Осуществляется процедура контактно, за один раз и довольно быстро — всего за 2-5 минут. Достоинства криотерапии бесспорны: безболезненность процедуры и проведение ее в амбулаторных условиях. Однако есть у данной методики и свои недостатки — возможен рецидив заболевания, в особенности при нарушении менструального цикла.
Лазеркоагуляция
Высокоэффективная методика, позволяющая безболезненно, бесконтактно, бескровно и асептично провести коагуляцию патологических участков тканей. При этом на поверхности тканей образовывается тонкая пленка, которая препятствует проникновению инфекций. Данную методику можно применять даже для лечения обширного поражения тканей матки и влагалища. В этом случае сначала проводится лазерная коагуляция шейки матки, после чего непосредственно само удаление эпителия.
Стоит также отметить, что в некоторых случаях не удается обойтись без хирургического вмешательства. А именно, операция понадобится, если наблюдается деформация шейки матки. Для лечения патологии в таком случае применяют ножевую, а также лазерную конизации, реконструктивно-пластическую операцию, конусовидную или клиновидную ампутацию шейки матки.
Конечно, сегодня медицина предлагает большой выбор методик лечения лейкоплакии шейки матки. Тем не менее, к выбору определенного метода, который подойдет именно в данной ситуации, необходимо подходить очень внимательно. К тому же, следует знать, что ни один из методов лечения патологии не совершенен, поэтому во многих случаях приходится использовать комбинированное лечение.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
Лейкоплакия шейки матки – это доброкачественное заболевание, при развитии которого происходит увеличение толщины и ороговение плоского эпителия. У большинства женщин оно протекает бессимптомно, не вызывая боли или других неприятных ощущений. Поэтому заболевание обнаруживают в основном на профилактических осмотрах. При распространении лейкоплакии у женщины могут появиться обильные белые выделения и боль во время полового акта, но эти симптомы встречаются и при других заболеваниях.
Что такое лейкоплакия шейки матки
Ороговение клеток кожи – это физиологический процесс, который развивается под воздействием окружающей среды. Ороговевшие клетки утолщаются и становятся более упругими. Они защищают нижние слои кожи от повреждений, проникновения инфекций и пересыхания. Чаще всего ороговение клеток происходит на руках и ступнях.
Ороговение клеток слизистых оболочек не является нормальным процессом, в частности лейкоплакия шейки матки – это ороговение эпителиальных клеток ее слизистой оболочки. Ороговевшие клетки утолщаются и меняют свою структуру, и на их месте постепенно появляются роговые чешуйки. В результате на влагалищной стороне шейки матки образуются белесые участки, которые врач может увидеть во время гинекологического осмотра.
По разным данным, лейкоплакия развивается у 1% женщин и занимает чуть больше 5% среди всех патологий шейки матки. В редких случаях она может перерасти в рак. При этом у женщин часто обнаруживают и другие факторы риска развития рака, например, инфицирование вирусом папилломы человека.
Виды заболевания
Лейкоплакию шейки матки разделяют на несколько видов по степени распространенности и характеру изменения структуры клеток.
Лейкоплакия может быть:
- точечной (очаговой) – образуется один очаг на шейке матки;
- обширной – образуется несколько очагов или поражается вся поверхность шейки матки.
Точечная лейкоплакия – это легкая форма заболевания, при которой происходит поражение только поверхностных тканей небольшого участка. При обширной лейкоплакии у пациентки может быть поражена вся поверхность шейки матки, а также могут присутствовать очаги на стенках влагалища. У некоторых пациенток обширная лейкоплакия сочетается с гипертрофией шейки матки, что увеличивает вероятность развития онкологии.
По морфологическим особенностям лейкоплакия бывает:
- Простая – доброкачественная форма, которая не относится к предраковому состоянию из-за отсутствия атипичных клеток. При диагностике обнаруживают плоские очаги белесого цвета.
- Чешуйчатая (бородавчатая) – очаги заболевания имеют плотную, неоднородную структуру и поднимаются над здоровым эпителием.
- Эрозивная – на патологических очагах появляются трещины и эрозия (изъязвление), из-за чего при прикосновении возникает кровотечение.
При простой лейкоплакии происходит утолщение и ороговение верхних слоев эпителия. При чешуйчатой и эрозивной поражаются все слои. Также на этих стадиях могут образовываться атипичные клетки
Причины лейкоплакии шейки матки
Специалисты выделяют много факторов, которые повышают риск развития данной патологии. Одной из наиболее распространенных причин заболевания считается гормональный дисбаланс, в частности дефицит прогестерона и гиперпродукция эстрогена. Также большую роль играет наследственная предрасположенность, воспалительные заболевания и вирус папилломы человека. Установлено, что некоторые мутации генов могут провоцировать патологические изменения эпителия.
Причинами развития лейкоплакии считаются:
- Эндокринные заболевания. Процессы деления и обновления клеток слизистой оболочки шейки матки зависят от гормонального фона, поэтому при его изменении может развиваться лейкоплакия.
- Нарушение работы иммунной системы может привести к ослаблению иммунного барьера эпителиальных клеток, что делает их более уязвимыми к повреждениям и повышает риск развития лейкоплакии.
- Инфекционные, вирусные и воспалительные (кольпит, вагинит) заболевания половых органов могут неблагоприятно влиять на клетки слизистой оболочки, провоцировать чешуйчатое отслоение и развитие патологических процессов.
- Механическое повреждение шейки матки при половой близости, во время родов или аборта, обследований и лечебных процедур.
Основными причинами ороговения эпителиальных клеток являются гормональные нарушения, а также инфекционные и воспалительные болезни репродуктивной системы. Иногда лейкоплакия развивается на фоне дисплазии шейки матки.
Симптомы лейкоплакии шейки матки
У большинства женщин лейкоплакия шейки матки развивается бессимптомно. Заболевание может длительное время прогрессировать, не вызывая ни боли, ни дискомфорта. В таких случаях диагностировать его можно только во время профилактического осмотра у гинеколога. Симптомы появляются только у 30% женщин, как правило, с чешуйчатой и эрозивной формами лейкоплакии.
Симптомами заболевания могут быть:
- обильные влагалищные выделения белого цвета;
- зуд, дискомфорт в паховой области;
- боль во время полового контакта;
- контактные кровотечения, возникающие при половом акте и медицинском осмотре.
Эти симптомы могут появляться и при других женских заболеваниях. Основываюсь только на них, поставить правильный диагноз нельзя. Для этого нужно пройти гинекологический осмотр и сдать анализы.
Лейкоплакию обнаруживают в основном при профилактических осмотрах и обращениях женщин по поводу других нарушений, например, задержек менструального цикла. В таких случаях обе проблемы могут быть вызваны гормональным дисбалансом.
Последствия лейкоплакии шейки матки
Многие боятся, что лейкоплакия – это уже рак. На самом деле это доброкачественное заболевание. При лейкоплакии происходит ороговение и разрастание клеток многослойного эпителия. При этом атипичные клетки появляются очень редко. Вероятность развития рака увеличивается только на фоне других факторов риска, например, инфицирования вирусом папилломы человека.
Диагностика заболевания
Для выявления лейкоплакии шейки матки и других заболеваний в гинекологии применяют методы лабораторной и инструментальной диагностики. Во время первой консультации врач проводит гинекологический осмотр, узнает жалобы пациентки и изучает анамнез.
При подозрении на лейкоплакию акушер-гинеколог может назначить:
- Кольпоскопию – осмотр шейки матки при многократном увеличении с помощью кольпоскопа. Позволяет оценить состояние эпителия, а также проверить наличие патологических изменений в тканях, сделав пробу с раствором уксуса и йода;
- Микробиологическое исследование мазков – анализ на наличие возбудителей инфекционно-воспалительных заболеваний;
- Цитологическое исследование – анализ, который позволяет выявить ороговевшие чешуйки, характерные для лейкоплакии;
- Тест на ВПЧ – анализ мазка методом ПЦР на вирус папилломы человека;
- Биопсию с гистологией – исследование образца ткани, которое позволяет установить точный диагноз, а также в случае выявления лейкоплакии определить ее форму.
Диагностировать лейкоплакию врач может во время осмотра с зеркалами. Для нее характерно образование на шейке матки очагов ороговевших клеток белесого цвета. На ранних стадиях они имеют однородную структуру, а на более поздних могут возвышаться над основной тканью, иметь трещины и язвы, кровоточить при касании.
Другие обследования являются дополнительными. Они помогают определить причину лейкоплакии и выявить сопутствующие заболевания.
Как лечить лейкоплакию шейки матки?
Целью лечения лейкоплакии шейки матки является устранение очагов патологически измененного эпителия. Для этого применяют разные методы малоинвазивной хирургии. Они, как правило, малотравматичны и позволяют сохранить репродуктивную функцию.
Методы лечения лейкоплакии шейки матки:
- Консервативная терапия. Применяют препараты для химической коагуляции на основе различных кислот. Если лейкоплакия вызвана гормональными нарушениями, также назначают препараты для коррекции уровня гормонов.
- Радиоволновая хирургия – это безболезненный, бескровный метод лечения лейкоплакии шейки матки. Во время процедуры разрушаются только патологически измененные клетки, при этом здоровые ткани не страдают, а форма шейки матки сохраняется. Деструкция происходит в результате воздействия на клетки высокочастотных радиоволн и выделения тепла, возникающего в результате сопротивления обрабатываемых тканей. На конце электрода образуется энергия, которая активирует формирование энергии внутри клетки, что приводит к разрушению ее структуры.
- Лечение лазером – также безболезненная и бескровная методика, которая предусматривает воздействие на пораженные клетки инфракрасным излучением, сконцентрированным в невидимом луче. При обширной лейкоплакии ее иногда проводят в два этапа.
- Хирургическое лечение – при обнаружении признаков злокачественного перерождения лейкоплакии применяют конизацию и удаление шейки матки. Данные оперативные методы приводят к травматизации мягких тканей, но позволяют сохранить репродуктивную функцию.
Выбор метода лечения зависит от степени лейкоплакии шейки матки, наличия сопутствующих патологий, возраста пациентки и других индивидуальных особенностей. Наиболее часто применяют малоинвазивную хирургию, криодеструкцию и прижигание. Эти методы позволяют провести лечение в амбулаторных условиях, избежать травматизации здоровых тканей и сократить реабилитационный период.
Также врач может назначить медикаментозную терапию. Если лейкоплакия появилась на фоне инфекционного или воспалительного заболевания, сначала нужно будет вылечить его. При эндокринных нарушениях может понадобиться гормональная терапия.
Профилактика лейкоплакии шейки матки
Профилактика лейкоплакии шейки матки основана на предупреждении и устранении причин, повышающих риск развития заболевания.
Специалисты рекомендуют:
- регулярно проходить профилактические осмотры у гинеколога;
- своевременно лечить все воспалительные и инфекционные заболевания;
- использовать контактные методы контрацепции для защиты от инфекционных заболеваний и нежелательной беременности;
- проводить вакцинацию от вируса папилломы человека;
- контролировать гормональный фон.
Лейкоплакия является достаточно редким заболеванием, но полностью исключить вероятность ее развития нельзя. Поэтому гинекологи советуют регулярно проходить профилактические осмотры.
Реабилитация после лечения лейкоплакии
Хирургическое лечение лейкоплакии шейки матки, как правило, проводят в амбулаторных условиях. Пациентка может покинуть клинику и вернуться домой в день проведения процедуры.
Реабилитационный период составляет около двух месяцев. В это время женщинам рекомендуют придерживаться определенных правил.
В течение месяца после проведения операции пациентке не рекомендуют:
- вступать в половые контакты;
- принимать горячую ванну, посещать баню;
- проводить спринцевание;
- использовать тампоны во время менструации;
- поднимать тяжелые предметы и проводить изнуряющие тренировки.
Для контроля за состоянием и заживлением эпителия шейки матки нужно регулярно посещать акушер-гинеколога. При необходимости он может назначить дополнительную медикаментозную терапию.
Лейкоплакия шейки матки и беременность
При обнаружении лейкоплакии специалисты рекомендуют сначала провести лечение и пройти реабилитационный период, а потом уже планировать зачатие. Если же заболевание обнаружили во время беременности, его лечение в большинстве случаев переносят на послеродовой период. Заболевание не может передаться плоду или вызвать серьезные осложнения беременности. Опасность заключается в том, что на фоне изменения гормонального фона повышается риск развития лейкоплакии и перерождения в злокачественную опухоль.
Часто задаваемые вопросы:
1. Опасна ли лейкоплакия шейка матки?
Лейкоплакия шейки матки – это доброкачественное заболевание, при котором происходит ороговение клеток эпителия. Иногда при прогрессировании лейкоплакии могут появляться атипичные клетки. Вероятность развития рака невысокая, но он она увеличивается при инфицировании ВПЧ и наличии других факторов риска.
2. Какой врач занимается лечением лейкоплакии?
Лечение лейкоплакии шейки матки проводит врач акушер-гинеколог. При необходимости проведения оперативного лечения он может перенаправить пациентку к гинекологу-хирургу.
3. Нужна ли операция при лейкоплакии?
При лейкоплакии операция нужна не всегда. Способ лечения зависит от распространенности лейкоплакии и степени изменения клеток. При простой лейкоплакии может быть рекомендовано наблюдение и/или медикаментозная терапия. При необходимости удаления клеток врач может назначить радиоволновое или лазерное лечение, а также конизацию или удаление тканей шейки матки.
5. Лейкоплакия шейки матки – это рак?
Лейкоплакия шейки матки – это доброкачественное заболевание, которое не является раком. Вероятность развития рака повышается в редких случаях, если женщина инфицирована ВПЧ и имеет другие факторы риска. При этом основной причиной выступает не лейкоплакия, а другие нарушения.
Воспалительные заболевания наружных половых органов, сопровождающиеся зудом, — частая причина обращения женщин в специализированные медицинские учреждения. Зуд, раздражение — широко распространенные симптомы, характерные для большого числа заболеваний вульвы, что затрудняет их дифференциальную диагностику. Зачастую мучительный зуд не только в значительной мере отрицательно влияет на качество жизни, приводя к неврологическим расстройствам, но нередко является маркером соматических, в том числе онкологических, заболеваний. Задержка постановки диагноза и назначения лечения с момента появления симптомов в ряде случаев составляет несколько лет.
В 1993 году Международное общество по изучению патологии вульвы совместно с Международным обществом по гинекологической патологии предложили классификацию заболеваний наружных половых органов, основанную на клинических и гистологических признаках. Согласно последней, к доброкачественным заболеваниям вульвы относятся склеротический лишай (СЛ) (ранее склероатрофический лишай и крауроз вульвы) и плоскоклеточная гиперплазия (ранее — лейкоплакия или гиперпластическая дистрофия). Другие дерматозы (красный плоский лишай (КПЛ), псориаз, атопический дерматит, аллергический дерматит, витилиго, кандидоз, герпес, кондиломы, моллюск контагиозный), относящиеся к доброкачественным заболеваниям вульвы, встречаются реже.
СЛ и КПЛ являются наиболее распространенными воспалительными хроническими рецидивирующими заболеваниями вульвы с потенциалом атрофии, деструктивного рубцевания, функциональных нарушений и злокачественной эволюции. Почти 90% случаев злокачественного перерождения представлены плоскоклеточными карциномами (VSCC), которые развиваются из предраковых поражений — интраэпителиальной неоплазии вульвы (VIN) [1]. Ранее VIN классифицировалась на три подтипа: VIN 1 (легкая дисплазия), VIN 2 (умеренная дисплазия) и VIN 3 (тяжелая дисплазия). Согласно современной классификации, терминология VIN заменена цитологической с использованием понятия плоскоклеточное интраэпителиальное поражение (SIL), подразделяющееся на три типа: интраэпителиальные поражения низкой степени (LSIL, VIN 1); высокой степени (HSIL, VIN 2, 3 или просто VIN) и очень высокой степени, называемые dVIN, которые в значительной степени коррелируют с риском возникновения рака с течением времени [1, 2].
В настоящее время рассматриваются два патогенетических пути развития плоскоклеточного рака вульвы: ВПЧ-независимый и ВПЧ-зависимый [2]. ВПЧ-зависимые главным образом представлены бородавчатыми/базалоидными опухолями, они встречаются у молодых женщин на фоне HSIL. ВПЧ-независимые раки чаще развиваются у пожилых женщин на фоне dVIN и имеют высокий злокачественный потенциал [3]. Они (ВПЧ-независимые опухоли) чаще ассоциированы с воспалительными заболеваниями вульвы, такими как склеротический лихен [4] и хронический воспалительный дерматит [5].
В целом риск развития плоскоклеточного рака у пациенток с СЛ составляет от 1% до 5% [6, 7]. При длительном течении СЛ нужно всегда нужно быть настороженным в отношении малигнизации, поскольку у пациенток с доброкачественными заболеваниями вульвы также высок риск развития меланомы.
Поэтому чрезвычайно важны правильная диагностика и раннее лечение доброкачественных заболеваний вульвы, наиболее частым из которых является СЛ (склероатрофический лихен, крауроз) — хроническое воспалительное заболевание кожи, сопровождающееся зудом, патологическими изменениями дермы и эпидермиса, дистрофией, атрофией и склерозом.
Данные о распространенности СЛ в популяции разнятся, что связано с тем, что пациентки обращаются и наблюдаются у дерматологов, гинекологов, урологов и других специалистов ввиду большого разнообразия неспецифических проявлений и клинической картины, а это затрудняет правильную диагностику и последующую маршрутизацию.
В МКБ-10 (ВОЗ, 1995 г.) склероатрофический лихен отнесен в рубрику «Атрофические поражения кожи» и кодируется как «лишай склеротический и атрофический» (L90.0), «крауроз вульвы» (N90.4).
Описаны многочисленные наблюдения, при которых СЛ сочетается с инфекционно-воспалительными заболеваниями, часто — с кандидозом или с другими дерматозами.
Патогмоничные признаки склероатрофического лихена — упорный мучительный зуд, усиливающийся в ночное время, жжение, сухость в области вульвы, дискомфорт при мочеиспускании.
Клинически определяется поражение малых, больших половых губ, межлабиальных борозд, клитора, клиторального капюшона с потерей нормальной архитектуры вульвы, перианальной зоны. Отмечаются снежно-белые пятна, фарфорово-белые папулы или бляшки, инфильтрация, нечетко ограниченная эритема, мацерация; эрозии; петехии и телеангиоэктазии, лихенификация.
Гистологически склеротический лихен представлен истонченным эпителием с гиперкератинизацией, пластом гиалинизированного коллагена, лишенного сосудов, и лимфоцитарной инфильтрацией под ним [8, 9].
Другое часто встречающееся доброкачественное заболевание — КПЛ (lichen ruber planus) — хроническое воспалительное заболевание, при котором может поражаться как кожа, так и слизистые оболочки. Термин lichen ruber был впервые предложен в 1861 г. F. Hebre, а английский дерматолог Е. Вильсон в 1869 г. впервые дал клиническое описание этого заболевания. В отечественной литературе первооткрывателем стал В.М. Бехтерев (1881). Существуют неврогенная, вирусная и инфекционно-аллергическая теории происхождения КПЛ, последняя придает большое значение роли хронической инфекции в патогенезе заболевания.
В области вульвы наиболее часто встречается эрозивная форма КПЛ, при которой ведущими субъективными симптомами становятся боль, жжение и повышенная чувствительность (ранимость). Объективно отмечаются хорошо разграниченные эрозии или глазурованные эритемы с гиперкератотической белой границей на эритематозных участках (сетка Уикхема), воспаление. При несвоевременно начатом лечении вульва со временем утрачивает нормальное строение с потерей половых губ и клитора, происходят сужение входа и полная облитерация влагалища. Многочисленные рубцы и спайки приводят к невозможности половой жизни. Термин «вульво-вагинально-гингивальный синдром» используется при наличии эрозивных поражений в этих трех областях.
Факторы риска развития заболевания — возраст 40–60 лет, женский пол, наследственная предрасположенность, перенесенные стрессы, заболевания ЖКТ, сахарный диабет, травмы слизистых оболочек.
Рациональное и эффективное лечение хронических воспалительных заболеваний женских половых органов — это непростая, но чрезвычайно актуальная проблема. Трудности терапии зачастую обусловлены наличием сопутствующего вульвовагинита, чаще всего вызванного смешанной инфекцией. В такой ситуации нужен тщательный подбор лекарственных средств, способных, с одной стороны, воздействовать на широкий спектр условно-патогенных микроорганизмов, с другой — не оказывать раздражающее действие на поврежденный длительным воспалительным процессом покров.
Удовлетворяет всем указанным требованиям Эльжина — многокомпонентный препарат для локальной терапии вагинитов, в том числе сопутствующих дерматозам вульвы. Адекватная дозировка действующих веществ, сочетание противогрибкового и антибактериального действия, отсутствие токсичности, удобство применения позволяют считать Эльжину препаратом выбора для лечения патологических влагалищных выделений, которые становятся дополнительным раздражающим фактором, провоцирующим или усугубляющим течение основного хронического воспалительного заболевания. Следует подчеркнуть, что для женщины во время лечения немаловажно ощущение комфорта, чему способствует входящий в состав преднизолон, уменьшающий раздражение, зуд. Удобство применения препарата обеспечивает пациентке стабильное психоэмоциональное состояние и повышение качества жизни.
Согласно современным рекомендациям, базовой терапией пациенток с СЛ и КПЛ должно быть назначение топических глюкокортикостероидных средств высокой и средней силы или ингибиторов кальциневрина [14, 15].
Применение препаратов — местное, мази наносятся на пораженные участки.
Рекомендуемый режим
Ежедневно мощные или сверхмощные топические стероиды (0,5% мазь клобетазол) в течение 3 месяцев в режиме 1–2 раза в день первый месяц, затем через день — второй месяц, далее 2 раза в неделю в течение третьего месяца лечения.
Поддерживающее лечение
Два раза в неделю 0,1% мазь мометазона фуроата, что эффективно и безопасно для поддержания ремиссии и помогает предотвратить злокачественные изменения (Ib, A). При этом 30 г сильнодействующего стероида должно хватать на 3 месяца терапии.
Лечение суперинфекции
При вторичной (сопутствующей) инфекции, чаще всего кандидозной и/или бактериальной, показаны сверхмощные или мощные топические стероиды в сочетании с антибактериальными и противогрибковыми средствами. Заявленным требованиям отвечает отечественный препарат для наружного применения Тетрадерм — первый оригинальный комбинированный глюкокортикостероид-содержащий препарат, одновременно способствующий регенерации кожи. Тетрадерм — это комбинация высокоактивного мометазона с антибактериальным, противогрибковым средствами и компонентом, способствующим регенерации эпителия.
Мометазон относится к группе наиболее сильных глюкокортикостероидов с высоким профилем безопасности, он оказывает выраженное противовоспалительное, противозудное и антиэкссудативное действие. Входящий в состав препарата эконазол является высокоэффективным противогрибковым компонентом с бактерицидным эффектом, а гентамицин — антибиотиком, применяемым для местного лечения первичных и вторичных бактериальных инфекций кожи.
Четвертое действующее вещество тетрадерма — декспантенол (активизирующий регенерацию тканей компонент с метаболическим действием) — способствует восстановлению поврежденного рогового слоя кожи.
Показания к применению Тетрадерма не ограничиваются лечением СЛ и КПЛ, его используют при дерматозах воспалительного генеза с сопутствующей бактериальной и микотической инфекцией или высокой вероятностью присоединения вторичной инфекции; при простом, аллергическом, атопическом дерматитах (в том числе диффузном нейродермите), при ограниченном нейродермите, экземе, дерматомикозах (дерматофитии, кандидозе, разноцветном лишае), особенно если процесс локализуется в паховой области и в крупных складках кожи.
Однако следует помнить, что длительность применения комбинированных топических глюкокортикостероидных средств ограничена, и эти препараты следует использовать в течение 10–14 дней, т. е. в сроки, когда необходимо справиться с сопутствующей инфекцией (IV, C).
В целом лечение хронических воспалительных заболеваний вульвы то длительный, зачастую пожизненный процесс, который требует не только назначения апробиованных препаратов и схем лечения, но и терпения.
При этом основная цель терапии состоит в том, чтобы остановить прогрессирование заболевания, снизить активность патологического процесса, уменьшить площадь поражения кожи и выраженность клинических симптомов заболевания, предотвратить развитие осложнений, улучшить качество жизни больных.
Именно поэтому один из важных компонентов терапии СЛ и КПЛ вульвы — эмоленты (англ. emollient — смягчающий) — смягчающие и увлажняющие средства. Эти средства увеличивают содержание влаги в роговом слое кожи, усиливают ослабленную барьерную функцию кожи и уменьшают субклиническое воспаление. Использование ежедневно эмолентов вместе с топическими кортикостероидами увеличивает длительность ремиссии.
Заключение
Заболевания вульвы характеризуется длительным рецидивирующим течением с чередованием периодов ремиссии и обострения, когда требуется назначение курсов терапии. Это позволяет поддерживать качество жизни пациенток на достаточно высоком уровне. При этом серьезные осложнения, малигнизация могут быть предотвращены с помощью своевременного, максимально раннего лечения с использованием местных форм кортикостероидов.